Материнская, детская и перинатальная смертность
ЕСТЕСТВЕННОЕ ДВИЖЕНИЕ НАСЕЛЕНИЯ
Естественное движение населения рассматривается как совокупность процессов рождаемости, смертности и естественного прироста, обеспечивающих возобновление и смену поколений. Основными показателями естественного движения населения являются:
- рождаемость;
- смертность;
- естественный прирост (противоестественная убыль) населения;
- ожидаемая продолжительность жизни при рождении.
Рождаемость
Под рождаемостью понимают естественный процесс возобновления населения, характеризующийся статистически зарегистрированным числом деторождений в конкретной популяции за определенный период времени.
Согласно российскому законодательству, все дети в течение 1 мес со дня рождения должны быть зарегистрированы в органах загса по месту их рождения или по месту жительства родителей. Основным документом для регистрации ребенка в органах загса является «Медицинское свидетельство о рождении» (ф. 103/у-08). Оно выдается при выписке матери из стационара всеми учреждениями здравоохранения, в которых произошли роды, во всех случаях живорождения. В случае родов на дому «Медицинское свидетельство о рождении» выдает то учреждение, куда родильница доставляется после родов. При многоплодных родах «Медицинское свидетельство о рождении» заполняется на каждого ребенка в отдельности.
В населенных пунктах в медицинских учреждениях, где работают врачи, «Медицинское свидетельство о рождении» заполняется обязательно врачом. В сельской местности в учреждениях здравоохранения, в которых нет врачей, оно может быть выдано акушеркой или фельдшером, принимавшими роды.
В случае мертворождения или смерти ребенка в родильном доме обязательно заполняется «Медицинское свидетельство о рождении», которое предоставляется вместе с «Медицинским свидетельством о перинатальной смерти» (ф. 106-2/у-08) в органы загса.
Запись о выдаче «Медицинского свидетельства о рождении» с указанием его номера и даты выдачи должна быть сделана в «Истории развития новорожденного» (ф. 097/у), в случае мертворождения - в «Истории родов» (ф. 096/у). Для учета рождаемости, расчета ряда демографических показателей крайне важно определить, живым или мертвым родился ребенок, срок беременности, доношенность плода и др.
Для статистического анализа рождаемости применяют общий коэффициент рождаемости и специальные коэффициенты рождаемости.
Наиболее простым и широко используемым является общий коэффициент рождаемости,который рассчитывают по формуле:

Для оценки общего коэффициента рождаемости целесообразно использовать схему, приведенную в табл. 2.1.
Таблица 2.1.Схема оценки общего коэффициента рождаемости
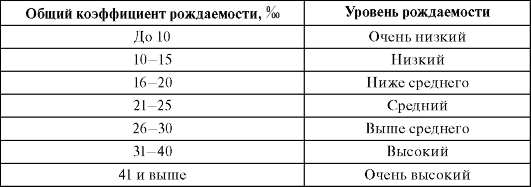
Говоря о рождаемости в человеческом обществе, следует помнить, что она детерминирована не только биологическими (как в животном мире), но и прежде всего социально-экономическими условиями жизни, этническими традициями, религиозными установками и другими факторами. Общий коэффициент рождаемости зависит от целого ряда демографических характеристик и в первую очередь от возрастно-половой структуры населения, поэтому он дает лишь самое первое, приближенное представление об уровне рождаемости.
Чтобы элиминировать влияние демографических характеристик, рассчитывают показатели, уточняющие показатель рождаемости, в частности специальный коэффициент рождаемости (плодовитости).При исчислении этого коэффициента, в отличие от коэффициента рождаемости, в качестве знаменателя берут не общую численность населения, а численность женщин в возрасте 15-49 лет. Этот возрастной интервал называется генеративным, фертильным или плодовитым периодом женщины. Следует иметь в виду, что при вычислении специального коэффициента рождаемости (плодовитости) в числителе указывают всех родившихся детей у матерей в возрасте как до 15 лет, так и 50 лет и старше.
Специальный коэффициент рождаемости (плодовитости) рассчитывают по формуле:

Специальный коэффициент рождаемости (плодовитости) в свою очередь уточняется возрастными коэффициентами рождаемости (плодовитости),для чего весь генеративный период женщины условно подразделяют на отдельные возрастные интервалы (15-19, 20-24, 25-29, 30-34, 35-39, 40-44, 45-49 лет) и для каждого интервала рассчитывают свой показатель, причем в числителе указывают число живорожденных детей у женщин данного конкретного возраста. Например, возрастной коэффициент рождаемости (плодовитости) женщин в возрасте 20-24 лет рассчитывают по формуле:

Возрастные коэффициенты рождаемости (плодовитости) позволяют анализировать уровень и динамику интенсивности рождаемости независимо от возрастной структуры женщин репродуктивного возраста. В этом заключается их преимущество. В то же время их большое число (с учетом числа возрастных интервалов) существенно затрудняет анализ. Для устранения этого недостатка рассчитывают суммарный коэффициент рождаемости,или коэффициент фертильности.
Суммарный коэффициент рождаемости (фертильности) характеризует среднее число рождений у одной женщины на протяжении всего репродуктивного периода при сохранении существующих уровней рождаемости в каждом возрасте. Показатель рассчитывают по формуле:

Суммарный коэффициент рождаемости выше 4,0 считают высоким, ниже 2,15 - низким. Для обеспечения простого воспроизводства населения (без увеличения его численности) этот показатель должен быть не ниже 2,2.
В демографической статистике важное значение имеют понятия «живорождение», «мертворождение», «перинатальный период», а также «масса тела при рождении».
В соответствии с рекомендациями ВОЗ живорождением считается полное изгнание или извлечение продукта зачатия из организма матери вне зависимости от продолжительности беременности, причем плод после такого отделения дышит или проявляет другие признаки жизни, такие как сердцебиение, пульсация пуповины или произвольные движения мускулатуры, независимо от того, перерезана пуповина и отделилась ли плацента. Каждый продукт такого рождения рассматривается как живорожденный.
Мертворождением является смерть продукта зачатия до его полного изгнания или извлечения из организма матери вне зависимости от продолжительности беременности. На смерть указывает отсутствие у плода после такого отделения дыхания или любых других признаков жизни, таких как сердцебиение, пульсация пуповины или произвольные движения мускулатуры.
Массой тела при рождении считается результат первого взвешивания плода или новорожденного, зарегистрированный после рождения. Эта масса должна быть установлена в течение первого часа жизни до того, как в постнатальном периоде произойдет значительная потеря массы. Измерение длины новорожденного (плода) должно обязательно производиться при вытянутом его положении на горизонтальном ростомере.
В Российской Федерации в органах загса подлежат регистрации:
- родившиеся живыми с массой тела 1000 г и более (или, если масса при рождении неизвестна, с длиной тела 35 см и более, или сроком беременности 28 нед и более), включая новорожденных с массой тела 100 г при многоплодных родах;
- все новорожденные, родившиеся с массой тела от 500 до 999 г (включительно), если они прожили более 168 ч после рождения.
Однако эти параметры не соответствуют критериям ВОЗ, а рассчитанные на их основе показатели несопоставимы с международными статистическими данными. Поэтому Федеральная служба государственной статистики России планирует перейти на международные критерии регистрации новорожденных, при которых все родившиеся
с массой тела 500 г и более (если масса при рождении неизвестна, с длиной тела - 25сми более или сроком беременности 22 нед и более) будут регистрироваться как живорожденные.
Важное значение для практического здравоохранения имеет определение степени доношенности родившегося ребенка. Недоношенными считаются дети, родившиеся при сроке беременности менее 37 нед и имеющие признаки недоношенности. Доношенными считаются дети, родившиеся при сроке беременности 37-40 нед. Переношенными считаются дети, родившиеся при сроке беременности 41-43 нед и имеющие признаки перезрелости.
Кроме того, выделяется понятие пролонгированной, или физиологически удлиненной беременности, которая продолжается более 42 нед и заканчивается рождением доношенного, функционально зрелого ребенка без признаков перезрелости.
В связи с особенностями акушерской тактики и выхаживания детей, родившихся при разных сроках гестации, целесообразно выделение следующих интервалов:
- преждевременные роды в 22-27 нед (масса плода от 500 до 1000 г);
- преждевременные роды в 28-33 нед (масса плода от 1000 до 1900 г);
- преждевременные роды в 34-37 нед (масса плода от 1900 до 2500 г).
Смертность
Для оценки медико-демографической ситуации той или иной территории необходимо учитывать показатели не только рождаемости, но и смертности.
Под смертностью понимают процесс вымирания населения, характеризующийся статистически зарегистрированным числом смертей в конкретной популяции за определенный период времени.
В соответствии с законодательством РФ все случаи смерти подлежат регистрации в органах загса по месту жительства умершего или по месту наступления смерти. Для регистрации случаев смерти врачом или фельдшером заполняется «Медицинское свидетельство о смерти» (ф. 106/у-08), без которого выдача трупа запрещается. «Медицинское свидетельство о смерти» выдают не позднее 3 сут с момента наступления смерти или обнаружения трупа, если нет подозрений на насильственную причину смерти.
Первую приближенную оценку смертности дают на основе общего коэффициента смертности,который рассчитывают по формуле:

Для оценки общего коэффициента смертности используют схему, приведенную в табл. 2.2.
Таблица 2.2.Схема оценки общего коэффициента смертности
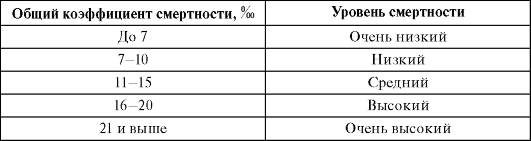
Вместе с тем общий коэффициент смертности не дает реальной картины, отражающей состояние здоровья населения, так как его величина в значительной степени зависит от целого ряда демографических характеристик и в частности от особенностей возрастно-половой структуры населения. Так, в ряде экономически развитых стран в связи с ростом удельного веса лиц пожилого возраста увеличивается и общий коэффициент смертности и, наоборот, в развивающихся странах за счет большого удельного веса населения молодого возраста можно наблюдать снижение общего коэффициента смертности.
Значительно более точными являются показатели смертности, рассчитанные для отдельных возрастных групп населения, для чего все население подразделяют на отдельные возрастные интервалы, для которых рассчитывают свой показатель. В числителе берут число лиц, умерших в данном конкретном возрасте, а в знаменателе - численность населения данного возраста. Например, коэффициент смертности населения в трудоспособном возрасте (мужчины 16-59 лет, женщины 16-54 лет) рассчитывают по формуле:

Аналогичным способом рассчитывают коэффициенты смертности для других возрастно-половых групп населения.
Важное значение в разработке и реализации комплекса мер по снижению смертности населения имеет анализ показателей смертности от отдельных причин.При расчете смертности от данной причины в качестве явления берут численность умерших от данной причины, а в качестве среды - среднегодовую численность населения. Например, смертность от инфаркта миокарда рассчитывают по формуле:
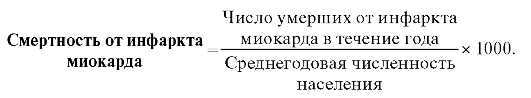
Помимо показателей смертности от отдельных причин в анализе здоровья населения административных территорий используют показатели летальности от отдельных причин, которые следует отличать от первых. Так, если при расчете коэффициентов смертности в качестве среды берут среднегодовую численность населения, то при расчете летальности такой средой являются заболевшие. При расчете летальности в качестве основания показателя принято брать 100. Например, в отличие от смертности при инфаркте миокарда показатель летальности от инфаркта миокарда рассчитывают по формуле:

Кроме того, существует целая группа специальных показателей для анализа смертности в больничных учреждениях - показателей летальности в стационаре. К ним относятся:
- показатель больничной летальности;
- показатель послеоперационной летальности;
- показатель досуточной летальности;
- показатель одногодичной летальности.
Методика расчета и анализа показателей летальности в стационаре представлена в соответствующих главах учебника. Показатели летальности позволяют комплексно оценить уровень организации
лечебно-диагностической помощи, использования современных медицинских технологий, преемственность в работе амбулаторнополиклинических и больничных учреждений и являются важнейшими показателями качества медицинской помощи.
Для углубленного анализа смертности населения рассчитывают показатель структуры смертности по причинам.Этот показатель является экстенсивным и вычисляется путем составления пропорции, где все умершие принимаются за 100%, а умершие от отдельного заболевания - за Х%. Рассчитав удельный вес умерших от отдельных заболеваний, получают структуру причин смерти:
- все умершие в течение года - 100%;
- умершие от I класса болезней - Х%
- умершие от II класса - Хп%;
- умершие от n класса болезней - Х?%.
Структура смертности населения РФ по причинам представлена на рис. 2.1.
На первом месте стоит смертность населения в связи с болезнями системы кровообращения (56,5%), на втором - по причине злокачественных новообразований (14,6%), на третьем - в связи с внешними причинами (11,2%). Эти заболевания составляют более 80% всех причин смертности населения РФ.
Так же рассчитываются показатели структуры смертности по полу и возрасту.
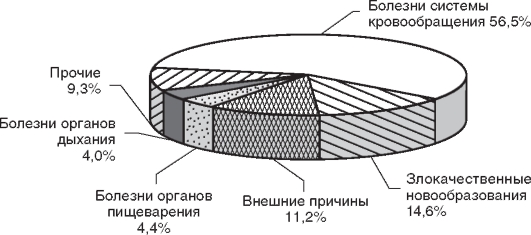
Рис. 2.1.Структура смертности населения Российской Федерации по причинам (2009 г.)
Материнская, детская и перинатальная смертность
Наряду с общим коэффициентом смертности большое значение имеют учет и анализ материнской смертности. Из-за невысокого уровня она не оказывает заметного влияния на демографическую ситуацию в целом, однако является одной из основных характеристик в оценке качества работы службы родовспоможения.
Материнская смертность - показатель, характеризующий число женщин, умерших в период беременности независимо от продолжительности и локализации, или в течение 42 сут после ее окончания от какой-либо причины, связанной с беременностью, отягощенной ею или ее ведением, но не от несчастного случая или внезапно возникшей причины, соотнесенное с числом живорожденных.
Случаи материнской смертности подразделяют на две группы:
1) случаи смерти, непосредственно связанные с акушерскими причинами (смерть в результате осложненного течения беременности, родов и послеродового периода, а также диагностических вмешательств и неправильного лечения);
2) случаи смерти, косвенно связанные с акушерскими причинами (смерть в результате имевшегося ранее или развившегося в период беременности заболевания вне связи с непосредственной акушерской причиной, но отягощенного физиологическим воздействием беременности).
Показатель материнской смертностирассчитывают по формуле:

Этот показатель в 2009 г. в Российской Федерации составил 22,0 на 100 тыс. детей, родившихся живыми.
Данный показатель позволяет оценить все потери беременных (от абортов, внематочной беременности, акушерской экстрагенитальной патологии в течение всего периода гестации), а также рожениц и родильниц в течение 42 сут после окончания беременности.
Детская смертность является важнейшей группой показателей, во многом определяющих демографическую ситуацию в стране.
Показатели детской смертности характеризуют не только состояние здоровья, но и уровень социально-экономического благополучия, степень цивилизованности общества в целом. Правильный и своевременный анализ детской смертности позволяет разработать ряд конкретных мер по снижению заболеваемости и смертности детей, оценить эффективность проводимых мероприятий, охарактеризовать работу по охране материнства и детства в целом.
Детская смертность имеет сложную структуру, включающую ряд специальных показателей, которые имеют свои особенности расчета. Каждый из этих показателей характеризует смертность в определенный период жизни детей.
В статистике детской смертности выделяют ряд показателей:
1) показатели (коэффициенты) младенческой смертности:
- младенческая смертность (смертность на 1-м году жизни);
- ранняя неонатальная смертность (смертность детей в первые 7 сут, т.е. 168 ч жизни);
- поздняя неонатальная смертность (смертность детей в возрасте 8-28 сут жизни);
- неонатальная смертность (смертность детей в первые 28 сут жизни);
- постнеонатальная смертность (смертность детей в возрасте с 29-го дня жизни до 1 года);
2) коэффициент смертности детей в возрасте до 5 лет;
3) коэффициент детской смертности в возрасте от 0 до 17 лет включительно.
Для расчета коэффициента младенческой смертностисуществует ряд различных способов. Самым простым из них считают расчет по формуле:

Этот показатель в 2009 г. в Российской Федерации составил 8,1%.
Вместе с тем среди детей, умерших в течение года в возрасте до 1 года, есть родившиеся как в прошлом календарном году, так и в текущем, и соотносить умерших только с родившимися в этом
году некорректно. Применение данного способа возможно лишь в том случае, когда число родившихся в отчетном и прошлом году одинаково, что в реальной жизни практически не встречается.
ВОЗ для расчета коэффициента младенческой смертности рекомендована формула Ратса, в которой используется допущение, что среди детей, умерших в возрасте до 1 года в данном календарном году, приблизительно 1/3 родились в предыдущем году:

Применение данной формулы корректно в том случае, если среди умерших детей соотношение родившихся в данном и предыдущем году остается неизменным, однако эта пропорция на практике может меняться (например, 1/5 и 4/5, 1/4 и 3/4 и т.д.). В таких случаях более приемлем способ пропорционального деления. Он складывается из двух этапов.
Первый этап: число детей, умерших в течение года на 1-м году жизни, принимают за 100%, из них:
- родившиеся в данном календарном году принимаются за х%;
- родившиеся в предыдущем календарном году принимаются за х2%. Второй этап: в знаменателе берут не конкретный, заранее определенный коэффициент (1/5, 1/3 и т.д.), а процент от числа родившихся, который был определен на первом этапе. В данном случае формула младенческой смертности будет выглядеть следующим образом:

Коэффициент ранней неонатальной смертностирассчитывают по формуле:

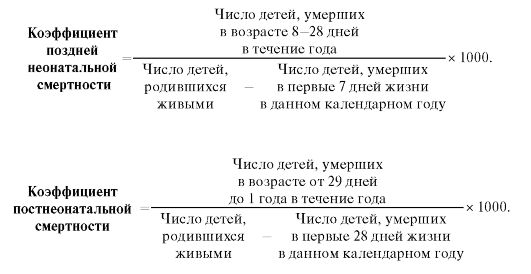
Коэффициент поздней неонатальной смертностирассчитывают по формуле:

Коэффициент неонатальной смертностирассчитывают по формуле:

Коэффициента постнеонатальной смертностирассчитывают по формуле:

В педиатрической практике коэффициенты поздней неонатальной и постнеонатальной смертности рассчитывают по формулам:
Помимо коэффициента младенческой смертности в международной практике принято рассчитывать коэффициент смертности детей в возрасте до 5 лет.Этот показатель выбран Детским фондом Организации Объединенных Наций (ЮНИСЕФ) в качестве индикатора благополучия детского населения в различных государствах. Его рассчитывают по формуле:

Этот показатель в 2009 г. в Российской Федерации составил 10,1%о.
Для оценки состояния здоровья детского населения важное значение имеет коэффициент детской смертности,который рассчитывают по формуле:

Этот показатель в 2009 г. в Российской Федерации составил 0,98%.
Перинатальная смертность.С 1963 г. в статистику здоровья населения и практику здравоохранения введен термин«перинатальный период». Всемирная ассамблея здравоохранения определила перинатальный период как период, который начинается с 22-й полной недели (154-го дня) внутриутробной жизни плода (в это время в норме масса его тела составляет 500 г) и заканчивается спустя 7 полных дней (168 ч) жизни после рождения.
Перинатальный период включает в себя 3 периода: антенатальный (с 22-й недели беременности до родов), интранатальный (период родов) и постнатальный (первые 168 ч жизни). Постнатальный период соответствует раннему неонатальному периоду. Каждому периоду соответствует свой показатель смертности. Следует подчеркнуть, что перинатальная смертность не является составной частью младенческой смертности; в последнюю входит лишь одна составляющая перинатальной смертности - постнатальная (ранняя неонатальная) смертность.
Коэффициент перинатальной смертностирассчитывают по формуле:

Этот показатель в 2009 г. в Российской Федерации составил 7,8%0.
Постнатальную смертность рассчитывают по той же формуле, что и раннюю неонатальную смертность. Антенатальная и интранатальная смертность в сумме дают мертворождаемость,которую рассчитывают по формуле:

Этот показатель в 2009 г. в Российской Федерации составил 4,7%0.
Для регистрации смерти ребенка (плода) в перинатальном периоде заполняется «Медицинское свидетельство о перинатальной смерти» (ф. 106-2/у-08). Выделяют две группы причин перинатальной смертности:
- причины, при которых к гибели ребенка (плода) привели заболевания или состояния матери или последа, патология беременности, родов;
- причины, связанные с заболеванием и/или состоянием самого ребенка (плода).
Раздельное изучение смертности в перинатальном периоде и на 1-м году жизни не позволяет получить полную картину потерь всех жизнеспособных детей. В этой связи ВОЗ было введено понятие «фетоинфантильные потери» (ФИП). Показатель ФИП включает мертворождаемость и смертность детей на 1-м году жизни.
Коэффициент ФИП рассчитывают по формуле:

Этот показатель в 2009 г. в Российской Федерации составил 12,8%0.
Дата добавления: 2016-04-14; просмотров: 10670;
