Механизм развития деформирующего артроза
Двусторонняя симметричная функция ВНЧС в норме обеспечивается сохранностью боковых зубов, беспрепятственной функциональной окклюзией, двусторонней симметричной работой жевательных мышц. Основная жевательная нагрузка концентрируется в области боковых зубов, которые, сохраняя центрическое положение суставных головок в ямках, обеспечивают нормальную гемодинамику и функцию сустава. При нарушениях функциональной окклюзии возникают препятствия для динамических скользящих контактов зубов при жевании, микротравмы мягких тканей сустава, диска, связок, суставных хрящей. Функция жевательных мышц перестраивается для преодоления окклюзионных препятствий, формируется определенный тип жевания (справа, слева, в области передних зубов и т.д.). Это создает условия, при которых мягкие ткани сустава в одних участках подвергаются компрессии, а в других — дистракции. Повышенная нагрузка на суставной хрящ и субхондральные костные ткани способствует образованию трещин хряща, костных разрастаний — экзофитов, что приводит к деформации головки. В более глубоких отделах суставной головки преобладает остеопороз с образованием кист, окруженных поясом склерозированной кости. Внутрисуставные связки становятся утолщенными, разрыхленными, количество синовиальной жидкости уменьшается.На стороне более благоприятных окклюзионных контактов преобладают шарнирные движения суставной головки. Со временем, если причина нарушения окклюзии не устранена, суставная головка смещается вверх, назад и наружу (на рентгенограмме — уменьшение суставной шели).На противоположной стороне доминируют протрузионные движения суставной головки, при смыкании челюстей она смещается вперед, вниз и внутрь (суставная щель расширяется). Происходит перерастяжение суставных тканей. Боль в суставе, как следствие травмы нервных окончаний, усиливает расстройство кровообращения.
Жалобыдетей при деформирующем артрозе — на ограниченное открывание рта, ощущение неудобства при движении челюсти, незначительную асимметрию лица.
Клиническиепризнаки артроза разделяют на суставные и внесуставные. Подавляющее большинство их являются суставными — это ограниченность движений, тугоподвижность и при этом быстрая утомляемость при еде. После продолжительной нагрузки и периода покоя (после сна, в начале еды) возникает "стартовая боль". Ребенок иногда даже отказывается от пищи, поскольку во время еды возникает неудобство в суставе.
Односторонняя нарастающая микрогения является внесуставным клиническим признаком, который хорошо определяется рентгенологически (рис.14). Переход артрито-артроза или артроза в анкилоз обычно не наступает.
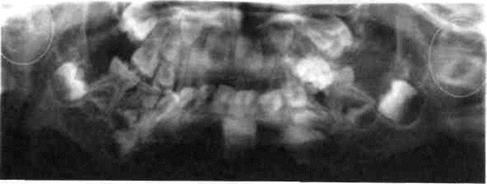
Рис.13. Ортопантомограмма ребенка с двусторонним вторичным деформирующим артрозом
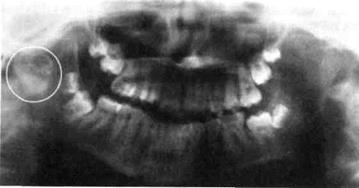
|
| Рис. 14. Ортопантомограмма больного с деформирующим артрозом правого ВНЧС |
Рентгенологическим признаком ДА являются разные виды деформаций преимущественно мыщелкового отростка в дисталыюм, переднем и медиальном направлениях (рис 13). Возникновение деформации обусловлено раздражением периоста и продуктивной фазой чрезмерного костеобразования в сторону наименьшего сопротивления. Наблюдается сужение суставной щели, утолщение кортикального слоя суставной головки нижней челюсти. С течением времени суставная ямка и головка уплощаются, суставной бугорок уменьшается, а шейка мыщелкового отростка укорачивается и утолщается .
Артроз височно-нижнечслюстного сустава в отличие от артрита имеет более выраженную рентгенологическую характеристику — нечеткость контуров суставных поверхностей костей, представляющихся неровными, зазубренными, изъеденными, либо проявляется деформацией суставной головки с наличием крючков, остеофитов и др. Клинические же проявления артроза выражены слабее, так как вовлечение в процесс хряща и кости не вызывает боли. Боль присоединяется лишь тогда, когда процесс поражает наиболее чувствительную часть сустава — синовиальную оболочку суставной капсулы. У больных артрозом височно-нижнечелюстного сустава заболевание протекает «незаметно». Больные предъявляют жалобы, в основном, на различное по силе щелканье, хлопанье, треск (хруст) в суставе, тугоподвижиость, по утрам — тупую боль и чувство скованности, которое в течение дня (после «разработки» сустава) исчезает. Отсутствие боли и слабые проявления всех других клинических симптомов являются усугубляющим фактором — больные обращаются к врачу на той стадии заболевания, когда в суставе возникают необратимые изменения. Боль и щелканье могут появляться и исчезать вне какой-либо связи с другими признаками поражения, могут варьировать по силе и наблюдаться во всех фазах движения нижней челюсти.
Последовательность возникновения перечисленных симптомов у больных бывает различной. Часто процесс начинается с щелканья, боль присоединяется спустя 2-5 месяцев, а иногда и через год, когда нарушается и функция сустава:ограничивается объем движений вниз и в сторону. Порой же экскурсии нижней челюсти увеличиваются из-за перерастяжения связочного аппарата и капсулы. Иногда отмечается увеличение экскурсии суставной головки в здоровом суставе, что объясняется компенсаторным приспособлением здорового сочленения к измененной функции н/ч вследствие ограничения экскурсии в больном суставе.
В зависимости от степени поражения ВНЧС изображение его на рентгенограмме бывает разным. Так, при склерозирующем артрозе на рентгенограммах определяется сужение суставной щели, склерози-рование замыкательных пластинок с некоторой деформацией суставной головки.
При деформирующем артрозе дегенеративные процессы развиваются одновременно с репаративными, на рентгенограммах выявляется резкая деформация суставной головки и бугорка (за счет краевых костных разрастании, остеофитов, гиперостозов). Отмечается резкое нарушение экскурсий суставной головки. Уровень суставного шума, фиксируемого на фоноартро граммах, выше, чем в норме, что особенно выражено при развившемся артрозе.
У большинства детей первыми выраженными симптомами деформирующего артроза являются признаки задержки роста и деформация нижней челюсти. Мягкие ткани щеки на недоразвитой стороне располагаются с избытком, выглядит эта щека округлой, а на больной стороне — растянутой и уплощенной. Угол рта на здоровой стороне смешен вниз, благодаря чему бывают случаи установления ошибочного диагноза паралича лицевого нерва. Прикус ребенка становится патологическим (перекрестным), нарушается соразмерность верхней и нижней челюсти. Если поражены оба сустава, недоразвитыми становятся обе половины н\ч со всеми вытекающими последствиями (двусторонняя микрогения или рстрогнатия, западание языка и надгортанника, резкий храп во время сна, общее недоразвитие ребенка и т. п.). Как при одностороннем, так и двустороннем поражении суставов постепенно нарастает ограничение движений нижней челюсти. Деформирующий остеоартроз может способствовать развитию костного анкилоза.
Дифференциальная диагностика хронического артрито-артроза проводится с хроническими артритами, фиброзными и костными анкилозами, опухолями мыщелкового отростка, которые у детей наблюдаются в единичных случаях.
Лечение.При хроническом артрито-артрозе в начальной стадии (отсутствие значительного нарушения функции сустава и выраженной деформации мыщелкового отростка) в лечении преимущество отдают физпроцедурам и введению в сустав предотвращающих рубцевание и тормозящих деформацию суставной головки препаратов (лидаза, кеналог).
У детей пубертатного возраста используют сошлифовывание деформированных участков суставной головки с помощью артроскопа. Это направление в лечении хронических артрито-артрозов является перспективным.
При наличии у ребенка старшего возраста всех признаков выраженной деформации мыщелкового и венечного отростков, полулунной вырезки с резким нарушением функции сустава для лечения используют хирургические методы, суть которых состоит в остеотомии или сошлифовывании деформированных участков суставной головки.
Из вспомогательных (ортопедических) средств при артрозах можно назвать:
- несъемную коронковую шину с наклонной плоскостью,
- небную пластинку с наклонной плоскостью,
- накусочную пластинку,
- каппы,
- несъемную ограничивающую шину,
- суставной трейнер. Все они, подобранные ортопедом индивидуально, способствуют либо нормализации положения суставных головок, либо разгрузке больного сустава (-ов), либо тому и другому одновременно. Межокклюзионные ортопедические приспособления или назубные шины приводят к расслаблению мускулатуры и изменяют соотношение между суставной головкой н\ч и суставной ямкой. Длительность лечения 4 – 12 месяцев. Пользоваться шинами необходимо круглые сутки.
Окончательные протезные конструкции необходимо изготавливать не ранее, чем через год после ношения временной шины.
Необходимо также осуществить ортопедическую или ортодонтическую нормализацию соотношения обоих зубных рядов. Отмечено, что значительное улучшение при острых и хронических артритах и артрозо-артритах ВНЧС достигается от применения низкоэнергетичсского лазера по 10 мин ежедневно до стихания признаков воспаления и 3-5 сеансов после достигнутого успеха .
БОЛЕВАЯ ДИСФУНКЦИЯ
По диапазону сил и интенсивности нагрузок ВНЧ-суставы могут сравниться только с коленными суставами. Жевательная мускулатура может развивать силы до 200-300 кг. И если в течение дня человек себя контролирует, то выраженная парафункция жевательной мускулатуры, приводящая к избыточным нагрузкам на зубы и ВНЧ-суставы, может наблюдаться во время сна. Это называется бруксизм – неконтролируемое стискивание зубов или скрежетание зубами во сне.
Среди заболеваний ВНЧС наиболее распространенным является синдром болевой дисфункции (СБД ВНЧС). Ю. А. Петросов (1982), А. И. Мирза (1989) считают, что дисфункциональные состояния ВНЧС встречаются значительно чаще, чем воспалительные и дегенеративные заболевания.
Жалобы — на постоянную, тупую, ноющую головную боль и боль в области ВНЧС, усиливающуюся при эмоциональном напряжении, движении нижней челюсти с возможной иррадиацией в теменную область и затылок, боковую часть шеи, руку, глотку; на щёлканье в области сустава, снижение слуха или „заложенность" в ухе, слезотечение, светобоязнь, подергивание мышц под глазом, скреже-тание зубов во сне, сведение челюстей после сна и скованность жевательных мышц, жжение во рту.
Клиническая картина синдрома болевой дисфункции ВНЧС весьма разнообразна и сложна, часто сопровождается невралгическими болями с иррадиацией в ухо, висок, затылок, шею, ключицу, шумом и заложенностью ушей, снижением слуха, головными болями, головокружением, слезотечением. Асимметрия лица за счет сужения глазной щели и поднятого угла рта на стороне поражения. При пальпации определяются болезненные и спазмированные жевательные, височные, крыловидные, грудино-ключично-сосцевидная мышцы и задние шейные, щёлканье и хруст в области ВНЧС. Открывание рта может быть ограниченным, нижняя челюсть смещается в больную сторону, делая S-образное движение (девиация челюсти); нельзя определить состояние физиологического покоя. Во рту: отложение зубного камня на зубах, стертость эмали, нарушение прикуса (перекрестный, снижение его высоты, феномен Годона-Попова).
В связи с этим значительная часть таких больных первично обращается к врачам других профилей (отоларингологам, невропатологам, офтальмологам, терапевтам, хирургам), которые, будучи недостаточно знакомыми с данным заболеванием, часто ограничиваются только симптоматическим лечением. В подобных случаях, в связи с отсутствием этиологического лечения, напряжение жевательных мышц возрастает, а со временем в спазмированных мышцах образуются «узелки некроза». В результате нарушается функция жевательных мышц, наступает дискоординация в их работе. Симптомы дисфункции жевательных мышц могут существовать и развиваться на протяжении длительного времени и привести к морфологическим изменениям в ВНЧС и зубах.
При нарушениях функции ВНЧС диск теряет эластичность и может менять свою форму. Вследствие этого у пациентов могут наблюдаться затрудненное открывание рта, щелчки или хруст при движениях нижней челюсти. Это одни из первых симптомов дисфункции ВНЧС.
У детей болевая дисфункция (БД) ВНЧС наблюдается очень редко, в основном в возрасте 14 лет и старше и ности название Юношеская дисфункция ВНЧС.В юношеском возрасте происходит интенсивный рост скелета, причем рост костей опережает рост и адаптацию мышц и связочного аппарата. Вследствие быстрого роста нижнечелюстной кости связочный аппарат перерастягивается, но это явление в начальном периоде компенсируется за счет эластичности связок. Позже суставная сумка и связки теряют тонус, наступает декомпенсация. Чрезмерное перерастяжение связочного аппарата ВНЧС позволяет н/ч совершать большие движения по амплитуде, что может приводить к выходу суставной головки из суставной впадины в положение подвывиха и вывиха. Пораженный сустав несет повышенную нагрузку, хроническое раздражение элементов сустава вызывает острый (а затем хронический) артрит. Хроническое воспаление и повышенная нагрузка на сустав приводят к развитию в суставе воспалительно-дистрофических изменений. В процесс вовлекаются костные структуры сустава, что завершается возникновением первично-хрящевого деформирующего артроза.
При прикусывании губы, языка, сжимании челюстей (бруксизм), изменении прикуса, деформации зубных рядов, травмах лица, нераспознанных переломах и неправильно репонированных фрагментах нижней челюсти после переломов разных ее отделов, скуловой кости создаются благоприятные условия для нефизиологического напряжения жевательных мышц и элементов ВНЧС, что также способствует развитию БД.
Патогенез микротравматических артрозов ВНЧС при нарушениях функциональной окклюзии схематично можно представить следующим образом: мышечно-суставная дисфункция→дислокации суставных головок и дисков → артроз (склерозирующий, а затем деформирующий) → фиброзный анкилоз ВНЧС.
Симптомы дисфункции ВНЧС (по Д.Костену)
Одним из первых, кто обнаружил связь между ушными болями и нарушенной функцией ВНЧС был доктор отоларинголог Джеймс Костен (рис. 15), работавший в 30-е в США. Он написал серию работ в данном направлении, через некоторое время за проблемами, связанными с ВНЧ-суставами прочно утвердился термин синдром Костена. В отечественной медицине существует большое многообразие терминов, описывающих данную дисфункцию. Миофациальный синдром, миофасциальный синдром (причем, говорят, что есть какие-то "фасции"), хронических подвывих нижней челюсти (со смещением диска или без), артрит, артроз ВНЧ-суставов, синдром дисфункции височно-нижнечелюстного сустава (СДВНЧС). В западной литературе, термин устоялся – TMD Temporo-mandibular disfunction/disorder. Поэтому будем называть это расстройство дисфункция височно-нижнечелюстных суставов (поскольку суставы симметричные, нарушение работы одного из них не позволит работать правильно другому).
В чем может выражаться дисфункция ВНЧ-суставов? Внутри суставов отсутствуют нервные окончания, поэтому при нарушении их работы боли редко проявляются в области суставов, они иррадиируют в другие области. Помимо болей, свидетельством развития дисфункции ВНЧ-суставов является напряжение в мышцах головы и шеи, возникновение уплотнений, так называемых «триггерных точек», болезненных при надавливании.

Рис.15. Др. Костен
К таким мышцам относятся:
- жевательные мышцы
- височная мышца
- подъязычная мышца
- шейные мышцы
- крыловидная мышца
- грудинно-подключично-сосцевидная мыщца
· трапециевидная мышца спины.
Кроме мышечных болей и наличия триггерных точек, наиболее частым проявлением дисфункции ВНЧ-суставов является головная боль различного характера и локализации. Боли в шее, ушные боли, боли в области суставов и даже зубные боли являются симптомами этого заболевания. Помимо болей,
· щелканье, хруст в суставах при открывании/закрывании рта
· шум в ушах
До сих пор можно услышать от врачей, что основной причиной бруксизма (скрежетания зубов во сне вследствие гипертонуса жевательной мускулатуры) является присутствие глистов. Наверное, в этом случае вы тоже будете скрежетать зубами, но на сегодняшний день основной причиной бруксизма, а также развитие дисфункции ВНЧ-суставов является СТРЕСС.
Не менее распространенными причинами дисфункции ВНЧС являются ошибки стоматологов – ортопедов, ортодонтов, терапевтов. Даже неправильная постановка пломбы на жевательном зубе может нарушить симмертию в работе ВНЧ-суставов, привести к односторонним нагрузкам, затем смещению дисков, и наконец, к болевой дисфункции ВНЧ-суставов.
К другим возможным причинам заболевания относятся:
- травма суставов
- снижение высоты прикуса вследствие потери зубов, особенно жевательных
- бруксизм, стираемость, как следствие стресса
- чрезмерные нагрузки при занятиях атлетическими видами спорта
- неправильный прикус
Поскольку дисфункция ВНЧ-суставов трудно диагностируется, стоматологи мало знакомы с ее симптомами и методиками лечения (а другие врачи и подавно), пациенты не получают требуемой своевременной помощи и ходят от одного врача к другому, попадая к мануальным терапевтам, отоларингологам, терапевтам, невропатологам, психоневрологам, и наконец приходят к психотерапевту, где им назначают средства "для успокоения нервов". Многие стоматологические клиники предпочитают избегать таких пациентов, поскольку многие из них уже имеют отягощенную соматику.
В США затраты на лечение TMD - дисфункции височно-нижнечелюстного сустава находятся на втором месте, уступая только терапии злокачественных опухолей. Аналогичная ситуация наблюдается и в Германии. По данным Американской Стоматологической Ассоциации дисфункцией ВНЧС в США страдают около 75 мл. человек.
Давно обсуждается вопрос о создании в нашей стране специализированных центров по диагностике и лечению заболеваний, связанных с ВНЧ-суставами.
Для диагностики дисфункции ВНЧ-суставов необходимо, прежде всего проверить наличие ее симптомов. Неплохим диагностическим средством для определения дисфункции ВНЧС является универсальный интраоральный аппарат Фаррелла, изготовленный из мягкого силикона – суставная шина. Эту продукцию на российском рынке представляет компания «Валлекс М». Но это только диагностика и временное снятие симптомов.
Для лечения височно-нижнечелюстной дисфункции необходимо устранить причины ее возникновения, устранить или минимизировать сопутствующие факторы, влияющие на развитие заболевания. Чаще всего для успешного лечения требуется комплексный подход и участия специалистов различного профиля: стоматологов (ортодонта, ортопеда, терапевта), мануального терапевта, психолога или невропатолога.
Если причиной развития заболевания являются избыточные нагрузки при занятиях спортом, необходимо сократить нагрузки, принять меры для снижения уровня стресса и ночной парафункции жевательной мускулатуры (напр. теплые компрессы по вечерам), восстановить исходную высоту прикуса с помощью прочных композитных материалов или металлических коронок). Если после стоматологического лечения была нарушена симметрия в работе суставов, необходимо устранить завышающие пломбы, возможно, переделать ортопедические или ортодонтические конструкции. Поскольку мышечная система привыкает к измененному прикусу, часто ортодонтическому лечению на несъемной аппаратуре должно предшествовать ношение индивидуально изготовленного сплинта.
Основные патологоанатомические изменения при юношеской болевой дисфункции ВНЧС, которые ведут к деформирующему артрозу:
1) поражение хряща: поверхность хряща разволокняется, в ней появляются трещины, очаги деструкции (рис. 16);
2) костная гипертрофия: за счет маргинального роста хряща и кости развиваются остеофиты, которые деформируют суставные поверхности (рис.17);
3) утолщение капсулы сустава, хронический синовит, перфорации и адгезия диска (на поздних стадиях заболевания).
 Рис.16. Анатомические препараты ВНЧС в норме (а) и с начальными признаками повреждения суставного хряща, деструкцией костной замыкательной пластинки суставной головки (б) Суставная головка обозначена стрелкой.
Рис.16. Анатомические препараты ВНЧС в норме (а) и с начальными признаками повреждения суставного хряща, деструкцией костной замыкательной пластинки суставной головки (б) Суставная головка обозначена стрелкой.
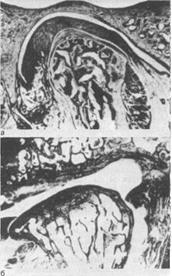 Рис. 17. Деформирующий артроз ВНЧС [Steinhardt G., 1947].
Рис. 17. Деформирующий артроз ВНЧС [Steinhardt G., 1947].
а — остеофиты поверхности суставной головки, деформация и уплощение диска;
б — бездисковый сустав, экзофит на передней поверхности суставной головки.
Окклюзионные нарушения→ Суставной шум→ боли. Пальпация сустава безболезненна или слабо болезненна. Движения в суставе ограничены или чрезмерны (менее 20 или более 50 мм), наблюдается S-образное смещение н/ч при открывании рта (девиация челюсти).
Отсутствие боли в начальных стадиях артроза объясняется преимущественным поражением хряща, не имеющего сосудов и нервных окончаний; суставная капсула и синовиальная оболочка вовлекаются в процесс позднее.
В ряде случаев дислокации суставной головки и диска являются приспособлением «здорового» сочленения к ограничению функции пораженного сустава. При этом «здоровый» сустав (усиленно работающий) нередко причиняет больше неудобств, чем пораженный. Суставной шум — ранний признак артроза, появляющийся ранее других клинических и рентгенологических симптомов.
При артрозе, связанном с нарушениями окклюзии, могут быть обнаружены асимметричные контакты зубов справа и слева в центральной, передней и боковых окклюзиях на рабочих сторонах, несоответствие поперечных и продольных размеров зубных рядов, суперконтакты на рабочей и балансирующей сторонах, асимметрия и дискоординация функции жевательных мышц (антагонистов и синергистов).
Потеря зубов, неудобство при жевании на одной или обеих сторонах, неприятные ощущения в жевательных мышцах возникают до появления «суставных» симптомов.
Частой причиной дислокации суставного диска кпереди является дистальное смещение суставной головки.
Артрозы следует отличать от мышечно-суставной дисфункции, при которой отсутствуют рентгенологические изменения в суставе.
Деформирующие артрозы нужно дифференцировать с компактными остеомами суставного отростка. Диагноз зависит от объема деформации.
При артрозе анатомическая форма суставной головки во многих участках сохранена, при остеомах — значительная деформация головки.
ЭМГ-активность жевательных, височных мышц при артрозах ВНЧС уменьшается, а надподъязычных — увеличивается. Имеется тесная обратная корреляционная связь амплитудных показателей надподъязычных мышц с аналогичными показателями жевательных и височных мышц: чем ниже ЭМГ-активность жевательных и височных мышц, тем выше ЭМГ-активность надподъязычных мышц. Обострение артрозов сопровождается снижением ЭМГ-активности мышц, поднимающих н/ч, и повышением активности мышц дна полости рта. 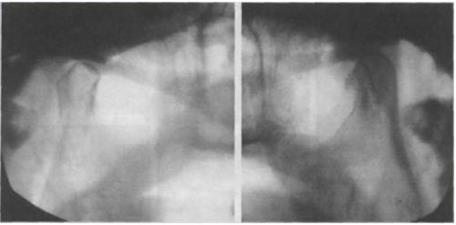
Рис. 18. Деформирующий артроз ВНЧС (обзорные рентгенограммы при открытом рте).
Рентгенологические изменения при склерозирующих артрозах выражаются склерозом кортикальной пластинки, сужением суставной щели; при деформирующих артрозах отмечаются уплощение суставной ямки, суставной головки и бугорка, укорочение шейки суставного отростка, экзофиты на суставных поверхностях. В тяжелых случаях головка приобретает булавовидную, грибовидную или остроконечную форму, форму крючка с «изъеденной» передней поверхностью или с экзофитом (рис. 18).
Если движения в одном из ВНЧС ограничены, из-за развившегося воспаления, то в противоположном суставе, наоборот, происходит увеличение амплитуды движений при смещении нижней челюсти в больную сторону и увеличивается соответственно угол смещения мыщелкового отростка, чем и объясняется наибольший процент асимметричного положения суставных головок нижней челюсти во время проведения функциональной пробы. На основании рентгенологических особенностей ДОА ВНЧС выделены следующие 4 стадии процесса:
1 — стадия начальных проявлений, характеризуется гипермобильностью связочного аппарата ВНЧС с умеренным и неравномерным сужением высоты суставной щели за счет дегенерациии и гибели суставного хряща. Этот период остается нераспознанным, т.к. недостаточно изучен.
2 — стадия выраженной клинической симптоматики. В этой стадии, кроме клинических симптомов, отмечается появление склероза и оссификации мыщелкового отростка н/ч из-за разрастания вокруг сустава остеофитов, сопровождающиеся уменьшением функции ВНЧС;На рентгенограмме суставная щель просматривается в виде неравномерно суженной полоски.
3 — поздняя стадия. Для этой стадии характерна полная дегенерация хряща, увеличение костных разрастаний, массивный склероз суставных поверхностей, укорочение мыщелкового отростка и уплотнение суставной ямки, резкое ограничение функции сустава, наличие кист в суставной головке;Рентгенологически:
- суставная щель по форме все более приближается к прямой линии, местами резко суженная.
- суставной отросток резко уплощен и деформирован, поперечные размеры становятся больше размеров суставной ямки.
- выявляется склероз костных структур.
4 — запущенная стадия, сопровождающаяся возникновением фиброзного анкилоза и полной потери конгруэнтности сочленяющихся поверхностей. Суставная щель полностью теряет изгибы и приближается к прямой линии, прослеживается на всем протяжении. Суставной отросток широкий и короткий, границы головки не определяются.
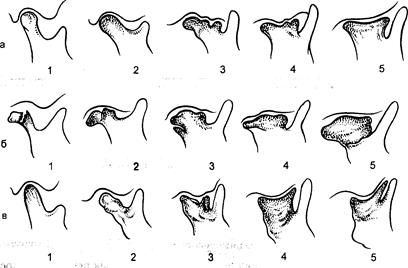
Рис. 18-А. Эволюция вторичного деформирующего остеоартроза ВНЧС (схема).
а — после родовой травмы; б — после перелома мыщелкового отростка; в — после гематогенного остеомиелита; 1, 2, 3, 4, 5 — стадии заболевания.
Клиническая картина и диагностика. Заболевание начинается незаметно с хруста, щелканья, тугоподвижности, скованности сустава по утрам. В течение дня нижняя челюсть «разрабатывается». Боли в суставе могут отсутствовать или возникают в холодную, сырую погоду, после длительного разговора, при жевании твердой пищи.
«Суставные» симптомы: тугоподвижность, суставной шум, боль при длительной нагрузке, начальных движениях после покоя («стартовые» боли). Внесуставные симптомы: боль в жевательных мышцах, челюстях, ухе на стороне артроза, иррадирующая в височную, скуловую, затылочную, подчелюстную области, плечо, небо, горло, язык.
Дифференциальную диагностику обычно проводят с острыми и хроническими артритами, невралгией тройничного нерва.
Лечение.Поскольку БД — это симтомокомплекс и причиной его возникновения являются различные факторы, то для хирурга-стоматолога важно определить эти причины, после чего назначается патогенетическое лечение Лечение на ранних стадиях – комплексное (медикаментозное, назначение щадящих диет, электрофорез), при неэффективности консервативного лечения проводится хирургическое вмешательство на суставах.
Неоартроз – патологическое сочленение, возникающее вследствие смещения головки нижней челюсти в новое положение под воздействием патологического процесса (остеомиелит, травма). Неоартроз ВНЧС — является благоприятным исходом остеоатрита, при котором суставной хрящ в основном сохраняется. При неоартрозе чаще всего движения в суставе не нарушаются или иногда несколько ограничиваются. Неоартроз может осложниться деструкцией мыщелкового отростка с нарушением роста нижнечелюстной кости. При легкой степени неоартроза отсутствуют нарушение прикуса и выраженная деформация челюсти, поэтому специального лечения не требуется. При средней степени неоартроза отмечается деформация нижней челюсти без нарушения прикуса, лечение ограничивается контурной пластикой челюсти. При тяжелом течении неоартроза наблюдаются выраженное недоразвитие нижней челюсти, нарушение прикуса.
Лечение заключается в реконструктивном хирургическом вмешательстве на ветви челюсти и суставе. (Рис.19, 20)
Пациентка В., 15 лет. Диагноз: недоразвитие нижней челюсти слева, неоартроз височно-нижнечелюстного сустава слева. Синдром обструктивного апноэ во сне тяжелой степени. На рентгенограмме определяется выраженное сужение провсвета верхних дыхательных путей.
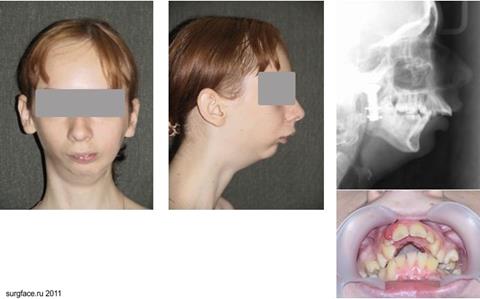
Рис 19.До дистракции.
Проведена дистракция н/ч с 2-х сторон, проведена артропластика ВНЧС слева, недоразвитие н/ч и нарушения дыхания устранены полностью. На рентгенограмме отмечается увеличение просвета верхних дыхательных путей. 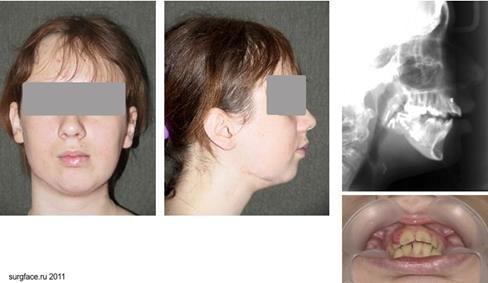
Рис.20. После дистракции.
Важно одно, даже в самых тяжелых и запущенных случаях неразрешимых проблем не бывает. Во избежание возникновения проблем с ВНЧ-суставами в результате ортодонтического лечения, обширных реставраций или протезирования, необходимо поставить в качестве одной из целей лечения – установление головок суставов в центральное соотношение. Иными словами, следует стремиться к идеалу ЦО = ЦС.
АНКИЛОЗ
Анкилоз (Ankylosis articulationis temporomandibularis) — это полное или частичное ограничение подвижности нижней челюсти, обусловленное изменениями в суставе, в отличие от контрактуры. Последняя также характеризуется полной или частичной неподвижностью сустава, развивающейся вследствие любых внесуставных причин (воспалительные процессы, травмы, опухоли). Различают анкилозы фиброзные и костные, последние у детей составляют 95 %.
Этиология. По данным Украинского центра лечения детей с заболеваниями челюстно-лицевой области, причиной анкилоза в 50 % случаев является гнойный отит, в 30 % — травма суставного отростка и суставной ямки при падении, удары в область подбородка и травмы при родах; в 20 % — поражение суставного отростка остеомиелитом (в том числе гематогенным). Несостоятельность барьерных тканевых реакций и особенности иммунологического статуса новорожденных и детей раннего возраста создают условия для накопления инфекции и развития патологического очага избирательно в зонах лучшего кровоснабжения. Такой зопой активного роста, а значит и хорошего кровоснабжения, является мыщелковый отросток.
У младших детей существует большая вероятность развития костного анкилоза, что связанно с анатомическим строением ВНЧС. Приобретенный фиброзный анкилоз чаще наблюдается в подростковом и старшем возрасте.

Рис. 21. Анкилоз левого ВНЧС .
Односторонний анкилоз
Жалобыдетей или их родителей — на изменение конфигурации лица, иногда — хранение во сне, резко ограниченное открывание рта и невозможность нормального употребления пищи. Поскольку родители видят своего ребенка каждый день, они, к сожалению, поздно замечают ограниченное открывание рта и основная жалоба их — на невозможность кормления ребенка с помощью ложки. В анамнезе — травма, перенесенная при родах или в старшем возрасте, отит или паротит, инфекционные заболевания.
Клиника. При обследовании наблюдается асимметрия лица за счет уменьшения размеров одной половины челюсти. Со стороны пораженного сустава мягкие ткани щеки пухлые, тогда как на здоровой стороне они выглядят плоскими (рис. 19). Это обусловлено тем, что один и тот же объем мягких тканей распределяется на разных плоскостях (площадь пораженной стороны меньшая, чем здоровой, за счет уменьшения высоты ветви и размеров тела нижней челюсти). Такое несоответствие иногда приводит к диагностическим ошибкам. Описаны случаи, когда хирург начинал оперировать здоровый сустав. Средняя линия подбородка и резцовая на нижней челюсти всегда смещены в сторону больного сустава (рис. 21).
При бимануальной пальпации ВНЧС движения суставной головки в больном суставе отсутствуют или минимальные. Первые симптомы заболевания сустава у детей (ограниченное открывание рта, асимметрия лица за счет недоразвития н/ч, смещение подбородка в сторону больного сустава) могут возникать уже в возрасте 1-1,5 года и постепенно прогрессировать (рис. 22-25). В области угла н/ч с пораженной стороны возникает костный вырост — "шпора". Она развивается как компенсация роста челюсти книзу, так как кверху он невозможен. "Шпора" определяется и на рентгенограмме (рис. 27 ).
Вследствие укорочения ветви, а иногда и тела н/ч деформируются и зубные дуги. Резцы и клыки н/ч наклоняются вперед и веерообразно расходятся, касаясь своими краями нёбной поверхности зубов в/ч. Последние также наклоняются вперед и веерообразно расходятся вследствие постоянного давления языка в уменьшенном пространстве полости рта. Невозможность нормального приема и разжевывания пищи, ухода за зубами приводит к развитию гингивита, отложению зубного камня, повышенному поражению зубов кариесом. Результатом неподвижности н/ч и малых ее размеров является нарушение внешнего дыхания, симптомы которого прослеживаются уже на ранней стадии заболевания. Во время сна происходит ослабление мышц языка и мягкого нёба. При этом корень языка давит на надгортанник, что вызывает нарушение дыхания, сопровождающееся храпом и пробуждением. Такие изменения создают условия для развития гипоксии в организме и требуют привлечения к акту дыхания дополнительных межреберных мышц. В свою очередь, это служит причиной деформации грудной клетки, поскольку молодые кости ее испытывают постоянное отрицательное давление мышц.
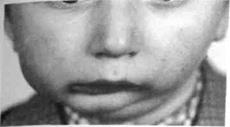

Рис.22. Вид лица ребенка с правосто- Рис.23. Смещение срединной линии подбородка
ронним костным анкилозом ВНЧС в сторону больного сустава у ребенка с
левосторонним анкилозом ВНЧС


Рис.24. Попытка ребенка с анкилозом Рис.25. Открывание рта у того же ребенка
ВНЧС открыть рот с помощью после двусторонней артропластики
пальцев (до операции)
Кроме того, нарушаются функции питания и речи. Такие дети выглядят слабыми, изможденными, раздраженными, имеют нездоровый цвет лица.
На рентгенограмме (лучше сделать ортопантомограмму для сравнения изменений в обоих суставах) за счет сращения деформированных суставных поверхностей на стороне поражения сустава щель отсутствует, высота ветви челюсти снижена, ветвь более широкая, чем на здоровой стороне. В области угла обычно выявляется "шпора". Венечный отросток увеличен но высоте и имеет вид шила.
Диагноз основывается на таких ведущих признаках, как:
1) невозможность открывания рта (резкое ограничение движений н/ч) рис.26;
2) деформация мягких тканей в области нижней челюсти с одной стороны;
3) смещение средней линии подбородка и резцовой в сторону больного сустава;
4) на рентгенограмме — отсутствие суставной щели, наличие "шпоры" в области угла челюсти со стороны поражения (рис 27).
Дифференциальная диагностика одностороннего анкилоза проводится с контрактурами, вторичным деформирующим артрозом.
Двусторонний анкилоз
Двусторонний анкилоз чаще является результатом септического заболевания или родовой травмы вследствие неудачного наложения щипцов на голову ребенка при родах.
Жалобыродителей — на наличие у ребенка деформации нижней трети лица, невозможность открывания рта, затрудненное питание, нарушение дыхания и храпение во сне.
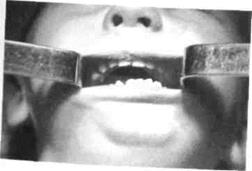
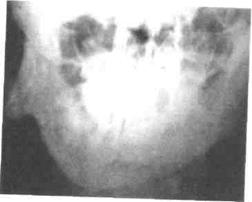
Рис.26. Открывание рта у ребенка Рис.27. Обзорная рентгенограмма н/ч ребенка
с анкилозом ВНЧС с правосторонним анкилозом
и микрогенией (до операции) ВНЧС ("шпора" в области угла)
Клиника.Лицо ребенка имеет вид птичьего (вследствие резкого недоразвития фронтального отдела его нижней трети; Прикус открытый, дистальный. Пальпаторно подвижность головок ВНЧС не определяется. Открывание рта резко ограниченное (до щелевидного). При осмотре ротовой полости — множественный кариес, воспаление слизистой оболочки десен, веерообразное расположение зубов верхней и нижней челюстей.
Рентгенологически при двустороннем костном анкилозе патопюмоничным признаком является частичное или полное отсутствие суставной щели, наличие костной ткани, объединяющей в один конгломерат мыщелковый отросток и височную кость. Размеры ветвей и тела нижней челюсти уменьшены, определяются костные выросты в виде "шпор" в области обоих углов, венечные отростки увеличены.
Общие изменения в организме те же, что и при одностороннем анкилозе ВНЧС, но более выражены.
Нередко вследствие перенесенного септического состояния у ребенка может развиться анкилоз в других суставах, чаще в тазобедренном. Диагноз двустороннего анкилоза ставят на основании вышеописанных жалоб и симптомов.
Дифференциальная диагностика двусторонних анкилозов должна проводиться с вторичными деформирующими артрозами, контрактурами различного генеза.
Лечение костных анкилозов ВНЧС только хирургическое. Оперативное вмешательство проводят под общим обезболиванием, чаще используют внутривенный способ, что обусловлено ограниченностью открывания рта и невозможностью провести интубацию. В некоторых случаях предварительно накладывают нижнюю трахеостому с дальнейшей интубацией через нее.
Принципиальные положения хирургического лечения анкилозов ВНЧС:
1) проводится сразу после установления диагноза, то есть не ждут, пока ребенок подрастет; у детей необходимо как можно раньше восстановить функцию сустава;
2) соматическое развитие ребенка зависит от нормального питания, поэтому сначала ребенку надо обеспечить условия для этого, то есть открыть рот;
3) единственным способом открытия рта является артропластика, суть которой состоит в проведении остеотомии. Последняя должна быть выполнена:
а) по возможности выше (ближе к бывшему суставу);

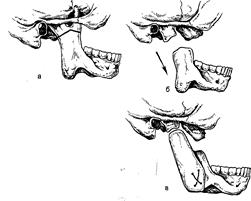
| б) остеотомированные фрагменты должны быть разведены аппаратом или изолированы один от другого биологически совместимыми материалами — твердой мозговой оболочкой, белочной оболочкой семенника быка ) до того времени, пока не сомкнутся кортикальные пластинки обоих то-мированных фрагментов челюсти, что происходит через 1-1,5 мес после вмешательства; 4) решение вопроса об одноэтапной ликвидации анкилоза и микрогении зависит от возраста ребенка и соматического его состояния. В историческом плане все методы хирургического лечения анкилозов разделяют на 3 группы: 1. Вмешательства, цель которых — восстановление движений н/ч путем формирования "ложного" сустава в области пораженной ветви (разные виды высоких остеотомии или пересадка плюснефалангового сустава). Еще Клапп предлагал резекцию части ветви н/ч с последующей свободной пересадкой четвертой плюсневой кости (metatarsale IV). Однако автор в дальнейшем отказался от этой операции в связи с такими недостатками, как: —дополнительная травма, связанная со взятием трансплантата; —возможное нарушение дальнейшего роста донорской кости; —ослабление опорно-двигательной функции стопы; |
от этой операции в связи с такими недостатками, как:
- с течением времени — развитие деструктивных изменений пересаженных хряшевых и костных элементов сустава;
- пересаженный метатарзальный трансплантат не имеет достаточной потенции роста;
—расхождение функций плюснефалангового сустава и ВНЧС.
2. Методики, которые вместе с восстановлением движений н/ч ликвидируют и одностороннюю микрогению.
3. Методики, которые на первом этапе удлиняют тело н/ч, а потом восстанавливают её подвижность. Они неприемлемы для детей, поскольку не отвечают главному правилу хирургии: сначала — восстановление функции (тем более такой), а потом — все остальное. Для ребенка, не имеющего возможности питаться, главное — открыть рот и восстановить подвижность нижней челюсти, а соответственно и нормальное питание.
В последние годы для устранения микрогении используют методику дистрак-ционного остеосинтеза (удлинение челюсти), что основывается на принципе Г. Елизарова. По этой методике проводят остеотомию ветви челюсти с последующим ее растягиванием до 1,5-2 см с помощью аппарата, который накладывается экстра- или интраорально. В дальнейшем ребенку нужен ретенционный аппарат на протяжении 1,5 года.
Больным после артропластики ВНЧС требуется назначение медикаментозной терапии (остеотропные антибиотики, ненаркотические анальгетики, витамины, иммуностимуляторы), механотерапии (активной и пассивной), массажа. Последние назначения должны выполняться как в ранний, так и в поздний послеоперационный период (на протяжении 2-3 мес).
Осложнения. Они могут возникать перед операцией, во время ее и в послеоперационный период.
Невозможность нормального обследования ребенка и нарушение общесоматического состояния могут задержать сроки вмешательства.
При проведении наркоза могут возникать затруднения для анестезиолога, а именно — невозможность интубации через нос и рот, что обусловлено патологическим развитием дыхательных путей и невозможностью открыть рот.
На этапе выполнения остеотомии мыщелкового отростка частым осложнением является повреждение верхнечелюстной артерии, расположенной возле внутренней поверхности головки мыщелкового отростка нижней челюсти.
После операции у ребенка может возникать рвота как осложнение после наркоза, поэтому следует избегать положения на спине, поскольку есть угроза аспи-рационной асфиксии.
Если в послеоперационный период не выполняется активная и пассивная механотерапия, операция может утратить смысл, так как за счет сращения остеотомированных раневых поверхностей возникает рецидив заболевания.
Лечениебольных с анкилозами в послеоперационный период должно проводиться хирургом и ортодонтом, усилия которого направлены на устранение:
— веерообразного расположения зубов;
—смещения центральной линии нижней челюсти в сторону больного сустава;
—патологического прикуса;
—микрогении и т.п.
Дата добавления: 2016-02-09; просмотров: 3623;
