Несомненными считают следующие факты.
1. В происхождении повторных вспышек инфекции в ранее пораженном участке легкого играют роль оставшиеся изменения, обусловливающие местное нарушение дренажной функции бронхов. В ряде случаев определяющим фактором патогенеза ХП служит сопутствующий хронический бронхит, резко затрудняющий дренажную и аэрационную функцию бронхов в зоне острого воспаления.
2. Очаговая инфекция, имеющаяся в организме больного, может служить постоянным источником аутоинфицирования и сенсибилизации организма, выражающихся в повышенной чувствительности бронхолегочной системы к различным микроорганизмам, вирусам и продуктам их жизнедеятельности.
3. Предпосылками формирования ХП служат все состояния (интоксикации в том числе вирусная, алкоголь, курение, переохлаждение, переутомление, старческий возраст и др.), подавляющие общую реактивность и способствующие изменению иммунного статуса организма и местного иммунитета бронхолегочной системы. Эти изменения выражаются в снижении активности альвеолярных макрофагов и лейкоцитов, ослаблении фагоцитоза, дефиците секреторного IgA и уменьшении концентрации бактериолизинов.
4. При ХП отмечено развитие аутоиммунных процессов. Противолегочные антитела обладают пульмоноцитотоксическим свойством, что выражается в воспалении интерстициальной ткани.
В результате влияния всех этих факторов воспалительный процесс при пневмонии (рис. 1–2) ликвидируется не полностью. Остаются участки карнификации, служащие в дальнейшем местом рецидивирования воспалительного процесса.
Процесс не ограничивается паренхимой легких, а переходит на интерстициальную ткань, бронхи и сосуды. В связи с этим морфологическим субстратом ХП считают воспалительно‑склеротический процесс (пневмосклероз), ведущий к уменьшению объема пораженной части легкого и его рубцовому сморщиванию. В участках бронхиального дерева, соответствующих области поражения, развиваются явления локального бронхита, который в дальнейшем может приобрести характер деформирующего с последующим развитием бронхоэктазов.
Процесс никогда не становится диффузным, поэтому выраженность функциональных нарушений системы дыхания и кровообращения в малом круге незначительна. В связи с этим развитие дыхательной (легочной) недостаточности и легочного сердца даже при обширных очагах ХП регистрируют нечасто.
Клиническая картина. Для ХП характерны следующие основные синдромы:
1. воспалительная инфильтрация;
2. локальный пневмосклероз.
Бронхообструктивный синдром и синдром дыхательной недостаточности – необязательные признаки, которые могут возникать на разных стадиях развития болезни.
Выделяют три степени активности воспалительного процесса:
1. I степень – минимальные признаки;
2. II степень – умеренные признаки обострения;
3. III степень – клинические, рентгенологические и лабораторные показатели обострения ярко выражены.
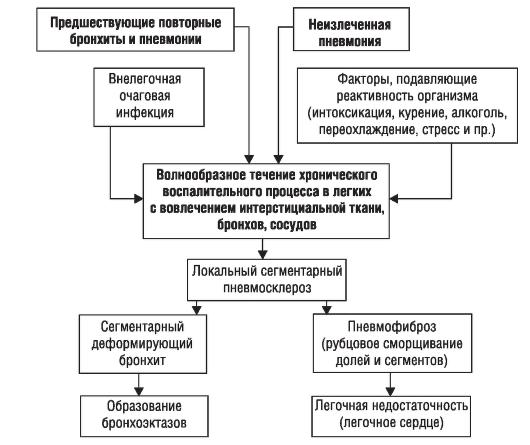
Рис. 1–2. Патогенез хронической пневмонии
В зависимости от преобладания того или иного синдрома ХП протекает в двух основных формах – интерстициальной и бронхоэктатической.
Для интерстициальной формы ХП характерно преобладание изменений в виде очагового пневмосклероза (Н. В. Путов, 1984). Это наиболее частая форма ХП. При бронхоэктатической форме наряду с очаговым пневмосклерозом имеются и бронхоэктазы (ХП с бронхоэктазами). Эту форму признают не все врачи (Н. Р. Палеев, 1985).
Н. В. Путов, помимо интерстициальной, выделяет еще и карнифицирующую форму ХП (с преобладанием карнификации альвеол). При этой форме ХП больные, как правило, не предъявляют жалоб, а рентгенологически могут присутствовать интенсивные, достаточно четко очерченные тени, которые необходимо дифференцировать от признаков периферической опухоли.
Дата добавления: 2016-02-02; просмотров: 683;
