гибель кардиомиоцитов) вследствие ишемии
ИНФАРКТ МИОКАРДА.
Ø Острый коронарный синдром – диагноз первого контакта врача с пациентом (скорая помощь, приемное отделение, при поступлении в БИТ)
Ø Острые коронарные синдромы – группа клинических состояний, отражающая период обострения в течение ИБС и позволяющая подозревать развитие инфаркта миокарда (как с Q зубцом, так и без зубца Q) или нестабильной стенокардии
| • Остраяишемия миокарда, проявляющаяся изменениями ЭКГ (ввидестойкой или преходящейдепрессии сегмента ST, инверсии, уплощения либо реверсиизубцов Т), но несопровождающаяся некрозом кардиомиоцитов. • В плазмекрови отсутствует повышение уровнябиохимическихмаркеровнекроза миокарда (тропонин Iи T, МВ-КФК) |
| • Некроз миокарда без формирования на ЭКГ зубцов Q, но сопровождающийся повышением в плазме крови уровня биохимических маркеров некроза миокарда (тропонин Iили T, MB-КФК) • Изменения зубца Т (чаще «–»Т) и сегмента S-T (депрессия) могут как присутствовать, так и отсутствовать |

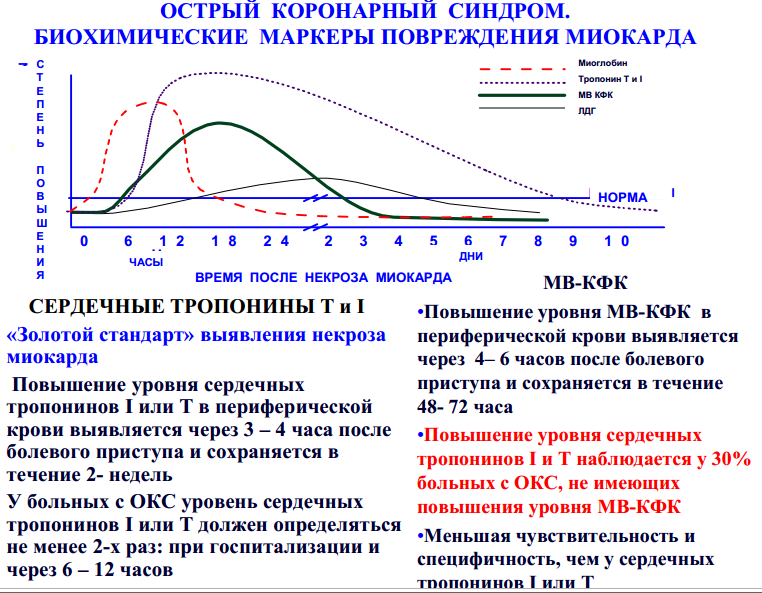
КРИТЕРИИ ДИАГНОСТИКИ ОСТРОГО ИНФАРКТА МИОКАРДА
Диагноз спонтанного или вторичного инфаркта миокарда основывается на следующих диагностических критериях:
Ø Повышение (с последующем снижением) уровня биохимических маркеров некроза миокарда (предпочтение имеют сердечные тропонины) в плазме крови в сочетании с одним из следующих признаков ишемии миокарда:
ü Клинические признаки ишемии миокарда;
ü ЭКГ признаки вновь возникшей ишемии миокарда (подъем или депрессия сегмента S-T, появление блокады левой ножки пучка Гиса)
ü Возникновение патологического зубца Q на ЭКГ;
ü Выявление с помощью методов визуализации вновь возникшей потери жизнеспособного миокарда или вновь возникших нарушений локальной сократимости миокарда желудочка сердца
ü Величину 99-го перцентиля верхней границы нормы для любого реактива и лабораторного метода можно найти на сайте International Federation for Clinical Chemistry www.ifcc.org
КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ ИНФАРКТА МИОКАРДА
Тип 1. Спонтанный инфаркт миокарда, обусловленный его ишемией вследствие эрозии либо разрыва атеросклеротической бляшки или диссекции стенки коронарной артерии.
Тип 2. Вторичный инфаркт миокарда, обусловленный его ишемией в результате либо возросшей потребности миокарда в кислороде, либо в результате уменьшения его доставки вследствие спазма, эмболии коронарной артерии, анемии, аритмии, гипертонии или гипотонии.
Тип 3. Внезапная сердечная смерть - остановка сердечной деятельности вследствие фибрилляции желудочков или желудочковой тахикардии, в сочетании либо с клиническими симптомами, характерными для ишемии миокарда, либо с характерными изменениями ЭКГ, в тех случаях, когда смерть наступила раньше, чем было возможным взять образцы крови, либо в период времени, предшествующий повышению уровня биохимических маркеров некроза миокарда в плазме крови.
Тип 4а. Инфаркт миокарда, связанный с выполнением чрескожных коронарных вмешательств.
Диагноз основывается на не менее, чем трехкратном превышении биохимическими маркерами некроза миокарда (предпочтение имеют сердечные тропонины) величины 99-гоперцентиля верхней границы их нормы
Тип 4b. Инфаркт миокарда, связанный с тромбозом стента, подтвержденным с помощью ангиографии или аутопсии.
Тип 5. Инфаркт миокарда, связанный с выполнением операций аорто –коронарного шунтирования.
Диагноз основывается на не менее, чем пятикратном превышении биохимическими маркерами некроза миокарда (предпочтение имеют сердечные
тропонины) величины 99-гоперцентиля верхней границы их нормы
КЛАССИФИКАЦИЯ ИНФАРКТА МИОКАРДА ПО КЛИНИЧЕСКОМУ ТЕЧЕНИЮ
Ø Первичный инфаркт миокарда
Ø Повторный инфаркт миокарда
( повторный некроз миокарда более, чем через 4 недели)
Ø Рецидивирующий инфаркт миокарда
(рецидив некроза в течение первых 4 недель)
Ø Осложненный инфаркт миокардаЭКГ
1. Локализация инфаркта миокарда (передняя, нижняя, боковая стенка левого желудочка и т. д.)
2. Обширность инфаркта миокарда
3. Фазы развития инфаркта миокарда
· Острейшая (ишемическая)
· Острая
· Подострая
· Рубцовая
4. Осложнения инфаркта миокарда
· нарушения ритма, нарушения проводимости
Ø Неосложненный инфаркт миокарда
· Умеренное психомоторное возбуждение
· Бледность кожных покровов
· Умеренная тахикардия или брадикардия, иногда редкая экстрасистолия
· Тоны сердца приглушены
· Артериальное давление в пределах нормальных значений
· При аускультации сердца и легких патологических изменений не выявляется
КЛАССИФИКАЦИЯ ИНФАРКТА МИОКАРДА В ЗАВИСИМОСТИ ОТ ВРЕМЕНИ, ПРОШЕДШЕГО С МОМЕНТА ЕГО ВОЗНИКНОВЕНИЯ
Ø Развивающийся инфаркт миокарда – первые 6 часов от начала клинической картины заболевания
Ø Острый инфаркт миокарда – период от 6 часов до 7 дней от начала заболевания
Ø Заживающий (рубцующийся) инфаркт миокарда – период от 7 до 28 дней от начала заболевания
Ø Заживший (зарубцевавшийся) инфаркт миокарда (постинфарктный кардиосклероз) – 29 и более дней от начала заболевания
КЛАССИФИКАЦИЯ ОСТРОГО ИНФАРКТА МИОКАРДА ПО ЭЛЕКТРОКАРДИОГРАФИЧЕСКИМ КРИТЕРИЯМ
• Инфаркт миокарда с Q зубцом (трансмуральный, крупноочаговый)
• Инфаркт миокарда без Q зубца (мелкоочаговый, субэндокардиальный)
ДИАГНОСТИКА ИНФАРКТА МИОКАРДА
Основные методы
Ø Клиническая картина
Ø Электрокардиография
Ø Биохимические маркеры повреждения миокарда
Дополнительные методы
Ø Эхокардиография
Ø Коронароангиография
КРИТЕРИИ ДИАГНОСТИКИ ОСТРОГО ИНФАРКТА МИОКАРДА
Ø Диагноз инфаркта миокарда, связанного с выполнением элективных (плановых) Чрескожных Коронарных Вмешательств (ЧКВ), основывается на не менее, чем трехкратном превышении биохимическими маркерами некроза миокарда (предпочтение имеют сердечные тропонины) величины 99-го перцентиля верхней границы их нормы.
Ø Диагноз инфаркта миокарда, связанного с выполнением операций Аорто – Коронарного Шунтирования (АКШ), основывается на не менее, чем пятикратном превышении биохимическими маркерами некроза миокарда (предпочтение имеют сердечные тропонины) величины 99-го перцентиля верхней границы их нормы в сочетании с одним из следующих признаков:
ü вновь появившиеся на ЭКГ патологические зубцы Q либо блокада левой ножки пучка Гиса.
ü ангиографически доказанная вновь возникшая окклюзия коронарного шунта либо нативной коронарной артерии.
ü выявление с помощью методов визуализации признаков вновь возникшей потери жизнеспособного миокарда.
КЛИНИЧЕСКИЕ ВАРИАНТЫ НАЧАЛА ИНФАРКТА МИОКАРДА
Ø Болевой (status anginosus)
Классические симптомы
· Интенсивные, давящие боли за грудиной длительностью > 20 минут, не проходящие после приема нитроглицерина.
Дополнительные симптомы:
· Иррадиация болей в левую (правую) руку, нижнюю челюсть, шею, спину, плечи
· Потливость
· Тошнота, рвота
· Одышка
· Головокружение
Ø Астматический (status astmaticus)
Ø Гастралгический (status gastralgicus)
Ø Аритмический
Ø Церебральный
Ø Безболевой
ИНФАРКТ МИОКАРДА УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ
Ø Выявление нарушений локальной сократимости миокарда левого желудочка
Ø Выявление осложнений инфаркта миокарда:
u дисфункция левого желудочка по величине ФВ
u митральная регургитация
u внутренние разрывы миокарда (отрыв сосочковой мышцы, разрыв межжелудочковой перегородки)
u внешние разрывы миокарда (гемоперикард)
ПОКАЗАНИЕ К КОРОНАРОАНГИОГРАФИИ ПРИ ИНФАРКТЕ МИОКАРДА
— планируется экстренная реваскуляризация миокарда с помощью ангиопластики или стентирования коронарной артерии, либо с помощью коронарного шунтирования
ЛЕЧЕНИЕ
u Медикаментозная терапия
· ДОГОСПИТАЛЬНЫЙ ЭТАП
Ø Купирование болевого синдрома
ü Наркотические аналгетики (морфин, промедол, фентанил)
Ø Антитромбоцитарные препараты:
ü Аспирин 300 мг (разжевать)
ü Клопидогрель 300 мг
Ø Догоспитальный тромболизис – у больных с острым коронарным синдромом с подъемом сегмента ST
ü (если больному не может быть выполнено чрескожное коронарной вмешательство в течение 2 часов от контакта с врачом)
Ø Госпитализация в сердечно-сосудистый центр либо отделение неотложной кардиологии
· СТАЦИОНАРНЫЙ ЭТАП
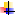 С ПОДЪЕМОМ СЕГМЕНТА ST
С ПОДЪЕМОМ СЕГМЕНТА ST
Ø В первые 12 часов заболевания у больных с инфарктом миокарда с подъемом сегмента ST- скорейшее восстановление кровотока по окклюзированной коронарной артерии
ü Первичная ангиопластика и стентирование коронарной артерии
ü Тромболитические препараты
1-го поколения Стрептокиназа
2-го поколенияРекомбинантные тканевые активаторы плазминогена: альтеплаза, ретеплаза, ланотеплаза
(t-PA, rt-PA, nt-PA), проурокиназа
3-го поколенияТенектеплаза (TNK-tPA)
ПРОТИВОПОКАЗАНИЯ
Ø Геморрагическийинсультили инсультнеизвестногохарактера любой давностив анамнезе.
Ø Ишемическийинсультв течениепоследних 6 месяцев.
Ø Наличиесосудистойпатологииголовногомозга(артерио-венозная мальформация)
Ø Наличиезлокачественнойопухолиголовного мозгаили метастазов
Ø Недавняя травма, томчисле черепно-мозговая, полостная операция, в течениепоследних 3 недель.
Ø Желудочно-кишечноекровотечениев течениепоследнего 1 месяца.
Ø Известныезаболевания, сопровождающиесякровоточивостью.
Ø Подозрениенарасслоение стенкиаорты.
Ø Пункции, неподдающихся компрессии (пункция печени, люмбальная пункция) , в томчислесосудов(подключичнаявена).
 БЕЗ ПОДЪЕМА СЕГМЕНТА ST
БЕЗ ПОДЪЕМА СЕГМЕНТА ST
ü Антитромботическая терапия
ü Ингибиторы Ха фактора (фондапаринукс)
ü Низкомолекулярный гепарин (эноксапарин, фраксипарин, дальтерапин)
ü Нефракционированный гепарин
ü Антитромбоцитарные препараты
ü Аспирин 100 мг в день (пожизненно)
ü Клопидогрел 75 мг в день (12 месяцев)
ü Тикагрелор
u Чрескожные коронарные вмешательства (баллонная ангиоплатика и стентирование коронарных артерий)
u Коронарное шунтирование
БАЗОВАЯ ТЕРАПИЯ ИНФАРКТА МИОКАРДА С Q-ЗУБЦОМ И БЕЗ Q-ЗУБЦА
Ø Предупреждение повторного тромбоза коронарной артерии
АСПИРИН
ü ВСЕ больные с инфарктом миокарда, кроме лиц имеющих истинную аллергию на аспирин
ü Первоначальную дозу аспирина, составляющую 250 – 325 мг, необходимо разжевать
ü Последующая доза аспирина может составлять от 75 до 150 мг в сутки. Предпочтительны кишечно-растворимые формы (Тромбо-АСС)
КЛОПИДОГРЕЛЬ
ü ВСЕ больные с инфарктом миокарда, кроме лиц имеющих противопоказания к антитромбоцитарным препаратам
ü Первоначальная нагрузочная доза Клопидогреля составляет 300 мг и дается вместе с Аспирином.
ü Последующая доза Клопидогреля составляет от 75 мг в сутки. Длительность приема 9-12 месяцев
НЕФРАКЦИОНИРОВАННЫЙ ГЕПАРИН
ü Внутривенная инфузия гепарина через дозатор показана течение 24 – 48 часов после системного тромболизиса тканевым активатором плазминогена (t-PA), (но не стрептокиназой) при инфаркте миокарда с Q-зубцом и у всех больных с инфарктом миокарда без Q-зубца
ü Гепарин вводится под контролем АЧТВ (целевое значение АЧТВ = 50 – 70 сек)
ü Преимущество низкомолекулярных гепаринов и фондапаринукса перед нефракционированным гепарином
Ø Ограничение зоны некроза
НИТРАТЫ
ü Внутривенное введение нитратов (нитроглицерин, изосорбида динитрат) показано всем больным первые 24 часа инфаркта миокарда
ü Инфузию нитратов осуществляют через дозатор под контролем АД
ü Длительное внутривенное введение нитратов показано при сохраняющемся болевом синдроме либо при его рецидивировании
ü Противопоказанием к внутривенному введению нитратов является артериальная гипотония (АД <100 мм рт. ст.) и их непереносимость
БЕТА-БЛОКАТОРЫ
ü Всем больным при отсутствии противопоказаний терапию бета-блокаторами начинать как можно раньше — в первые часы развития инфаркта миокарда
ü Раннее назначение бета-блокаторов позволяет ограничить зону некроза миокарда, уменьшить летальность, снизить частоту рецидивов инфаркта миокарда и ишемии миокарда
ü Противопоказанием к раннему назначению бета-блокаторов являются: брадикардия, артериальная гипотония, нижний ИМ, острая левожелудочковая недостаточность, АВ блокады, бронхиальная астма
Ингибиторы АПФ
ü Всем больным при отсутствии противопоказаний терапию ингибиторами АПФ внутрь целесообразно начинать как можно раньше - в первые часы развития инфаркта миокарда
ü Раннее назначение ингибиторов АПФ позволяет ограничить зону некроза миокарда, уменьшить летальность, снизить частоту рецидивов инфаркта миокарда и рецидивов ишемии миокарда
ü Противопоказанием к раннему назначению ингибиторов АПФ являются: артериальная гипотония (АД < 100 мм Hg), почечная недостаточность, ангионевротичекий отек
ОСТРАЯ ЛЕВОЖЕЛУДОЧКОВАЯ НЕДОСТАТОЧНОСТЬ
· ОТЕК ЛЕГКИХ
ü Интерстициальный
ü Альвеолярный
 Оксигенотерапия, мониторирование насыщения крови О2 Оксигенотерапия, мониторирование насыщения крови О2
 Наркотические аналгетики (морфин в/в) Наркотические аналгетики (морфин в/в)
 Диуретики петлевые (лазикс в/в) Диуретики петлевые (лазикс в/в)
 Нитраты per os или в/в (при АД>100 мм рт. ст.) Нитраты per os или в/в (при АД>100 мм рт. ст.)
 Ингибиторы АПФ per os (при АД>100 мм рт. ст.)
· КАРДИОГЕННЫЙ ШОК Ингибиторы АПФ per os (при АД>100 мм рт. ст.)
· КАРДИОГЕННЫЙ ШОК
 Инотропные препараты (добутамин, допамин) в/в Инотропные препараты (добутамин, допамин) в/в
 Кортикостероиды ( преднизолон) в/в Кортикостероиды ( преднизолон) в/в
 Низкомолекулярные декстраны (полиглюкин, реополиглюкин) Низкомолекулярные декстраны (полиглюкин, реополиглюкин)
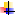 Внутриаортальная баллонная контрпульсация
· Внутриаортальная баллонная контрпульсация
·
|
Ø При фибрилляции желудочков и устойчивой желудочковой тахикардии – экстренная электрическая кардиоверсия. Эффективность в первые 3 минуты = 90% Ø Первичная фибрилляция желудочков (в течение первых 48 часов инфаркта миокарда) не ухудшает отдаленный прогноз Ø При рецидивировании эпизодов фибрилляции желудочков и желудочковой тахикардии – внутривенное введение Амиодарона или Лидокаина
|

| Эпистенокардитический перикардит ü Развивается в первые несколько суток инфаркта миокарда ü Болевой синдром в грудной клетке ü Шум трения перикарда ü Отмена антитромбиновых препаратов (гепарин) ü Показаны нестероидные противовоспалительные препараты Синдром Дресслера ü Аутоимунный перикардит±плеврит ü Развивается через 2 – 4 недели после инфаркта миокарда ü Болевой синдром в грудной клетке ü Шум трения перикарда ü уровня эозинофилов и иммуноглобулинов в плазме крови ü Показано назначение кортикостероидов ü Показано назначение нестероидных противовоспалительных препаратов |
| <== предыдущая лекция | | | следующая лекция ==> |
| АППАРАТЫ С ПСЕВДОСЖИЖЕННЫМ СЛОЕМ | | | Эволюция представлений о предмете философии |
Дата добавления: 2016-01-03; просмотров: 2413;
