Тромбоциты
Тромбоциты в нормальном гемостазе играют важную роль. Плазмолемма циркулирующих и неактивированных тромбоцитов богата гликопротеиновыми рецепторами семейства интегринов, а гиалоплазма содержит два типа гранул:
· α-гранулы участвуют в адгезии и содержат фибриноген, фибронектин, факторы V и VIII, тромбоцитарный фактор 4 (гепарин-связывающий хемокин), тромбоцитарный фактор роста (PDGF) и трансформирующий фактор роста α (TGF-α);
· δ-гранулы (плотные) содержат адениннуклеотиды (АДФ и АТФ), ионизированный кальций, гистамин, серотонин и эпинефрин.
После повреждения сосуда, тромбоциты связываются с коллагеном внеклеточного матрикса и белками (фактор фон-Виллибранда), которые в обычных условиях не активны. При контакте с этими белками, тромбоциты проходят следующие стадии: адгезии и изменение формы; выделение (секреция) и агрегирование.
Адгезия тромбоцитов
Адгезия во внеклеточном матриксе в значительной степени обусловлена взаимодействием с фактором фон-Виллибранда, который обеспечивает контакт поверхностных рецепторов тромбоцитов (например, GPIB) и коллагена.
Генетически детерминированная нехватка фактора фон-Виллебранда (болезнь Виллебранда) или дисфункция его рецепторов приводит к кровоточивости. С другой стороны, нарушение образования фактора фон-Виллебранда приводит к аберрантной агрегации тромбоцитов при их циркуляции; этот дефект фактора фон-Виллебранда вызывает тромбоцитопеническую пурпуру (тромботическая микроангиопатии).
Секреция
Секреция обоих типов гранул происходит вскоре после агрегации тромбоцитов. Различные агонисты могут связывать специфические поверхностные рецепторы тромбоцитов и инициировать каскад внутриклеточного фосфорилирования, что приводит к дегрануляции. Высвобождение плотного содержимого гиалоплазмы особенно важно, так как ионы кальция необходимы в каскаде коагуляции, а АДФ является мощным медиатором агрегации тромбоцитов. Наконец, активация тромбоцитов увеличивает поверхностную экспрессию фосфолипидных комплексов, которые обеспечивают связывание кальция и факторов свертывания в развитии патологического процесса. В дополнение к АДФ тромбоциты синтезируют тромбоксан А2, который также является важным стимулятором агрегации тромбоцитов. АДФ и тромбоксан вместе запускают аутокаталитические процессы, которые способствуют образованию тромбоцитарных агрегатов – первичной пробки. Эта первичная агрегация является обратимым процессом. Тем не менее, с началом активации каскада свертывания и выброса тромбина образование гемостатической пробки становится необратимым. Тромбин связывается с поверхностным рецептором тромбоцитов (рецепторы протеазы) и, совместно с АДФ и тромбоксаном вызывает дальнейшую агрегацию тромбоцитов. Сморщенные тромбоциты образуют вязкую массу («вискозный метаморфоз»), составляющую окончательную вторичную гемостатическую пробку (тромб). Одновременно с этим, тромбин превращает фибриноген в фибрин внутри и вокруг тромба, делая сгусток более стабильным.
В гемостатической пробке также содержатся эритроциты и лейкоциты. Лейкоциты фиксируются с тромбоцитами и эндотелием при помощи молекул адгезии, обеспечивая воспалительную реакцию, которая сопровождает тромбоз. Тромбин также вносит свой вклад в патогенез воспалительной реакции – непосредственно стимулирует адгезию нейтрофилов и моноцитов и активируя хемотаксические продукты распада фибрина, отщепляя их от фибриногена
Роль фибриногена в агрегации тромбоцитов
Связывание АДФ с рецепторами тромбоцитов индуцирует конформационные изменения GpIIb-IIIa-рецепторов, что позволяет им связывать фибриноген. Дальнейшее действие фибриногена направлено на дополнительные склеивания всё большего числа тромбоцитов с формированием крупных агрегатов.
При врождённых аномалиях и при неактивноси GpIIb-IIIa-белка возникают нарушения свёртывающей системы крови. Кроме того, клиническое изучение ведущей роли GpIIb-IIIa-рецепторов тромбоцитов в процессах агрегации, привело к разработке и промышленному проиводству антогонистов, которые могут мощно блокировать агрегацию тромбоцитов либо путем вмешательства в процессы связывания с АДФ (например, клопидогрель) или путем связывания с GpIIb -IIIa рецепторов с моноклональными антителами.
Взаимодействие тромбоцитов и эндотелиальных клеток
Взаимодействие тромбоцитов и эндотелия оказывает огромное влияние на формирование сгустка. Простагландины PGI-2 (синтезирует эндотелий) обладает сосудорасширяющим действием, ингибирует агрегацию тромбоцитов. Антогонические эффекты простогландинов и тромбоксана обеспечивают баланс модуляции функции тромбоцитов человека: в нормальном состоянии в виде отсутствия внутрисосудистой агрегации тромбоцитов, и только при повреждении эндотелия способствует образованию гемостатической пробки. Клиническое применение аспирина (ингибитор циклооксигеназы) у пациентов с риском развиия коронарного тромбоза относится к его способности ингибировать синтез тромбоксана. Также как и простогландины, оксид азота также действует как сосудорасширяющее средство и ингибитор агрегации тромбоцитов.
СТАЗ (STASIS)
– замедление или остановка кровотока в микроциркуляторном русле.
Одним из начальных признаков нарушения микроциркуляции является сладж-феномен. При этом происходит агрегация эритроцитов или других форменных элементов крови, повышая вязкость крови и затрудняя её движение по микрососудам. Однако, гемолиза и свёртывания крови не происходит.
Графологическая структура
 СТАЗ СТАЗ
|


ЭТИОЛОГИЯ:
| Нарушение вазомоторики (застойный стаз) |
| Физико-химические изменения крови структур микроокружения (ишемический стаз) |
 ПАТОГЕНЕЗ:
ПАТОГЕНЕЗ:
 престаз престаз
|  агрегация эритроцитов агрегация эритроцитов
|   постстаз постстаз
|

 ИСХОДЫ,
ИСХОДЫ,
ОСЛОЖНЕНИЯ:
| Диапедезное кровотечение |
| вазорексис |
 |
| ОБРАТИМОЕ – разрешение | НЕОБРАТИМЫЕ – тромбоз, некробиоз и некроз |
ТРОМБОЗ (TROMBOSIS)
– прижизненное свёртывание крови в просвете сосудов или полостях сердца. Образующийся при этом свёрток крови – тромб.
Механизм образования:
- адгезия тромбоцитов;
- агрегация (агглютинация) тромбоцитов и дегрануляция;
- коагуляция фибриногена и образование фибрина;
- агглютинация эритроцитов;
- преципитация белков плазмы.

 Виды тромбов по составу (морфологии):
Виды тромбов по составу (морфологии):
| Белый | Красный | Смешанный | Гиалиновый |
| тромбоциты, фибрин, лейкоциты | тромбоциты, фибрин, эритроциты | слоистый тромб | тромботические массы напоминают гиалин |

 Компоненты тромба:
Компоненты тромба:
| головка | тело | хвост |
| участок фиксации к стенке сосуда | центральная чать | дистальные части |
 Виды тромбов по отношению к просвету сосуда:
Виды тромбов по отношению к просвету сосуда:

| Пристеночный | Обтурирующий | Флотирующий |
| сердце (клапаны, створки) | вены и артерии среднего калибра | вены; единственная точка фиксации |
| Хроническая сердечнососудистая недостаточность, атеросклероз | Тромбофлебит | Острая сердечнососудистая недостаточность, |
 |
| Прогрессирующий | Дилатационный |
| «шаровидный» тромб предсердий | тромбы при аневризмах |
←Пристеночный тромб аорты
Графологическая структура
 ТРОМБОЗ ТРОМБОЗ
|




ЭТИОЛОГИЯ,
ПАТОГЕНЕЗ:
| тромбо-образование, механизмы |
| тромбо-образование, фазы |
| внешние агенты |
| местные причины |
 |  |  | |||||
 | |||||||
СВЁРТЫВАНИЕ КРОВИ:
| патология реологии |
| агрегация тромбоцитов |
| коагуляция фибриногена |
| агглютинация эритроцитов |
| преципитация белков плазмы |
| нарушение целостности сосудистой стенки |
| изменение качества крови |
| Асептический аутолиз | БЛАГОПРИЯТНЫЕ |
| Организация и васкуляризация | |
| Канализация | |
| Петрификация (флеболиты) | |
| Некроз | НЕБЛАГОПРИЯТНЫЕ |
| Нарушение кровообращения и лимфообращения | |
| Тромбоэмболия | |
| Септический аутолиз (гнойное расплавление) |
ИСХОДЫ:
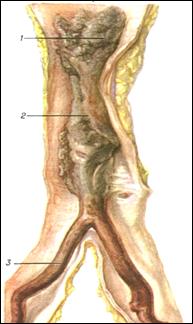
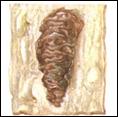
← Смешанный тромб аорты:
1 – головка,
2 – тело,
3 – хвост.
ЭМБОЛИЯ (EMBOLIA)
– циркуляция в крови (лимфе) не встречающихся в норме частиц и закупорка ими сосудов. Частицы – эмболы.


 Классификация по направлению движения эмбола:
Классификация по направлению движения эмбола:
| Ортоградная | Ретроградная | Парадоксальная |
| Перемещение с током кровью | Перемещение против тока | При дефектах в перегородках сердца |
Графологическая структура
| ЭМБОЛИЯ |

ЭТИОЛОГИЯ, ПАТОГЕНЕЗ:
 |
| Тромбы в венах большого круга | Тромбы в левом сердце | Септический аутолиз тромба | Травмы трубчатых костей и ПЖК | Аэрация сосуда | Выведение газов из крови | Попадание тканей в кровь | Попадание инородных тел в кровь |








 ПО ПРИРОДЕ ЭМБОЛА:
ПО ПРИРОДЕ ЭМБОЛА:
| Тромбоэмболия лёгочных артерий | Тромбоэмболия артерий | Микробная эмболия | Жировая эмболия | Воздушная эмболия | Газовая эмболия | Эмболия околоплодными водами | Опухолевая эмболия | Холестериновая эмболия |




 И С Х О Д Ы, З Н А Ч Е Н И Е:
И С Х О Д Ы, З Н А Ч Е Н И Е:
| Внезапная смерть | Инфаркт лёгкого | Некрозы органов | Абсцессы | Рассасывание; Острая сердечная недостаточность; Нарушение мозгового кровообращения | Паралич сердца | Кесонная болезнь | Внезапная смерть | Метастазы опухоли | Присоединение тромбоза |
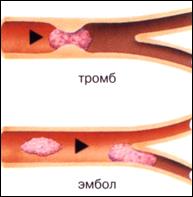
v Тромбоэмболия – наиболее частый вид эмболии, которая возникает при отрыве тромба или его части. Клиническое значение имеет тромбоэмболия лёгочной артерии (ТЭЛА). Источник – тромбы в системе нижней полой вены (тромбы глубоких вен нижних конечностей и таза), вен печени, почек, а также правых полостей сердца при мерцательной аритмии, кардиомиопатии и эндокардитах. При ударе тромбоэмбола по рефлексогенной зоне в областе бифуркации лёгочной артерии развивается пульмоно-коронарный рефлекс, обычно приводящий к смерте. При обтурации тромбоэмболами основного ствола и крупных ветвей лёгочной артерии развивается острое лёгочное сердце, тяжёлые нарушения гемодинамики, а ветвей и артерий мелкого калибра – геморрагические инфаркты лёгких.
v Жировая эмболия развивается при попадании в кровоток капелек жира. Источники: переломы крупных трубчатых костей с разрушением жёлтого костного мозга; размозжение жировой клетчатки; ятрогенная причина – внутривенное введение масляных растворов (например, витамина Е).
v Воздушная эмболия развивается при попадании в кровоток воздуха. Источники: повреждение крупных вен шеи (яремных); ятрогенная причина – внутривенное введение воздуха (например, при внутривенно капельной инфузии). Исход – развитие дистресс-синдрома, кардио-пульмонального рефлекса или внезапная смерть.
v Газовая эмболия возникает при попадании в кровоток пузырьков газа (азота). Причина – Кессонная болезнь. Исход – развитие дистресс-синдрома, комы или внезапная смерть.
v Тканевая (клеточная) эмболия развивается при попадании кусочков ткани в кровь. Эмболия онко-клетками лежит в основе метастазирования опухолей.
v Эмболия околоплодными водами возникает при попадании частиц амниотической жидкости в кровоток роженицы. Причина – осложнения беременности и родов (атонические кровотечения, разрывы).
v Микробная эмболия возникает при циркуляции в крови микроорганизмов. Исход – асцессы и генерализация процесса – сепсис.
v Эмболия инородными телами возникает при попадании в кровеносное русло частиц бытовых предметов (например, кусочков стекла). Данный вид эмболии встречается редко.
ШОК
– генерализованное острое нарушение гемодинамики, наступающее после сверхсильного воздействия на организм и приводящее к резко нарастающей гипоксии.



 Виды шока:
Виды шока:
| Гипо-волемический | Кардио-генный | Септический (инфекционно-токсический) | Нейро-генный | Анафилак-тический |
| Дегидратация (диарея, рвота, ожоги, кровопотеря) | Инфаркт миокарда | Сепсис, инфекции, иммунодефицит, эндотоксины | После наркоза | Аллергические реакции |
ЭТИОЛОГИЯ – расстройства кровообращения:
ü Коагулопатии. При аутопсии в крупных сосудах и полостях сердца определяется жидкая кровь;
ü ДВС-синдром;
ü Секвестрация крови в микроциркуляторном русле. При аутопсии: неравномерное кровенаполнение органов – полости сердца безкровные («пустое» сердце), а крупные сосуды и паренхиматозные органы переполнены жидкой кровью;
ü Шунтирование кровотока – включение обходных путей в почках, печени, лёгких.
ИСХОД – выраженные циркуляторно-токсические повреждения тканей: стаз, сладж-феномен, тромбоз. Клинически: петехиальные и крупноочаговые кровоизлияния в органах:
Ø Головной мозг – отёк;
Ø Миокард – некоронарогенные некрозы;
Ø Лёгкие – бронхиолоспазм, ателектазы, гиалиновые мембраны, серезно-геморрагический отёк;
Ø Почки – коагуляционный некроз эпителия извитых канальцев;
Ø Надпочесники – кровоизлияния;
Ø Печень – дистрофия с образованием клеток Краевского.
ДВС-синдром (синдром диссеменированного внутрисосудистого свёртывания)
– характерезуется сочетанием распространённого тромбоза микрососудов многих органов, развитием дефицита факторов свёртывания и фибриногена из-за избыточного потребления с генерализованным геморрагическим синдромом.
ВИДЫ ДВС-СИНДРОМА:
 |
| Острый | Хронический |
СТАДИИ ДВС-СИНДРОМА:
- I стадия – гиперкоагуляции.
- II стадия – гипокоагуляции.
- III стадия – гипокоагуляции с генерализованной активацией фибринолиза
- IV стадия – полное несвертывание крови.
ЭТИОЛОГИЯ: шок, сепсис, обширные ожоги, тяжёлые травмы, массивные кровотечения, укус змей и насекомых, онкологические заболевания, терминальные состояния, агония, тяжёлые формы гестозов.
ПРИ АУТОПСИИ: множественные петехиальные и сливные кровоизлияния на коже, серозных оболочках; геморрагии, эрозии и острые язвы.
КЛИНИЧЕСКИ: массивные носовые, маточные и другие кровотечения, кровотечения после незначительных повреждениях кожи и слизистых оболочек (например, после инъекции лекарства).
ИСХОД – летальный.
ЭЛЕКТРОНОГРАММА:
- Тромбообразование в кровеносном сосуде.
МАКРОПРЕПАРАТЫ
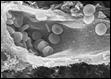
Препарат № 1. Тромбоз брюшной аорты, смешанный пристеночный тромб (при атеросклерозе).
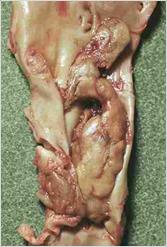
 интима
интима
 головка
головка
 тело
тело
Интима аорты жёлтого цвета с выраженными изменениями – с липидными пятнами, фиброзными бляшками, возвышающимися над поверхностью. К стенке плотно прикреплён тромб, в которм определяются: белая головка, пёстрое тело и красные хвосты. Поверхность тромба гофрированная. Тромбические массы плотноватой консистенции, крошатся на разрезе.
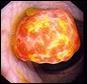
Препарат № 2. Тромб в бедреной вене.

 тромб
тромб
 стенка вены
стенка вены
На препарате участок бедренной вены с окружающей подкожно-жировой клетчаткой. В центре красный тромб.
Препарат № 3. Тромбоэмболия лёгочной артерии (truncus pulmonalis).

 тромб
тромб
 лёгкое (левое)
лёгкое (левое)
Тромбоэмболы не связаны со стенкой сосуда, свободно лежат в просвете основного ствола, главных ветвей или обтурируют просвет долевых и сегментарных ветвей лёгочной артерии. Тромбоэмболы разной величины, плотной консистенции, крошатся в руках, синюшного или пёстрого цвета, с неровной гофрированной поверхностью.
Препарат № 4. Почка, эмболический гнойный нефрит


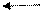 микроабсцессы
микроабсцессы
Почка увеличена в размерах, набухшая, полнокровная, дряблой консистенции, с поверхности и на разрезе – с множественными (преимущественно в крковом веществе) мелкими (с булавочную головку) и сливными округлыми участками желтовато-серого цвета. Это микроабсцессы, из которых выдавливается гной. Эти очажки окружены геморрагическими венчиками красного цвета.
МИКРОПРЕПАРАТЫ
Препарат № 1. Смешанный тромб в сосуде (артерии), поперечный срез. Окраска: гематоксилин-эозин.
 Стенка
Стенка
 Эритроциты
Эритроциты
 Нити фибрина
Нити фибрина
 Головка тромба
Головка тромба
Препарат № 2. Организованный тромб в сосуде, поперечный срез. Окраска: фукселин.
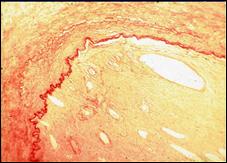
 Стенка
Стенка
 Эндотелиальные каналы
Эндотелиальные каналы
 Соединительная ткань
Соединительная ткань
Препарат № 3. Жировая эмболия сосудов лёгкого. Окраска: судан III.
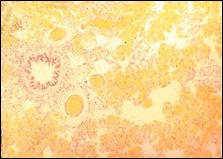
 Альвеола
Альвеола

 Жировые эмболы
Жировые эмболы
Препарат № 4. Микробная эмболия сосудов почки.
Окраска: гематоксилин-эозин.
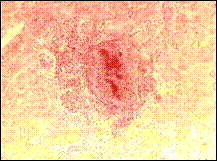

 Канальцы почки
Канальцы почки

Микробные эмболы
Препарат № 5. Гиалиновые мембраны в лёгком.
Окраска: гематоксилин-эозин.
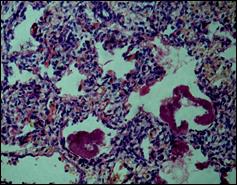
Микроскопия лёгких новорождённых, умерших при болезни гиалиновых мембран, выявляла во многих участках в альвеолах, альвеолярных ходах и бронхиолах эозинофильные мембраны в виде ацидофильных комковатых, рыхлых или уплотненных масс в виде колец, полуколец или фрагментов, лежащих в просветах свободно или выстилающих дыхательной пути и альвеолы. Очаги ателектаза легких, определяемых также в паренхиме, не имели диссеминированного характера. Таким образом, микроскопическое исследование лёгких новорожденных детей, умерших с клинической картиной РДС, выявило морфологический эквивалент, лежащий в основе острой легочной недостаточности, включающий невоспалительные заболевания легких в форме первичных диссеминированных ателектазов и гиалиновых мембран. Выявлены такие структуры глубоко незрелой легочной паренхимы как железистые и тубулярные образования, выстланные кубическим эпителием, нерасправленные альвеолярные ходы, широкие прослойки рыхлой соединительной ткани с низкой васкуляризацией.
Дата добавления: 2015-09-25; просмотров: 1379;
