Плевра.
Это серозная оболочка, покрывающая легкие (одна из разновидностей серозной оболочки). У каждого легкого свой плевральный мешок. Облегчает скольжение легкого. Каждая плевра состоит из двух листков:
- висцеральная
- париетальная
Висцеральная покрывает непосредственно легкое, проникает в щели м/у долями. В области ворот легкое не покрыто плеврой, так как висцеральная переходит в париетальную плевру в области ворот легкого, образуя здесь легочную связку.
Париетальная плевра покрывает грудную полость и средостение:
- реберная плевра – изнутри грудной клетки в области ребер
- диафрагмальная плевра
- медиастинальная плевра (средостенная) – покрывает органы средостения.
Между листками плевры – полость плевры – узкое щелевидное пространство, которая содержит плевральную жидкость для смазки. Полость имеет отрицательное давление – 1) легкое наполняется воздухом при вдохе; 2) усиливается приток венозной крови к сердцу. В полости имеются плевральные синусы – участки полости, куда легкие не заходят при спокойном дыхании, образуется в местах перехода одной части в другую: реберно-диафрагмальный, диафрагмально-медиастинальный, реберно-медиастинальный. Клиническое значение синусов – накапливают паталогическую жидкость.
Лекция №13. Развитие и аномалии развития дыхательной системы.
ВДП развиваются из ротовой бухты (см. Лекция №11).
Нижние дыхательные пути и легкие:
Источники развития – первичная кишка, ее вентральный отдел на границе головной и туловищной кишок.
- на 3 Неделе появляется гортанно-трахеальный вырост – является источником развития эпителия дыхательных путей и легкого.
- на 4 неделе закладываются главные бронхи, а также легкие, так как развиваются из главных бронхов;
- 5 неделя – долевые бронхи (доли легкого)
- 2-4 месяцы – бронхиальное дерево
- 4-6 месяцы –бронхиолы
- 6-9 месяцы – альвеолярные ходы и альвеолы
Плевра:
Из среднего зародышевого листа – мезодермы (так же как и брюшина). Висцеральная плевра развивается из спланхноплевры, париетальная из соматоплевры.
После рождения продолжается рост бронхиального дерева и развитие альвеолярного дерева (после рождения 8 порядков, у взрослого человека 23 порядка).
Аномалии легкого:
· Агенезия – отсутствие закладки легкого или главного бронха
· Апплазия – нет закладки легкого, а гл.бронха есть
· Гипоплазия – недоразвитие
· Добавочная доля
· Киста легкого
· Гамартрома – разрастание хрящевой ткани как опухоль
· Зеркальное легкое – равное кол-во долей
· Трахеальный бронх – бронх от трахеи
· Доля непарной вены
Аномалии дыхательных путей:
· Стеноз трахеи и бронхов
· Атрезия трахеи и бронхов – отсутствие участка
· Дивертикулы – кармашек на стенке
· Трахео- и бронхопищеводные свищи
· Сочетание аномалий
Лекция №14. Функциональная анатомия, развитие и аномалии развития мочевой системы.
Органы, образующие мочу – почки, органы выводящие мочу – лоханка, мочеточник, мочевой пузырь, мочеиспускательный канал.
Почки – паренхиматозный орган бобовидной формы. На медиальном крае – ворота (почечная артерия, вена, лоханка – почечная ножка). Почечный ВАЛ (спереди назад) – вена, артерия, лоханка. Дальше от ворот следует углубление – почечный синус (пазуха), остальное почечная паренхима. Здесь два вида вещества:
· Снаружи корковое вещество
· Внутри мозговое вещество
Частично корковое вещество проникает вглубь мозгового, образуя почечные столбы – почечные пирамиды (основание кнаружи, верхушка имеет сосочек).
Структурно-функциональной единицей почки является нефрон – это система микроскопических эпителиальных трубочек и кровеносных сосудов, предназначенных для образования мочи:
ü Капсула нефрона – состоит из внутренней и наружной стенки, между ними пространство
ü Проксимальный отдел нефрона = проксимальный извитой каналец + проксимальный прямой каналец
ü Петля нефрона (петля Генле)
ü Дистальный отдел нефрона = дистальный прямой каналец + дистальный извитой каналец
ü Вставочный отдел
Далее собирательные трубочки собирают мочу из многих нефронов.
Вначале приносящая артериола идет к капсуле – затем внутри капсулы образуется капиллярный клубочек – выносящая артериола (диаметр приносящей больше приносящей) – вторичная капиллярная сеть (тубулярная) – венула.
Капиллярный клубочек + капсула = мальпигиево тельце.
Механизм образования мочи:
1. Фильтрация – в почечном тельце, образуется первичная моча (почти плазма крови). Клеток не содержит. 180-200 л в сутки.
2. Реарбсорбция – обратное всасывание. Начинается в проксимальном канальце и до дистального. Вода идет во вторичные капилляры.
3. Секреция – выделяются некоторые вещества, что позволяет выборочно отбирать минералы. Образуется вторичная моча 1,5-2л.
В корковом веществе распложены почечное тельце, проксимальный и дситальный канальцы. В мозговом веществе – петля Генле и собирательные трубочки
Нефроны бывают:
ü Корковые нефроны, их большинство (80-85%), причем 1% из них истинные корковые – все части расположены в корковом веществе.
ü Юксто-гломерулярные нефроны (околомозговые) – 15-20%. Почечное тельце, проксимальный и дистальный канальцы на границе, петля в мозговом веществе.
Особенности кровеносной системы почек: наличие «чудесной капиллярной сети» - имеются две последовательно расположенные капиллярные сети ( капиллярный клубочек – выносящая артериола – тубулярная сеть).
Эндокринная функция почек:
Гормон Ренин вырабатывается в ю-г аппарате. Ренин повышает АД для того, чтобы шел процесс фильтрации (менее 60мм.рт.ст – фильтрация не идет, кровь не поступает в почки). Все заболевания почек протекают с повышением АД.
Юксто-гломерулярный аппарат находится у основания почечного тельца. Он включает:
· Юкстоваскулярные клетки – видоизмененные клетки-миоциты приносящей артериолы;
· Юкстогломерулярные клетки – клетки Гурмагтига. Расположены между кровеносными сосудами;
· Плотное пятно – эпителиальные клетки дистального канальца нефрона.
Пути выведения мочи:
1. Собирательные трубочки
2. Малые почечные чашечки
3. Большие почечные чашечки
4. Лоханка
5. Мочеточники
6. Мочевой пузырь
7. Мочеиспускательный канал
Форникальный аппарат:
Малая почечная чашка охватывает почечный сосочек. Место контакта – форникальный аппарат почки (свод малой чашки). Этот аппарат является приспособительным клапаном, который регулирует ток мочи. Для этого он имеет:
· Мышцу, поднимающую свод
· Мышца-сфинктер свода
· Продольная мышца малой чашки
· Спиральная мышца малой чашки
Общий план строения путей выведения.
Это полые органы с тремя оболочками. Слизистая – переходный эпителий, мышечная – два слоя (продольный и циркулярный), у мочевого пузыря три слоя – мышца, изгоняющая мочу. Кроме того есть сфинктеры, они связаны с мочеиспускательным каналом. У женщин их два – в начале мочеиспускательного канала, он непроизвольный – внутренний сфинктер мочеиспускательного канала. Второй – мочеиспускательный канал проходит через мышцы промежности – наружный сфинктер. У мужчин дополнительным сфинкером является предстательная железа.
Развитие органов мочевыделительной системы.
Источники развития почки – нефротом – это часть сомита. Сомит – участок сегментированной мезодермы = склеротом + миотом + нефротом. У зародыша несколько нефротомов.
Три стадии развития почки:
1. Предпочка (пронефроз, головная почка). Образуется из нефротомов области головы. У человека не функционирует.
2. Туловищная почка (мезонефроз). У эмбриона долгое время функционирует. Моча поступает в мезонефральный проток (Вольфов) и идет в клоаку (первичная почка).
3. Окончательная почка (метанефроз). Закладывается в полости таза. Источник – нефротомы, но они соединяются вместе, образуя метанефритическую бластему – она и является источником развития. К ней растет от клоаки метанефритический проток, прорастает развивающуюся почку, таким образом развивается лоханка, мочеточники, чашечки и собирательные трубочки. В норме эти образования должны дорасти друг до друга.
Мочевой пузырь: источник развития – мочеполовой синус (передняя часть клоаки), замыкается и остаются два сообщения – наружу к клоаке и внутрь.
Мочеиспускательный канал развивается из мочеполового синуса.
Аномалии развития:
Почки:
1. Аномалии количества:
· Одна почка
· Увеличение количества почек
2. Аномалия положения:
· Опущение почек (тазовая почка итд)
3. Аномалии строения:
· Подковообразная
· S – образная
· С – образная
· О – образная
4. Поликистоз почек – метанефритический проток не дорос до каждого нефрона.
Мочеточника:
· Удвоение
· Удлинение
· Стеноз
· Атрезия
· Неправильное место открытия
Мочевого пузыря:
· Свищ ( с половыми органами)
· Эктрофия – передняя стенка вывернута наружу, слизистая оболочка не сформировалась.
Лекция №15. Функциональная анатомия, развитие и аномалии развития половой системы.
Мочевая и половая системы развиваются из общих зачатков. Половая система – органы, предназначенные для размножения. Пол человека определяется половыми железами.
Функции половой системы:
1. Размножение
2. Эндокринная (образование половых гормонов)
3. Сексуальная
Особенности проявления функций:
· Возрастная – не все ф-ии представлены в определенном возрасте
· Половая – в детородном возрасте у мужчины ф-ии половой системы проявляются равномерно, у женщины циклически меняется.
Общие принципы строения:
1. Половая железа
2. Половые пути
3. Добавочные половые железы
4. Наружные половые органы
Половая железа. Главный морфофункциональный элемент половой системы. К половым железам относятся яичник у женщины и яичко у мужчины
Строение: парный, паренхиматозный орган эллипсовидной формы. Состоит из трех элементов:
ü Ткань, образующая половые клетки
ü Система пузырьков (фолликулы у женщин, канальцы у мужчин)
ü Клетки, образующие гормоны
Функция половых желез:
1. Эндокринная ф-ия – образование и выведение в кровь гормонов. Ф-ии гормонов:
· Регулируют обмен веществ
· Обеспечивают развитие вторичных половых признаков
· Строение и ф-ия других половых органов
Гормоны мужчин – андрогены; женщин – эстрогены, прогестины.
2. Образование половых клеток. У мужчин сперматозоиды (количество не ограничено); у женщин яйцеклетка (ооцит), образуется из зачатков первичных фолликул.
3. Дозревание и накопление половых клеток.
Половые пути.
У мужчин: приток придатка яичка, семявыносящий проток, семявыбрасывающий проток, мужской мочеиспускательный канал.
У женщин: маточная труба, матка, влагалище
Все это трубчатые органы, имеющие в стенке три слоя – слизистая, мышечная, серозная/ адвентиция. Особенности: мышечная оболочка матки имеет три слоя гладкой мускулатуры.
Функция половых путей:
1. Перемещение половых клеток
2. Развитие зародыша у женщины
3. Менструальная ф-ия
4. Мочеиспускание (мочевыводящий + половой каналы у мужчин)
Добавочные половые железы.
М: семенные пузырьки, предстательная железа, бульбоуретральные железы.
Ж: крупные – большие железы преддверия влагалища – бартолиновые железы, малые – малые железы преддверия влагалища, маточные железы, шеечные железы.
Экзокринные железы – вырабатывают секрет, который выходит в пути). У мужчин образуют жидкую среду спермы. У женщин маточные образуют смазку, шеечные слизистую пробку от м/о, содержащий кислоты.
У некоторых половых желез есть свои ф-ии: предстательная железа – мышечно-железистый орган:
- дополнительный сфинктер мочеиспускательного канала
- клапан, разграничивающий половые и мочевыводящие пути
- эндокринная (простогландины и др)
Наружные половые органы.
М: половой член, мошонка;
Ж: большие и малые половые губы, клитор, луковица преддверия влагалища.
1. Фиброзно-кавернозные кровенаполняемые тела (эрекция)
М: два пещеристых и одно губчатое тело полового члена;
Ж: клитор и луковица преддверия влагалища.
2. Кожно-мышечные мешки и складки
М: мошонка
Ж: большие и малые половые губы
Функция: обеспечивает сексуальную функцию.
Развитие органов половой системы.
1. Зачатки половых органов индифферентны (один источник развития)
2. Развитие половых органов определяется двумя факторами:
· Генетический
· Эндокринный
Сначала формируется половая железа (зависит от хромосомного набора), после этого половая железа начинает вырабатывать половые гормоны и дальнейшее развитие зависит от вида и концентрации гормона.
Развитие половой железы начинается на 3-4 неделе внутриутробного развития. Источниками являются:
· энтодерма желточного мешка
· мезенхима околопереднего края первичной почки
в своем развитии половые железы проходят три этапа:
1. закладка
2. созревание
3. опускание
Закладка начинается на 3-4 неделе внутриутробного развития. Место: передний край первичной почки. Образуется сгусток мезенхимы и к нему мигрируют из энтодермы желточного мешка первичные половые клетки – гонобласты. Происходит группировка по периферии с образованием зачаточного эпителия.
На этапе созревания зачаточный эпителий делится и прорастает вглубь органа, формируя семенные канальцы у мужчин и первичные фолликулы у женщин (200 000 первичных фолликул).
Процесс опускания: в области живота температура на 2-2,5 град.выше, чем это необходимо для гаметогенеза. Проводник половой железы – фиброзный тяж, который тянет железу вниз.
График опускания половой железы у М:
1. 3 месяца подходит к малому тазу
2. 5 мес. – располагается у глубокого пахового кольца
3. 6мес – в паховом канале
4. 8мес – в мошонке
У женщин проводник также идет наружу, но перекидывается через зачаток матки. Опускание идет до малого таза. Остатками тяжа являются: собственная связка яичника и круглая связка матки.
Развитие половых путей на 4-6 неделе внутриутробного развития, источниками являются:
1. Мезонефральный проток (проток первичной почки, Вольфов проток)
2. Парамезонефральный проток
Развитие половых путей у М:
· Из мезонефрального протока. Из него образуется проток придатка яичка, семявыносящий проток, семявыбрасывающий проток, семенной пузырек;
· Парамезонефральный проток редуцируется, образуя привесок яичка и предстательную маточку.
Мочеиспускательный канал формируется за счет мочеполового синуса.
Развитие половых путей у Ж:
· Развивается из парамезонефрального протока (Мюллеров проток):
ü Два протока в своей нижней части сближаются
ü Затем соединяются, но остается перегородка
ü Перегородка редуцируется
В итоге из верхнего свободного участка образуются маточные трубы, а из нижних образуются матка и большая часть влагалища.
Мезонефральный проток редуцируется, оставляя привесок яичника.
Развитие добавочных половых желез:
Источником развития является эпителий, формирующихся половых путей. Место закладки соответствует месту открытия протока у взрослого человека.
Развитие наружных половых органов:
Зачатки индифферентны. Источники:
1. Мочеполовой синус (углубление)
2. Половой бугорок – парный
3. Половая складка – парная
4. Половой валик – парный
У мужчин из полового бугорка развиваются пещеристые тела полового члена; половые складки срастаются и образуют губчатое тело полового члена; из полового валика образуется мошонка; мочеполовой синус превращается в мочеиспускательный канал.
У женщин из полового бугорка образуется клитор; половые складки – малые половые губы; половой валик – большие половые губы; мочеполовой синус – мочеиспускательный канал и преддверие влагалища.
К 3 месяцам половые органы различимы.
Аномалии развития половой системы.
Половых желез:
М:
ü Анорхизм – отсутствие яичек
ü Монорхизм – одно яичко
ü Крипторхизм – неопущение яичка
ü Эктопия – опускание не в то место
a) Бедренная
b) Промежностная
c) В одну половину
ü Инверсия – повернуто на 180*
ü Добавочное яичко (не функционирует)
Ж:
Ø Агенезия яичника – не закладка
Ø Гипогенезия –недоразвитие
Ø Эктопия – неправильное положение
a) Паховая
b) Губная
Ø Удвоение
Ø Добавочные яичники
Половых путей:
М:
ü Стеноз - сужение
ü Атрезия – отсутствие части
ü Гипоспадия – расщепление мочеиспускательного канала снизу
ü Эписпадия – расщепление сверху
Ж:
Маточной трубы:
Ø Аплазия маточной трубы – отсутствие
Ø Удвоение маточной трубы
Ø Сужение маточной трубы
Ø Атрезия маточной трубы
Матки:
Ø Аплазия
Ø Гипоплазия
a) Детская
b) Плодная
Ø Неправильное соединение
Ø Перегородка
Ø Двурогая матка
Ø Седловидная
Ø Однорогая
Влагалища:
Ø Удвоение
Ø Перегородка
Ø Отсутствие части – атрезия
Ø Свищи
Наружных половых органов:
М:
ü Гипоспадия
ü Эписпадия
ü Расщепление полового члена
ü Гипоплазия – небольшие размеры
ü Расщепление мошонки
Ж:
Ø Гиперплазия клитора
Ø Полное заращение девственной плевы
Отдельно выделяют гермафродитизм:
· Истинный – два вида половых желез
· Ложный – внешние признаки пола противоположны половой железе.
Лекция №15. Введение в неврологию.
Функции нервной системы:
ü регуляции всех функций организма (двигательные и обмена в-в);
ü обеспечивает целостность организма, интеграцию организма (взаимосвязь всех органов и систем);
ü координирует, согласует функции всех органов и систем;
ü обеспечивает связь организма с внешней средой. В процессе эволюции нервная система в первую очередь возникла для связи с внешней средой;
ü кора головного мозга является основой мышления. У животных образное мышление, у человека мысли в речевой оболочке;
ü память – хранение информации.
Основные этапы эволюции нервной системы:
нервная система возникла не сразу. Вначале была гуморальная регуляция. Затем у некоторых клеток появились способности воспринимать раздражение и проводить импульсы:
· сетевидная нервная система (гидра);
· далее нервные клетки стали концентрироваться и специализироваться. Сформировались нервные узлы и нервы. (узловая нервная система).
· усложнение двигательной активности способствует формированию трубчатой нервной системы ( у хордовых ).
· цефализация – появление головного мозга. Впервые образуется у низших рыб, так как формируется лидирующий передний конец, где формируются органы чувств, что привело к усиленному развитию и образованию головного мозга.
· кортикализация – на поверхности полушарий большого мозга образуется кора. Связана с изменением среды обитания – впервые у земноводных. У птиц уменьшается в сравнении с рептилиями.
Человеческий мозг отличается тем, что имеет речевые центры (сенсорный и моторный) – развивается логическое мышление. Развивается интеллект – связан с лобными долями.
Классификация нервной системы:
По топографии:
· ЦНС – находятся нервные центры
· ПНС – 31 пара спинномозговых нервов и 12 пар черепных нервов. Они связывают ЦНС со всем организмом.
По функции:
· соматическая (подчиняется нашей воле – сознательная)
· вегетативная (бессознательная)
Соматическая н.с. регулирует ф-ии скелетной мускулатуры. Вегетативная н.с. регулирует ф-ии внутренних органов, желез, ССС.
И соматическая и вегетативная нс имеют центры в головном мозге и нервы в составе черепных нервов и спинномозговых нервов.
Строение нервной системы:
Нервная система состоит из нервной ткани. Ткань образуется нервными клетками – нейроны и нейроглии. Нейрон – структурно-функциональная единица нервной системы, составляет основу строения нервной системы и обеспечивает возбуждение и проведение, т.е. ф-ии нервной системы.
По строению нейрон имеет:
· тело (нейролемма, нейроплазма, специфические органоиды). Тело содержит темный пигмент – меланин (в нейроплазме), серого цвета в м/о;
· отростки:
ü дендриты – древовидно ветвящиеся. Их может быть много. Импульс идет от дендрита к телу – центростремительно.
ü Аксон – осевой отросток. Имеет только конечное ответвление. Импульсы идут центробежно.
Отростки заключены в миелиновую оболочку (продукт нейроглий) – белого цвета.
Классификация нервных клеток:
По строению:
· Одноотросчатые (униполярные) – от тела один отросток: палочки и колбочки сетчатки;
· Двуотросчатые (биполярные) – в сетчатке;
· Ложные одноотросчатые (псевдоуниполярные) – чувствительные узлы спинномозговых и черепных нервов. Один отросток делится на дендрит и аксон.
· Многоотросчатые (мультиполярные)
· Безотросчатые – стволовые нервные клетки эмбриона
По функции:
· Чувствительные нейроны (афферентные).
- они псевдоуниполярны;
- их тела находятся в чувствительных узлах спинномозговых и черепных нервов;
- дендриты на периферии заканчиваются рецепторами (воспринимают раздражение и преобразуют в импульс)
- дендриты проводят импульс центростремительно
· Двигательные нейроны (эфферентные).
- мультиполярные;
- их тела находятся в двигательных ядрах СМ и ЧН
- их аксоны заканчиваются в мышцах;
- под воздействием импульсом, проводимых по аксону, мышцы сокращаются.
· Вставочные нейроны (ассоциативные).
- мультиполярные
- их тела находятся в ядрах СМ, ствола конечного мозга, коре.
- обеспечивают связь двух нейронов
- телами вставочных нейронов образуются нервные центры (за исключением двигательных ядер)
· Нейросекреторные нейроны – вырабатывают гормоны и регулируют все ф-ии организма.
Тела и отростки нервных клеток группируются.
Скопление тел имеет три разновидности:
1. Узлы
2. Ядра
3. Кора
Они отличаются по локализации. Узлы – скопление тел на периферии в составе ПНС, за пределами ЦНС. Ядра – скопление тел внутри ГМ и СМ. Кора – скопление тел на поверхности полушарий.
Узлы бывают:
- чувствительные
- вегетативные
Ядра:
- чувствительные
- вегетативные
- двигательные
Кора:
- двигательные зоны
- чувствительные зоны
- ассоциативные поля
Скопление отростков образует белое вещество (БВ), существует в виде проводящих путей и нервов.
Проводящие пути – скопление отростков внутри СМ и ГМ. Они связывают различные нервные центры друг с другом. Проводящие пути бывают чувствительными и двигательными.
Нервы – скопление отростков на периферии вне спинного и головного мозга. Они связывают нервные центры со всем организмом. По составу волокон нервы: двигательные, чувствительные, смешанные.
Импульсы от одного нейрона идут к другим. Места контактов нейронов – синапсы.
Виды синапсов:
· Аксосоматические
· Аксодендритические
· Дендродендритические
· Аксоаксиальные
Это морфологические и функциональные контакты одновременно.
Основой деятельности нервной системы является РЕФЛЕКС – ответная реакция организма на раздражение.
Виды ответной реакции:
· Движение
· Секреция
Рефлекс осуществляется по рефлекторной дуге. Рефлекторная дуга – это цепь нейронов, контактирующих друг с другом в области синапсов.
По количеству нейронов дуги:
· Простые – два или три нейрона
· Сложные – из большого количества
В любой рефлекторной дуге есть обратная связь – образуется рефлекторное кольцо, это обеспечивает анализ полученных данных.
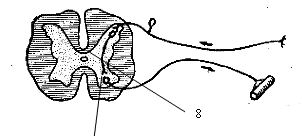
Лекция №16. Функциональная анатомия спинного мозга.
Спинной мозг – часть ЦНС, расположенная внутри позвоночного канала. Имеет округлую форму в разарезе. В позвоночном канале СМ тянется до 1-2 поясничных позвонков, далее идет рудимент – терминальная нить. Ниже СМ идут нервы – конский хвост (спинномозговые нервы). В центре СМ проходит спинномозговой канал, содержащий ликвор. Остальное – нервная ткань, серое вещество внутри, белое снаружи.
Функции СМ:
1. Рефлекторная – обеспечивает сегментарный аппарат СМ;
2. Проводниковая – проводниковый аппарат (проводящие пути).
Сегмент СМ – участок СМ, включающий в себя серое вещество, узкую кайму белого вещества и одну пару с/м нервов. Сегмент внешне связан со с\М нервами, это участок, соответствующий паре с/м нервов. Поэтому количество пар с/м нервов равно количеству сегментов – 31 пара с/м нервов и 31 сегмент.
Отделы СМ:
a) Шейный – 8 сегментов
b) Грудной – 12
c) Поясничный – 5
d) Крестцовый – 5
e) Копчиковый – 1
Дата добавления: 2015-09-07; просмотров: 937;
