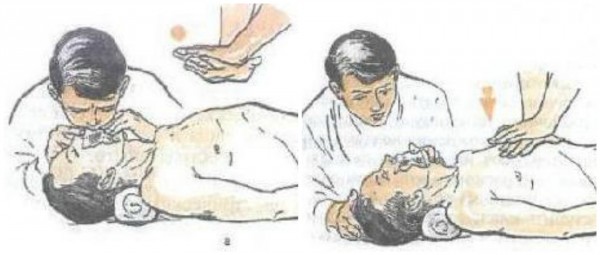
Проведение искусственного дыхания
Обычно искусственное дыхание начинают с выдоха. Если грудная клетка поднимается, значит все нормально и воздух проходит, можно сделать несколько вдуваний, нажимая после каждого вдувания на живот, чтобы помочь выходу воздуха.
Если у пострадавшего отсутствует сердцебиение, важно параллельно с искусственным дыханием делать непрямой массаж сердца. Для этого необходимо положить ладонь на расстоянии двух пальцев от основания грудины и накрыть второй. Затем достаточно сильно, используя вес своего тела, нажать 4-5 раз и сделать вдувание. Скорость нажатий должна зависеть от возраста пострадавшего. Грудным детям нажатия делают двумя пальцами со скоростью 120 надавливаний в минуту, детям до 8-ми лет со скоростью 100 раз в минуту, а для взрослых – 60-70 раз в минуту. При этом грудина взрослого человека должна прогибаться на 4-5 сантиметров, а у ребенка до 8-ми лет — 3-4 см, у грудного малыша — 1,5-2 см.
 Проводить реанимацию необходимо до тех пор, пока не восстановится самостоятельно дыхание и пульс или пока не появятся неоспоримые признаки смерти, как, например, окоченение или трупные пятна. Одной из самых частых ошибок при оказании первой помощи является преждевременное прекращение реанимационных мероприятий.
Проводить реанимацию необходимо до тех пор, пока не восстановится самостоятельно дыхание и пульс или пока не появятся неоспоримые признаки смерти, как, например, окоченение или трупные пятна. Одной из самых частых ошибок при оказании первой помощи является преждевременное прекращение реанимационных мероприятий.
Обычно при проведении искусственного дыхания из дыхательных путей выделяется вода, которая попала туда во время утопления. В такой ситуации необходимо повернуть голову пострадавшего в сторону, так, чтобы датьводе вытечь и продолжить реанимацию. При правильно проведенной реанимации вода вытечет из легких самостоятельно, поэтому выдавливать ее или поднимать пострадавшего вверх ногами не имеет никакого смысла.
После того как пострадавший придет в себя и дыхание восстановится, необходимо доставить его в больницу, так как ухудшение состояния после улучшения это практически норма для утопления. Ни на одну минут нельзя оставлять пострадавшего без присмотра, так как отек мозга или легких, остановка дыхания и сердца может начаться в любую минуту.
Некоторые особенности реанимирования утопающих (Видео:»Правила оказания первой помощи утопающим»)
Существует достаточно много предрассудков и слухов, связанных со спасением утопающих. Мы же напомним некоторые правила и особенности реанимационных мероприятий при утоплении. Эти правила важно запомнить и использовать в реальной ситуации.
Реанимационные мероприятия необходимо проводить, даже если человек пробыл под водой достаточно долго. Описаны случаи оживления с полным восстановлением состояния больного даже через час пребывания под водой. Поэтому, если человек пробыл под водой 10-20 минут, это не значит, что он погиб и спасать его не надо, особенно это важно при реанимации детей.
Если во время проведения реанимационных мероприятий происходит выброс содержимого желудка в ротоглотку, необходимо аккуратно повернуть пострадавшего набок, стараясь чтобы взаиморасположение головы, шеи и туловища не поменялось, затем очистить рот и, повернув в исходное положение, продолжить реанимацию.
Если есть подозрение на повреждение позвоночника, особенно его шейного отдела, то проходимость дыхательных путей необходимо обеспечивать без запрокидывания головы пострадавшего, а просто воспользовавшись приемом «выдвижения вперёд нижней челюсти». Если же данное действие не помогает, то можно запрокинуть голову, несмотря на подозрения на наличие травм позвоночника, так как обеспечение проходимости дыхательных путей является приоритетным действием при спасении пациентов в бессознательном состоянии.
Прекращать реанимационные действия можно только в том случае, если признаки дыхательной недостаточности полностью исчезли. Если же есть нарушение ритма дыхания, учащенное дыхание или резкий цианоз, необходимо продолжать реанимационные действия.
 Грамматическая тема: Развитие речи. Чтение и систематизация основной информации.
Грамматическая тема: Развитие речи. Чтение и систематизация основной информации.
Лексическая тема: Первая помощь при облучении. Зачетное занятие
План лекции.
1. Чтение, пересказ текста.
2.Оказание первой помощи при облучении.
| Первая медицинская помощь и уход при радиационном поражении |
| Проникающая радиация (гамма-излучение и поток нейтронов) действует в районе ядерного взрыва, в течение 10-15 сек., создавая угрозу возникновения у незащищенных людей лучевой болезни. На обширной территории следа Радиоактивного облака выпавшие из него радиоактивные вещества еще длительное время являются источником внешнего общего облучения людей, могут попадать внутрь организма человека и на кожу, вызывая лучевую болезнь и радиационные ожоги кожи. Тяжесть лучевой болезни и степень радиационного поражения кожи определяются экспозиционной дозой ионизирующего облучения - количеством энергии, поглощенной 1 см3 среды. При экспозиционной дозе облучения менее 0,0136 Кл/кг (50 Р) признаки лучевой болезни обычно не проявляются; однократное (в течение четырех суток) облучение дозой более 2,58*10-8 Кл/кг (100 Р) может вызвать лучевую болезнь. Дети, пожилые граждане, беременные женщины, больные, физически утомленные и ослабленные люди более чувствительны к облучению и переносят его значительно тяжелее. В зависимости от дозы облучения различают четыре степени тяжести лучевой болезни. В течение лучевой болезни различают четыре периода: · первый — период первичной реакции на облучение (проявляется резкой слабостью, головокружением, головной болью, тошнотой, рвотой, поносом, лихорадочным состоянием), · второй — период кажущегося благополучия (могут наблюдаться небольшая слабость, потливость, снижение аппетита и важные для определения степени тяжести лучевой болезни изменения состава крови), · третий период — период выраженного проявления лучевой болезни (повышается температура тела, на коже и слизистых покровах появляются кровоизлияния, на слизистой оболочке рта и миндалинах — возможно появление язв; выпадают волосы, нарушается свертываемость крови, ослабевают защитные силы организма, что способствует возникновению инфекционных заболеваний), · четвертый период — период выздоровления. В зависимости от дозы и индивидуальной чувствительности организма к облучению продолжительность периодов, характер и тяжесть проявлений лучевой болезни различны. Замечено, что длительность второго периода (колеблется от 2 суток до трех недель) тем короче, чем больше доза облучения. При очень большой дозе облучения возможны смертельные исходы и в первом периоде. От дозы облучения зависит также тяжесть радиационных ожогов кожи. Это может проявляться кожным зудом, покраснением, отечностью и болью в местах ожога, появлением одиночных, а затем сливающихся между собой пузырей, поверхностных и глубоких язв. Находясь на местности с высокими уровнями радиации смертельную дозу внешнего общего облучения человек получает за несколько минут. Вот почему надо твердо знать правила и порядок действий по сигналу гражданской обороны «Радиационная опасность» и немедленно принимать эффективные меры противорадиационной защиты. В целях профилактики лучевой болезни наряду с общими мерами противорадиационной защиты (укрытие в убежищах, противорадиационных укрытиях, защита расстоянием, временем и др.) необходимо принимать противорадиационные препараты из индивидуальной аптечки гражданской обороны (АИ-2). Радиозащитное средство № 1 (цистамин) ослабляет ионизирующее действие облучения на клетки и ткани организма радиоэащитное средство № 2 (калия иодид) препятствует накоплению радиоактивных веществ в щитовидной железе, противорвотное средство (этапераэин) предотвращает биологически нецелесообразную при данном поражении рвоту. Попавшие на кожу радиоактивные вещества следует немедленно удалять при частичной санитарной обработке, которая проводится после частичной дезактивации одежды обуви, снаряжения. Если радиоактивные вещества попали внутрь организма с пищей или водой, необходимо немедленно их удалить. Чтобы не допустить всасывания в кровь попавших в пищевой канал радиоактивных веществ, необходимо дать принять пораженному адсорбент (активированный уголь — по 20—30 г на прием в виде взвеси в воде или таблетки «Карболен»; или 25—40 г белой глины, которую следует запить водой и др.). Спустя 15—20 мин после приема адсорбента пораженному промывают желудок: после приема 2—3 л воды вызывается рвотный рефлекс прикасанием пальцем к основанию языка. Затем повторно принимается адсорбент и солевое слабительное (глауберова или карловарская соль), которое усиливает перистальтику кишок и ускоряет их опорожнение. Если невозможно доставить пораженного лучевой болезнью в лечебное учреждение, необходимо организовать за ним уход на дому: создать покой, во время рвоты помочь принять удобное и правильное положение, промыть (протереть) рот, дать таблетки этаперазина или аэрона, при появлении признаков лучевой болезни — антибиотики и сульфамидные препараты; при кровоизлияниях нужна особая осторожность при уходе за больным. Большого внимания требует питание больного. Пища должна быть легкоусвояемой, богатой белками и витаминами, принимать ее надо в жидком виде и небольшими порциями. Питье должно быть обильным — соки, подсоленная вода (на 1 л воды по 1 чайной ложке поваренной соли и питьевой соды). В помещении необходимо поддерживать чистоту, температура воздуха не должна превышать 18—22 °С. При первой возможности по решению врача больного следует отправить в лечебное учреждение, строго соблюдая меры профилактики дополнительной механической травмы. |
Дата добавления: 2015-11-20; просмотров: 985;
