Половые гормоны. Половые гормоны синтезируются в основном в половых железах женщин (яичники) и мужчин (семенники); некоторое количество половых гормонов образуется
Половые гормоны синтезируются в основном в половых железах женщин (яичники) и мужчин (семенники); некоторое количество половых гормонов образуется, кроме того, в плаценте и корковом веществе надпочечников. Следует отметить, что в мужских половых железах образуется небольшое количество женских гормонов и, наоборот, в яичниках синтезируется незначительное количество мужских половых гормонов. Это положение подтверждается исследованиями химической природы гормонов при некоторых патологических состояниях, когда отмечаются резкие сдвиги в соотношении синтеза мужских и женских половых гормонов.
Женские половые гормоны. Основным местом синтеза женских половых гормонов – эстрогенов (от греч. oistros – страстное влечение) – являются яичники и желтое тело; доказано также образование этих гормонов в надпочечниках, семенниках и плаценте. Впервые эстрогены обнаружены в 1927 г. в моче беременных, а в 1929 г. А. Бутенандт и одновременно Э. Дойзи выделили из мочи эстрон, который оказался первым стероидным гормоном, полученным в кристаллическом виде.
В настоящее время открыты 2 группы женских половых гормонов, различающихся своей химической структурой и биологической функцией: эстрогены (главный представитель – эстрадиол) и прогестины (главный представитель – прогестерон). Приводим химическое строение основных женских половых гормонов:
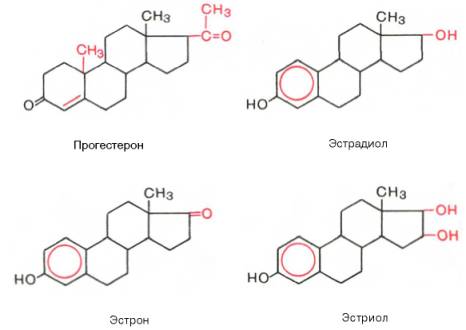
Наиболее активный эстроген – эстрадиол, синтезируется преимущественно в фолликулах; два остальных эстрогена являются производными эстрадиола и синтезируются также в надпочечниках и плаценте. Все эстрогены состоят из 18 атомов углерода. Секреция эстрогенов и прогестерона яичником носит циклический характер, зависящий от фазы полового цикла: в первой фазе цикла синтезируются в основном эстрогены, а во второй – преимущественно прогестерон.
Предшественником этих гормонов, как и кортикостероидов, в организме является холестерин, который подвергается последовательным реакциям гидроксилирования, окисления и отщепления боковой цепи с образованием прегненолона. Завершается синтез эстрогенов уникальной реакцией ароматизации первого кольца, катализируемой ферментным комплексом микросом ароматазой.
Следует указать, что во время беременности в женском организме функционирует еще один эндокринный орган, продуцирующий эстрогены и прогестерон, – плацента. Установлено, что одна плацента не может синтезировать стероидные гормоны и функционально полноценным эндокринным органом, скорее всего, является комплекс плаценты и плода – фетоплацентарный комплекс (от лат. foetus – плод). Особенность синтеза эстрогенов заключается также в том, что исходный материал – холестерин – поставляется организмом матери; в плаценте осуществляются последовательные превращения холестерина в прегненолон и прогестерон. Дальнейший синтез осуществляется только в тканях плода.
Ведущую роль в регуляции синтеза эстрогенов и прогестерона играют гонадотропные гормоны гипофиза (фоллитропин и лютропин), которые опосредованно, через рецепторы клеток яичника и систему аденилатцик-лаза–цАМФ и, вероятнее всего, путем синтеза специфического белка, контролируют синтез гормонов. Основная биологическая роль эстрогенов и прогестерона, синтез которых начинается после наступления половой зрелости, заключается в обеспечении репродуктивной функции организма женщины. В этот период они вызывают развитие вторичных половых признаков и создают оптимальные условия, обеспечивающие возможность оплодотворения яйцеклетки после овуляции. Прогестерон выполняет в организме ряд специфических функций: подготавливает слизистую оболочку матки к успешной имплантации яйцеклетки в случае ее оплодотворения, а при наступлении беременности основная роль – сохранение беременности; оказывает тормозящее влияние на овуляцию и стимулирует развитие ткани молочной железы. Эстрогены оказывают анаболическое действие на организм, стимулируя синтез белка.
Распад эстрогенов, по-видимому, происходит в печени, хотя природа основной массы продуктов их обмена, выделяющихся с мочой, пока не выяснена. Они экскретируются с мочой в виде эфиров с серной или глюкуроновой кислотой, причем эстриол выделяется преимущественно в виде глюкуронида, а эстрон – эфира с серной кислотой. Прогестерон сначала превращается в печени в неактивный прегнандиол, который экскретируется с мочой в виде эфира с глюкуроновой кислотой.
В медицинской практике широкое применение получили природные гормоны и синтетические препараты, обладающие эстрогенной активностью, которые в отличие от первых не разрушаются в пищеварительном тракте. К синтетическим эстрогенам относятся диэтилстильбэстрол и синэстрол, являющиеся производными углеводорода стильбена.
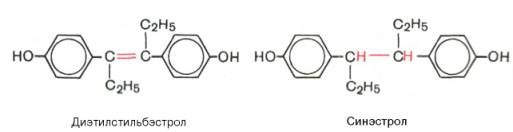
Оба этих препарата и ряд других производных стильбена нашли также применение в онкологической практике: они тормозят рост опухоли предстательной железы.
Мужские половые гормоны. Внутрисекреторная функция мужских половых желез была установлена в 1849 г., однако только в 1931 г. А. Бутенандтом из мочи мужчин был выделен гормон в кристаллическом виде, который оказывал стимулирующее действие на рост петушиного гребня каплунов. Этот гормон был назван андростероном (от греч. andros – мужчина), а предложенная его химическая структура подтверждена химическим синтезом, осуществленным в 1934 г. одновременно А. Бутенандтом и Л. Ружичкой. В дальнейшем группа С19-стероидов (состоят из 19 атомов углерода), обладающих способностью ускорять рост петушиного гребня, была названа андрогенами. В то же время гормон, выделенный из ткани семенников, оказался активнее андростерона почти в 10 раз и был идентифицирован в виде тестостерона (от лат. testis – семенник). Строение всех трех андрогенов может быть представлено в следующем виде:
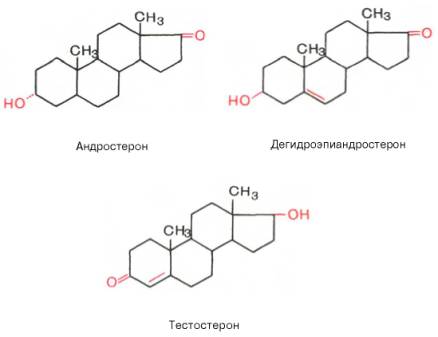
Андрогены в отличие от эстрогенов имеют две метильные группы (у С10- и С13-атомов); в противоположность ароматическому характеру кольца А эстрогенов; тестостерон, кроме того, содержит кетонную группу (как и кортикостероиды).
Биосинтез андрогенов осуществляется главным образом в семенниках и частично в яичниках и надпочечниках. Основными источниками и предшественниками андрогенов, в частности тестостерона, являются уксусная кислота и холестерин. Существуют экспериментальные доказательства, что путь биосинтеза тестостерона от стадии холестерина включает несколько последовательных ферментативных реакций через прегненолон и 17-α-окси-прегненолон.
Биологическая роль андрогенов в мужском организме в основном связана с дифференцировкой и функционированием репродуктивной системы, причем в отличие от эстрогенов андрогенные гормоны уже в эмбриональном периоде оказывают существенное влияние на дифференцировку мужских половых желез. Во взрослом организме андрогены регулируют развитие мужских вторичных половых признаков, сперматогенез в семенниках и т.д. Следует отметить, что андрогены оказывают значительное анаболическое действие, выражающееся в стимуляции синтеза белка во всех тканях, но в большей степени в мышцах. Имеются данные, свидетельствующие об участии андрогенов в регуляции биосинтеза макромолекул в женских репродуктивных органах, в частности синтеза мРНК в матке.
Распад мужских половых гормонов в организме осуществляется в основном в печени по пути образования 17-кетостероидов. Период полураспада тестостерона не превышает нескольких десятков минут. У взрослых мужчин с мочой экскретируется не более 1% неизмененного тестостерона, что свидетельствует о его расщеплении преимущественно в печени до конечных продуктов обмена. При некоторых заболеваниях увеличивается экскреция с мочой гидроксилированных форм андрогенов. Следует указать также на возможность образования 17-кетостероидов из тестостерона у женщин. Отмечен высокий уровень частоты рака молочных желез у женщин с пониженной экскрецией 17-кетостероидов. Тестостерон и его синтетические аналоги (тестостерон-пропионат) нашли применение в медицинской практике в качестве лекарственных препаратов при лечении раковой опухоли молочной железы.
Простагландины. Термин «простагландины» был введен У. Эйлером, впервые показавшим, что в сперме человека и экстрактах из семенных пузырьков барана содержатся вещества, оказывающие выраженное вазопрессорное действие и вызывающие сокращение гладкой мускулатуры матки. Предположение У. Эйлера, что эти вещества являются специфическим секретом предстательной железы (prostata), не подтвердилось, поскольку, как теперь установлено, они содержатся во всех органах и тканях. Тем не менее, этот термин в литературе сохранился (синонимы: простатогландины, простагландины).
В последнее десятилетие простагландины и родственные им биологически активные соединения (лейкотриены, простациклины, тромбоксаны) были предметом пристального внимания исследователей. Объясняется это тем, что, помимо широкого распространения в тканях, они оказывают сильное фармакологическое действие на множество физиологических функций организма, регулируя гемодинамику почек, сократительную функцию гладкой мускулатуры, секреторную функцию желудка, жировой, водно-солевой обмен и др. Имеются данные о том, что простагландины, вероятно, не являются «истинными» гормонами, хотя некоторые авторы считают их «локальными, местными гормонами», однако было показано, что они модулируют действие гормонов.
В последнее время были подтверждены представления С. Бергстрёма и сотр., что предшественником всех простагландинов являются полиненасыщенные жирные кислоты, в частности арахидоновая кислота (и ряд ее производных, дигомо-γ-линоленовая и пентаноевая кислоты, в свою очередь образующиеся в организме из линолевой и линоленовой кислот. Арахидоновая кислота после освобождения из фосфоглицеринов (фосфолипидов) биомембран под действием специфических фосфолипаз А (или С) в зависимости от ферментативного пути превращения дает начало простагландинам и лейкотриенам по схеме:
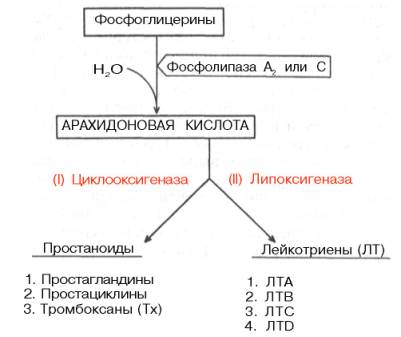
Рисунок 27 – Превращения фосфоглицеринов
Различают 2 класса первичных простагландинов: растворимые в эфире простагландины PGE и растворимые в фосфатном буфере простагландины PGF. Каждый из классов делится на подклассы: PGE1, PGE2, PGF1, PGF2и т.д. Простациклины и тромбоксаны синтезируются из указанных промежуточных продуктов при участии отличных от изомераз ферментов. Детали механизма биосинтеза простаноидов пока до конца не выяснены, как и пути их окисления до конечных продуктов обмена.
Первичные простагландины синтезируются во всех клетках (за исключением эритроцитов), действуют на гладкие мышцы пищеварительного тракта, репродуктивные и респираторные ткани, на тонус сосудов, модулируют активность других гормонов, автономно регулируют нервное возбуждение, процессы воспаления (медиаторы), скорость почечного кровотока; биологическое действие их опосредовано путем регуляции синтеза цАМФ (см. далее).
Тромбоксан А, в частности тромбоксан А2 (ТхА2), синтезируется преимущественно в ткани мозга, селезенки, легких, почек, а также в тромбоцитах и воспалительной гранулеме из PGH2 под действием тромбоксансинтазы; из ТхА2 образуются остальные тромбоксаны. Они вызывают агрегацию тромбоцитов, способствуя тем самым тромбообразова-нию, и, кроме того, оказывают самое мощное сосудосуживающее действие из всех простагландинов.
Простациклин (PGI2) синтезируется преимущественно в эндотелии сосудов, сердечной мышце, ткани матки и слизистой оболочке желудка. Он расслабляет в противоположность тромбоксану гладкие мышечные волокна сосудов и вызывает дезагрегацию тромбоцитов, способствуя фибринолизу.
Следует указать также на особое значение соотношения в крови тромбоксаны/простациклины, в частности TxA2/PGI2для физиологического статуса организма. Оказалось, что у больных, предрасположенных к тромбозам, имеется тенденция к смещению баланса в сторону агрегации; у больных, страдающих уремией, напротив, наблюдается дезагрегация тромбоцитов.
Таким образом, благодаря своему широкому распространению в тканях и высокой и разносторонней биологической активности простагландины (и вообще простаноиды) и лейкотриены находят все более широкое применение в медицинской практике в качестве лекарственных препаратов.
Дата добавления: 2015-08-11; просмотров: 1633;
