Оротрахеальная интубация
Ларингоскопию обычно выполняют недоминирующей рукой (для большинства людей это левая рука). Рот больного широко открывают, клинок вводят по правой стороне ротоглотки, избегая повреждения зубов. Язык смещают влево и поднимают клинком вверх, к своду глотки. Кончик изогнутого клинка вводят в валлекулу (ямку, располагающуюся на передней поверхности надгортанника), тогда как кончиком прямого следует приподнимать непосредственно надгортанник.
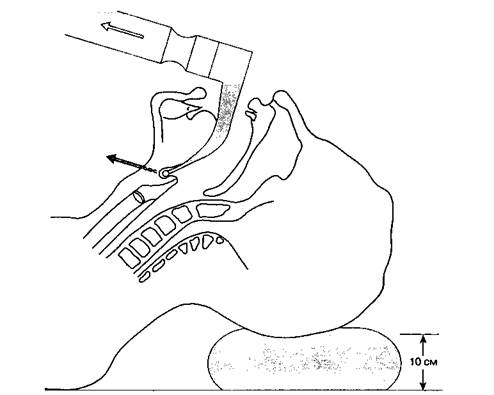
Рис. 5-17.Улучшенное ("принюхивающееся") положение больного при интубации клинком Макинтоша. (Из: Dorsch J. A., Dorsch S. E. Understanding Anesthesia Equipment: Construction, Care, and Complications. Williams & Wilkins, 1991. Воспроизведено с изменениями, с разрешения.)
Рукоятку ларингоскопа продвигают вверх и вперед перпендикулярно к нижней челюсти, пока в поле зрения не появятся голосовые связки (рис. 5-18). Следует избегать опоры на зубы. Эндотрахеальную трубку берут в правую руку и проводят через раскрытую голосовую щель. Манжетка должна располагаться в верхних отделах трахеи, но ниже гортани. Ларингоскоп выводят изо рта, вновь избегая повреждения зубов. Чтобы уменьшить повреждение слизистой оболочки трахеи, манжетка заполняется минимальным объемом, обеспечивающим герметичность при ИВЛ. Ощущения от сдавливания "пилотного" баллона пальцами не являются достоверным признаком полноценного заполнения манжетки.
Сразу же после интубации необходимо провести аускультацию над легкими и в эпигастрии, а также оценить капнографическую кривую на мониторе, чтобы подтвердить положение трубки в трахее (рис. 5-19 и 6-29). При малейших сомнениях относительно положения трубки благоразумнее удалить трубку и вентилировать больного через лицевую маску. Если же трубка находится в трахее, ее закрепляют в нужном положении тесемками или лейкопластырем (рис. 5-20). Хотя непрерывная капногра-фическая кривая правильной формы — наиболее достоверный признак пребывания трубки в дыхательных путях, она не позволяет исключить интубацию бронха. Ранним признаком попадания трубки в бронх является увеличение пикового давления вдоха. Несложный прием позволяет подтвердить правильное положение трубки: при кратковременном сжимании контрольного баллона перераздутая манжетка пальпируется другой рукой в яремной вырезке. Манжетка не должна определяться выше уровня перстневидного хряща, так как ее длительное пребывание в гортани может привести к охриплости голоса в послеоперационном периоде. Положение трубки можно подтвердить при рентгенографии грудной клетки, но обычно в этом не возникает необходимости. Представленная выше методика относится к больным, находящимся без сознания. Больные в сознании тяжело переносят оротрахеальную интубацию. Внутривенная седация, орошение ротоглотки аэрозолем местного анестетика, регионарная блокада и постоянное общение с больным во время процедуры — все это значительно облегчает интубацию при сохраненном сознании.
При неудавшейся интубации повторные попытки при тех же условиях обычно приводят к отрицательным результатам. Для снижения риска повторной неудачи следует изменить условия интубации: поменять положение больного, взять трубку меньшего размера, использовать проводник, поменять клинок, попытаться интубировать через нос или даже попросить помощи у другого анестезиолога. Если же возникают проблемы с вентиляцией через лицевую маску, необходимо немедленно обеспечить проходимость дыхательных путей любым альтернативным способом: использовать ларингеальную маску, пищеводно-трахеальную комбинированную трубку, коникотомию в сочетании с высокочастотной струйной вентиляцией или даже трахеостомию. При трудной интубации следует руководствоваться алгоритмом действий, разработанным Американским обществом анестезиологов (рис. 5-21).
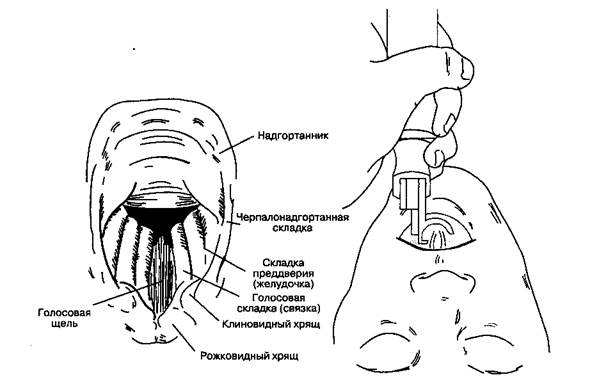
Рис. 5-18.Типичный вид голосовой щели при использовании ларингоскопа с изогнутым клинком. (Из: Clinical Anesthesia, 2nd ed. Lippincott, 1992. Воспроизведено с изменениями, с разрешения.)
Дата добавления: 2015-08-04; просмотров: 996;
