Принципы резекции желудка по типу Бильрот 1, Бильрот 2; операция Гофмейстера-Финстерера. Гастрэктомия.
Резекция желудка – удаление части желудка:
а) дистальная – удаляют 2/3 желудка
б) проксимальная – удаляют 95% желудка
Показания:
1. операбельная злокачественная опухоль пилорического отдела
2. осложненные формы язвенной болезни желудка и 12-перстной кишки (прободная, кровоточащая, малигнизированная, стенозирующая, пенетрирующая, хроническая каллезная, рефрактерная к медикаментозной терапии язвы)
Противопоказания:
1. старческий возраст
2. декомпенсация сердечно-сосудистой и дыхательной систем
3. патологические изменения почек и печени
Резекция желудка по Бильрот-1:
1. Доступ: верхняя срединная лапаротомия
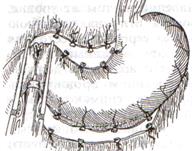 2. В пределах резекции проводят мобилизацию желудка по большой и малой кривизне.
2. В пределах резекции проводят мобилизацию желудка по большой и малой кривизне.
3. На желудок и 12-перстную кишку накладывают зажимы. Между зажимами желудок пересекают, отворачивают влево и резецируют.
4. Верхнюю часть культи желудка ушивают двухрядным швом (непрерывный сквозной кетгутовый шов + чистые серозно-мышечные швы Ламбера). У большой кривизны оставляют неушитым участок диаметром с 12-перстную кишку для формирования гастродуоденоанастомоза.
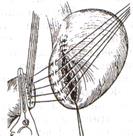
5. Неушитую часть желудка подводят к 12-перстной кишке. Сшивают серозно-мышечными швами задние стенки желудка и 12-перстной кишки. Длинной кетгутовой нитью накладывают на заднюю губу анастомоза сквозной непрерывный кетгутовый шов, начиная снизу вверх, этой же нитью переходят на переднюю губу анастомоза и накладывают вворачивающий шов Шмидена.
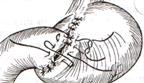
6. После смены инструментов и белья накладывается серозно-мышечный шов и заканчивается формирование анастомоза. Рану передней брюшной стенки послойно ушивают.
Преимущества способа: наиболее физиологичен, пассаж пищи происходит через 12-перстную кишку, демпинг-синдром не выражен. Недостатки: трудность мобилизации 12-перстной кишки; несоответствие просветов желудка и 12-перстной кишки.
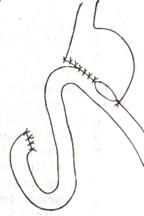
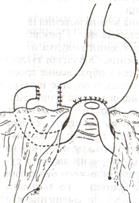
Резекция желудка по Бильрот-2. Суть: при неподвижной 12-перстной кишке ушиваем наглухо обе культи и накладываем гастроэнтероанастомоз по типу «бок в бок». В настоящее время выполняется в модификации Гофмейстера-Финстерера (анастомоз по типу «конец в бок»):
1. Доступ: верхняя срединная лапаротомия.
2. Мобилизация желудка путем освобождения удаляемой его части от связок с одновременной перевязкой сосудов.
3. Находим начальную петлю тощей кишки и проводим ее через отверстие, сделанное в безсосудистой зоне брыжейки поперечной ободочной кишки в верхний этаж, где удерживаем ее наложением на ее брыжейку эластического жома.
4. Накладываем жом Пайра на верхний отдел 12-перстной кишки, жом на желудок ниже привратника и пересекаем между жомами.
5. Закрываем культю 12-перстной кишки:
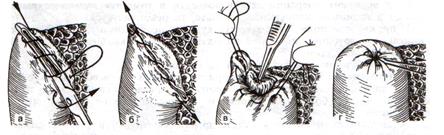
а – наложение непрерывного шва на культю вокруг зажима
б – затягивание нити
в – подгружение культи кишки серозно-серозным кисетным швом
г – затягивание кисетного шва
6. На желудок по линии будущего пересечения слева накладывают два прямых желудочных жома: один со стороны большой кривизны, второй – со стороны малой кривизны так, чтобы они соприкасались. Рядом с ними накладывают раздавливающий жом Пайра на удаляемую часть желудка. Между двумя прямыми жомами и жомом Пайра отсекают желудок.
7. Ушивают верхнюю часть культи желудка по зажиму, наложенному со стороны малой кривизны.
8. Подготовленную петлю тощей кишки подводим к культе желудка так, чтобы приводящий конец ее соответствовал малой, а отводящий – большой кривизне желудка. Кишку фиксируют к задней стенке неушитой части культи желудка держалками так, чтобы линия будущего анастомоза пришлась на противобрыжеечный край кишки.
9. Между держалками накладывают задние серозно-мышечные швы с интервалом 0,5 см. Операционное поле обкладывают салфетками. Кишку рассекают.
10. На заднюю губу анастомоза накладывают сплошной обвивной кетгутовый шов Мультановского, этой же нитью переходят на переднюю губу анастомоза и ушивают ее сквозным непрерывным вворачивающим швом Шмидена. Поверх накладывают второй ряд серозно-мышечных швов. Контролируют проходимость анастомоза.
11. Чтобы предупредить забрасывание желудочного содержимого в приводящую петлю ее подшивают несколькими швами выше зоны анастомоза к культе желудка.
Гастрэктомия – полное удаление желудка.
Показания: рак кардиального отдела желудка или его верхней половины.
1. Верхнесрединная лапаротомия.
2. Мобилизируем желудок путем освобождения удаляемой его части от связок с одновременной перевязкой сосудов.
3. Начальный отдел 12-перстной кишки пересекают между зажимами, ушивают культю 12-перстной кишки.
4. Мобилизируем пищевод, отделяя пещевод от брюшины, лигируя сосуды, рассекая нервы.
5. Создаем эзофагоеюноанастомоз по типу «конец в бок» (по Гиляровичу, по Лагею) с анастомозом Брауна между приводящей и отводящей петлей кишки или по типу «конец в конец» (по Ласка-Цацаниди).
Дата добавления: 2015-03-09; просмотров: 3089;
