Та непрямого масажу серця
Внаслідок різного виду травм, сильного болю, втрати крові, нестачі кисню в організмі, при замерзанні та перегріванні тощо можливе ураження центру свідомості – мозку. Враження мозку призводить до різного роду станів організму, починаючи від шоку, памороків, непритомності і закінчуючи зупинкою серця та смертю, а ознаки такого ураження проявляються широким спектром симптомів. Оскільки характер допомоги, як правило, визначається станом потерпілого, спочатку розглянемо порядок і правила надання долікарської допомоги при загальних розладах організму, спричинених ураженням мозку, зупиненням дихання та діяльності серця.
Шок. Причини шокового стану – надзвичайний емоційний вплив, сильний біль, втрата крові, утворення у пошкоджених тканинах шкідливих продуктів, що призводить до виснаження захисних можливостей організму, внаслідок чого виникають порушення кровообігу, дихання, обміну речовин. Спричиняти розвиток шоку можуть голод, спрага, переохолодження, перевтома, трясіння в момент транспортування після травми тощо.
Ознаки: блідість, холодний піт, розширені зіниці, посилене дихання і прискорений пульс, зниження артеріального тиску. При важкому шоку – блювання, спрага, попелястий колір обличчя, посиніння губ, мочок вух, кінчиків пальців. Інколи може спостерігатися мимовільне сечовиділення. Потерпілий байдужий до оточення, але свідомість зберігає, хоча можливі короткочасні знепритомнення.
Допомога. Запобіганням розвитку шоку є своєчасна та ефективна допомога, яка надається при пораненні, що спричинило появу шоку. Якщо шок посилився, необхідно надати першу допомогу, яка відповідає виду поранення (наприклад, зупинити кровотечу, іммобілізувати переломи тощо). Потім потерпілого кладуть у горизонтальне положення з трохи опущеною головою, закутують у ковдру. Заходами, що перешкоджають виникненню шоку, є тиша, тепло (але не перегрівання), дії, що зменшують біль, пиття рідини. Не слід роздягати потерпілого та охолоджувати, навпаки, необхідно його зігріти, покласти в теплому приміщенні, прикласти до кінцівок грілки. Коли є підозра на удар живота та пошкодження черевної порожнини, не можна потерпілому давати пити.
Паморок. Причини – раптова недостатність кровонаповнення мозку під впливом нервово-емоційного збудження, страху, падіння тіла, болю, нестачі свіжого повітря (кисню). Ці фактори спричиняють рефлекторне розширення м’язових судин, внаслідок чого знекровлюється мозок. Паморок – це перехідний стан до непритомності.
Ознаки: блідість обличчя, дзвін у вухах, потемніння в очах, холодний піт, головокружіння, слабке наповнення пульсу, поверхневе дихання. Як правило, памороки швидко минають.
Допомога. Покласти потерпілого в горизонтальне положення, розстебнути комір, забезпечити надходження свіжого повітря. Можна дати понюхати нашатирний спирт на ваті. Потерпілому слід трохи полежати. Коли потерпілий у свідомості, йому можна дати гарячий чай, каву. Людину, що знепритомніла, не можна намагатися напоїти.
Непритомність. Причини – ті що й при памороках.
Ознаки. Часто непритомність настає раптово, але інколи перед нею бувають памороки, блювання, позиви до блювання, слабкість, позіхання, посилене потовиділення. У цей період пульс прискорюється, артеріальний тиск знижується. Під час непритомності пульс уповільнюється до 50…40 ударів на хвилину. Велику небезпеку для життя потерпілого під час непритомності становить западання язика і потрапляння блювотних мас у дихальні шляхи, що призводить до їх закупорювання.
Допомога. При непритомності потерпілого треба покласти на спину, трохи підняти (на 15-20 см) нижні кінцівки для поліпшення кровообігу мозку. Потім вивільнити шию і груди від одягу, який їх ущільнює, поплескати по щоках, побризкати обличчя, груди холодною водою, дати понюхати нашатирний спирт. Якщо потерпілий починає дихати з хрипінням або дихання немає, треба перевірити, чи не запав язик. У крайньому разі вживаються заходи до оживлення.
Струс мозку. Причина – травматичне пошкодження тканин і діяльності мозку внаслідок падіння на голову, при ударах і стисненні голови. При цьому можуть виникати кровотечі, крововиливи і набряк мозкової тканини. Інколи такі пошкодження поєднуються з переломом кісток черепа.
Ознаки – миттєва втрата свідомості, яка може бути короткочасною або тривати кілька годин, а то й кілька днів. Можуть спостерігатися: порушення дихання, пульсу, нудота, блювання. Удар та стиснення мозку можуть призвести також до порушення чутливості, втрати мови, судом, паралічу та інших важких наслідків.
Допомога повинна надаватися дуже обережно, щоб не погіршити стан потерпілого. Піднімати його необхідно у горизонтальному положенні, підтримуючи голову. Потерпілий потребує повного спокою, а тому не потрібно турбувати його, намагаючись вивести з непритомного стану. Для запобігання удушенню від западання язика або блювотних мас потерпілого кладуть на бік. Якщо потерпілий лежить на спині, голова його має бути поверненою набік. Після блювання необхідно очистити порожнину рота. На голову кладуть охолоджувальні компреси. Потерпілого ні в якому разі не можна намагатися напоїти! При першій можливості його треба негайно транспортувати до лікувального закладу у супроводі особи, яка вміє надавати допомогу для оживлення.
Асфіксія – задуха, спричинена кисневим голодуванням та надлишком вуглекислого газу в крові та тканинах, настає через припинення надходження повітря в легені протягом 2-3 хвилин. Людина, як правило непритомніє. Далі може зупинитись серце і наступити смерть.
Причини асфіксії – стискання гортані і трахеї (задушення); затоплення гортані і трахеї водою (утоплення); заповнення їх слизовими масами, блювотинням, землею; закривання входу в гортань стороннім тілом чи язиком; параліч дихального центру від отрути, вуглекислого газу, снодійних засобів; травми головного мозку; захворювання на дифтерію, грип, ангіну.
Ознака – відсутність дихання, наявність якого встановлюється за рухами грудної клітки або зволоженням дзеркала, прикладеного до носа чи рота потерпілого.
Допомога полягає у тому, що потерпілому необхідно витягнути язик, якнайшвидше вичистити порожнину рота (для цього вказівним пальцем, обмотаним бинтом чи носовою хусточкою, звільняють рот від блювотних мас, слизу, згустків крові, харчових продуктів, землі тощо, виймають знімні зубні протези; коли запав язик, голову потерпілого слід повернути набік і підтримати щелепу), розстебнути комір, пояс, верхній одяг – все, що може заважати диханню, і здійснювати штучне дихання. Інколи через набряк гортані виконувати штучне дихання стає неможливим. Щоб зменшити набряк, накладають холодний компрес на кадик, ноги ставлять у гарячу воду. (При потребі виконується трахеотомія – введення трубки у розсічену трахею.)
Тому, хто надає долікарську допомогу, необхідно знати ознаки життя і смерті та вміти розрізняти ці два стани організму.
Клінічна смерть– це такий стан організму, за якого відсутні видимі ознаки життя (серцева діяльність та дихання), згасають функції центральної нервової системи, але зберігаються обмінні процеси у тканинах. Клінічна смерть є першим етапом припинення життєдіяльності організму, його загибелі.
Другим етапом є біологічна смерть - незворотне припинення фізіологічних процесів у клітинах та тканинах.
У разі смерті у людини відсутнє серцебиття, пульс не визначається, відсутнє дихання. Зіниці широкі і не реагують на світло, відсутнє відчуття болю. Навпаки, наявність цих ознак свідчить про те, що людина жива.
Серцебиття визначається рукою або на слух в лівій частині грудної клітки, нижче соска, а також за пульсом на шиї, де проходить найбільша – сонна артерія, або ж на внутрішній частині передпліччя. Реакція зіниць перевіряється раптовим освітленням очей або їх затемненням рукою. При освітленні зіниці повинні звужуватися, а при затемненні – розширюватися. Якщо людина жива, при доторканні до рогівки її ока, наприклад, кінчиком носової хустинки, - повіки здригаються, вона реагує на інші сильні больові подразнення, наприклад, уколи.
В перші 5-7 хв. клінічної смерті незворотні явища в тканинах ще відсутні. Після цього терміну першими починають відмирати клітини головного мозку, і клінічна смерть переходить у біологічну. Ознаками біологічної смерті є: помутніння рогівки ока та її висихання, деформація зіниці при стисканні (ефект „котяче око”), трупне задубіння, трупні синюшні плями.
У період клінічної смерті, поки ще не сталося тяжких уражень мозку, серця та легень, організм можна оживити (реанімувати). До оживлення входить проведення двох основних процедур – відновлення дихання (штучне дихання) та зовнішній масаж серця.
Штучне дихання. Найефективнішим способом штучного дихання є дихання “із легень у легені”, яке проводиться “із рота в рот” або “із рота в ніс”. Насамперед перевіряють порожнину рота і відновлюють прохідність верхніх дихальних шляхів. Потерпілого кладуть на спину на тверду рівну поверхню, відкинувши голову різко назад, для чого під плечі необхідно покласти валик або будь-який згорток. Для запобігання переохолодження організму потерпілого під його спину доцільно також покласти підстилку (ковдру, пальто). Особа, що надає допомогу, пальцями затискає потерпілому ніс, робить глибокий вдих, притискає свої губи до губ потерпілого, швидко робить різкий видих йому в рот і відкидається назад. Під час вдування повітря в легені потерпілого спостерігається розширення його грудної клітки. Коли рятувальник відкидається назад, грудна клітка потерпілого спадає, відбувається видих. Вдування повторюють з частотою 8-12 раз на хвилину в дорослих та 20 вдихів за хвилину в дітей. З гігієнічною метою рекомендується рот потерпілого прикрити шматком чистої тонкої тканини (носовик, поділ сорочки, бинт, косинка тощо).
Метод “із рота в ніс” застосовується тоді, коли поранений рот, щелепи. Тоді потерпілому відхиляють голову назад однією рукою і закривають рот другою, вдуваючи повітря через носові ходи. При видиху слід відкрити рот.
Зовнішній (непрямий) масаж серця здійснюється зразу ж після його зупинки. Потерпілого кладуть на спину на тверду поверхню. Особа, що надає допомогу, стає на коліна зліва від потерпілого, кладе обидві долоні (одна поверх другої) на нижню третину грудної клітки (рис. 8.1) і починає робити масаж – ритмічне стискання серця між грудиною та хребтом з частотою 60 разів на хвилину. Руки під час поштовху забороняється згинати у ліктьових суглобах, вони повинні бути прямими. Сила поштовхів має бути такою, щоб грудина зміщувалась вглибину на 4-5 см. Після кожного поштовху швидко розслабляють руки, не віднімаючи їх від грудей, при цьому грудна клітка потерпілого розправляється і кров надходить у серце. При правильному масажі серця під час натискання на грудину відчуватиметься легкий поштовх сонної артерії і звуження протягом кількох секунд зіниці, рожевіє шкіра обличчя і губи, з’являються самостійні вдихи.
При виконанні серцево-легеневої реанімації одним рятівником, співвідношення штучне дихання – масаж серця складає: 2:15; двома рятівниками – 1:5. У момент вдування повітря масаж не проводиться.
При проведенні серцево-легеневої реанімації потерпілим різних вікових груп варто дотримуватися нормативів, поданих у табл. 8.1.
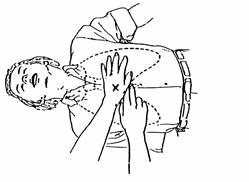
Рис. 8.1. Місце розміщення рук при виконанні зовнішнього масажу серця
Таблиця 8.1.
Дата добавления: 2015-02-28; просмотров: 901;
