ЛИМФАДЕНИТЫ. Лимфаденит (lymphoadenitis) — это воспаление лимфатического узла, которое часто сопровождается лимфангоитом (воспалением лимфатических сосудов).
Лимфаденит (lymphoadenitis) — это воспаление лимфатического узла, которое часто сопровождается лимфангоитом (воспалением лимфатических сосудов).
Ведущая роль в этиологии лимфаденитов в 94 % случаев принадлежит стафилококку. Свойства последнего постоянно изменяются: снижается чувствительность к антибиотикам, появляются новые не чувствительные к антибиотикам штаммы, которые чаще используют для лечения воспалительных процессов. Менее частыми возбудителями являются стрептококки, простейшие, микобактерии, токсоплазмы, аэробы. По данным нашей клиники, частота лимфаденитов в челю-стно-лицевом стационаре составляет до 21,3 % от общего количества больных в отделении, а на амбулаторном приеме у детского стоматолога — от 5 до 7 %.
Чаще всего болеют неодонтогенным лимфаденитом дети до 5 лет, а одонтоген-ным — после 6-7 лет. Первоначально такие пациенты могут обращаться к педиатру, отоларингологу и хирургу. Настораживает тот факт, что количество ошибочных диагнозов относительно лимфаденита составляет до 40 %!
Лимфоузлы выполняют важные и многокомпонентные функции в организме:
1) барьерно-фильтрационную — биофильтры; при воспалении лимфоузлы увеличиваются в 2-3 раза;
2) иммунопоэтическую — распознают и уничтожают все "чужое", что попадает в организм не через систему пищеварения;
3) резервуарную — депонируют лимфу и перераспределяют ее;
4) лимфатические узлы — это "ловушка" — с одной стороны (обезвреживают опухолевые клетки) или "оазис" — с другой — для размножения и распространения опухолевых клеток.
Вся лимфатическая система состоит из центральных (тимус, сумка Фабрициуса) и периферических (вторичных) лимфатических органов (лимфоузлы, селезенка, скопление лимфоидной ткани в глотке, брыжейка и т.п.). Среди регионарных лимфоузлов головы и шеи различают несколько групп: области свода черепа (затылочные, сосцевидные поверхностные и глубокие, околоушные), лицевые (щечные, поднижнечелюстные, позади- и начелюстные, подподбородочные), шейные (поверхностные и глубокие) (рис. 57, 58).
У здорового ребенка лимфатические узлы не увеличены. Если они увеличиваются по рассыпному типу, это свидетельствует о неспецифическом или специфическом воспалении (результат инвазии микроорганизмов). В зависимости от степени инвазии и вида микроорганизмов и определяется та или иная реакция разных групп лимфатических узлов. Необходимо помнить, что лимфатические узлы могут увеличиваться и при злокачественных опухолевых процессах или заболеваниях крови.
Важным для определения симптомов местных воспалительных процессов является знание путей оттока лимфы от тканей в лимфатические узлы определенной локализации. Так, например, подчелюстные лимфатические узлы могут "отреагировать" на травматические, воспалительные и прочие процессы в области
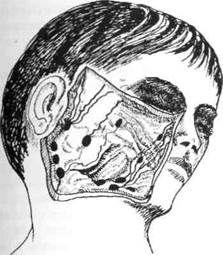
Рис. 57. Лимфатические узлы щечной, позадичелюстной, околоушной области, начелюстные
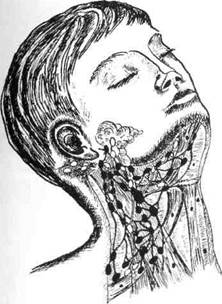
Рис. 58. Лимфатические узлы позадиуш-ные, подчелюстные, подподбородочные и поверхностные шейные
верхней и нижней губ, носовой полости, языка, десен, подъязычных и подчелюстных слюнных желез, подбородка; щечные — на такие же процессы в области век, носа, щек, слизистой оболочки альвеолярного отростка верхней челюсти.
Рост и развитие тканевых структур лимфатических узлов происходит до 8-12 лет. На первой стадии их развития — эмбриональной — накапливаются клеточные элементы — эндотели-альные, ретикулярные и лимфоцитар-ные; вторая стадия (от рождения до 3-4 лет) — развитие лимфоидной ткани, характеризующееся преобладанием элементов лимфоцитарного ряда; третья (от 4 до 8 лет) стадия — интенсивное развитие ретикулоэндоте-лиальных структур — образование пазух; четвертая (от 8 до 12 лет) — формирование капсулы и трабекул,завершение структурного формирования узлов.
У человека выделяют свыше 50 групп лимфатических узлов.
Проанализировав имеющиеся классификации, мы считаем наиболее клинически обоснованной и удобной для врачей такую, которая делит лимфадениты по трем принципам:
1. По топографо-анатомическому:
а) по глубине расположения —
поверхностные и глубокие;
б) по локализации — подчелюст
ные, начелюстные, подподбородочные,
позадичелюстные, щечные, околоуш
ные и т.п.
2. По пути проникновения:
а) одонтогенные;
б) неодонтогенные — как след
ствие респираторных и вирусных ин
фекционных процессов, сепсиса, спе
цифической инфекции (туберкулез,
сифилис, актиномикоз, СПИД), метас-
тазирования.
1fi/i
Раздел 3
Воспалительные заболевания челюстно-лицевой области
|
3. По остроте воспаления:
а) острые — серозные, гнойные (что касается гангрены лимфатических узлов
челюстно-лицевой области у детей, на которую указывают некоторые клиницис
ты смежных специальностей, то мы не считаем целесообразным выделять эту
форму);
б) хронические — гиперпластические, гнойные и обострившиеся хронические.
В том случае, когда на фоне ослабленного макроорганизма, высокой вирулентности инфекции, снижения показателей неспецифического и специфического иммунитета процесс распространяется за границы капсулы лимфатического узла, возникают перилимфаденит, аденоабсцесс или аденофлегмона.
Дата добавления: 2015-01-29; просмотров: 1447;
