Quot;'.■'■■." ' ■'■■'■' : '■■■\..,- 447 9 страница
Певческие узелки("узелки крикунов"). Бывают чаще у лиц "голосовых" профессий и представляют собой эпителиальное образование типа ограниченной мозоли, локализующееся на фанице между передней и средней третями голосовых складок (см. рис. 4.11). Образование часто двустороннее; основная и
нередко единственная жадоба при этом заболевании — охриплость, которая постепенно профессирует. Лечение преимущественно хирургическое — эндоларингеальное удаление при непрямой или прямой ларингоскопии, лучше под контролем микроскопа. Поочередно, с интервалом в 2—3 нед узелки удаляют гортанным выкусывателем или с помощью лазера. Удаленную ткань, как правило, направляют на гистологическое исследование.
Кисты гортани.Встречаются нечасто; обычно они локализуются на гортанной поверхности надгортанника по его краю, в области ямок надгортанника, а также вестибулярных и голосовых складок. По происхождению кисты гортани преимущественно ретенционные. Клинические проявления их зависят от локализации. Так, киста надгортанника некоторое время не причиняет больному никаких неприятностей, часто ее выявляют случайно во время диспансерного осмотра. Лишь по достижении определенного размера она вызывает ощущение инородного тела в глотке. Первым признаком кисты голосовой складки является нарушение голоса. При осмотре киста имеет вид образования шаровидной формы, с гладкой поверхностью, чаще розового цвета с желтоватым оттенком.
Ларингоцеле.Воздушная киста гортани развивается в слепом отростке желудочка гортани при наличии клапанного механизма у входа в этот отросток. Воздух при кашле, чиханье или натуживании поступает в просвет желудочка, а вследствие сужения входа в него при воспалительных процессах или опухолях нарушается отток воздуха и происходит постепенное растяжение желудочка. Таким образом формируется ларингоцеле. Различают внутренние, наружные и комбинированные воздушные кисты гортани. Внутренняя киста локализуется в толще вестибулярной складки и видна в просвете гортани. Увеличиваясь в размерах, киста достигает щитоподъязьгчной мембраны, расслаивает ее и появляется на боковой поверхности шеи — это наружная киста гортани. При смешанной форме ларингоцеле определяется и в просвете гортани, и на поверхности шеи.
Клиника ларингоцеле зависит от локализации кисты. При внутренней кисте больной отмечает слабость голоса, охриплость, а при увеличении кисты может возникнуть затруднение дыхания вплоть до стеноза. При наружной локализации кисты больной отмечает припухлость на боковой поверхности шеи, которая увеличивается при натуживании, а при надавливании, как правило, исчезает. Возможно полное нарушение связи воздушной кисты с желудочком гортани, полость кисты заполняется жидкостью, может нагнаиваться.
Диагностика ларингоцеле обычно не представляет сложностей. При непрямой ларингоскопии в области вестибулярной складки определяется шарообразное выпячивание на широком основании с гладкой поверхностью, покрытое неизме-
ненной слизистой оболочкой. При наружной локализации ла-рингоцеле никаких изменений в гортани не выявляют. На рентгенограммах в прямой и боковой проекциях воздушная киста имеет вид четко очерченного просветления в проекции вестибулярной складки или на боковой поверхности шеи.
Лечение кист гортани хирургическое. Тактика хирурга зависит от величины, характера и локализации кисты. Мелкие кисты на свободном крае голосовой или вестибулярной складки удаляют эндоларингеально с помощью гортанного выкусы-вателя. Кисты ямки надгортанника или язычной поверхности надгортанника удаляют при непрямой ларингоскопии под местным обезболиванием. Кисту захватывают длинным изогнутым зажимом и срезают ножницами у основания.
Крупные кисты гортани, особенно воздушные, удаляют под наркозом с использованием наружного хирургического подхода через ларингофиссуру или выполняют боковую, иногда поперечную фаринготомию.
7.3.2. Доброкачественные опухоли гортани
Среди доброкачественных опухолей гортани наиболее распространенными являются папилломы и сосудистые опухоли.
Папиллома. Доброкачественная фиброэпителиальная опухоль верхних дыхательных путей, представляющая собой одиночные или чаще множественные сосочковые выросты; приводящая к нарушению голосообразовательной и дыхательной функций и часто рецидивирующая.
Этиологическим фактором папилломатоза является вирус папилломы человека из семейства паповавирусов; в настоящее время определено более 70 типов этого вируса, однако при папилломатозе чаще обнаруживают типы 6, 11 или их сочетание. Заболевание встречается у детей до 10-летнего возраста, но чаще всего — на 2—5-м году жизни. Папиллома, как и ряд других доброкачественных опухолей, растет неравномерно: периоды интенсивного роста сменяются периодами относительного спокойствия. При половом созревании нередко наблюдается прекращение роста папиллом, однако если опухоль сохраняется у взрослого, то вероятность ее малигнизации резко возрастает и составляет 15—20 %.
Гистологически папилломы состоят из соединительнотканной стромы и многослойного плоского эпителия, четко отграниченных друг от друга базальной мембраной. В зависимости от количества соединительной ткани в строме опухоли различают твердые и мягкие папилломы. Папилломы обычно имеют широкое основание и лишь изредка — небольшую ножку. Наиболее часто локализуются они в области комиссуры и передней трети голосовых складок. Из среднего отдела папилломатоз
|
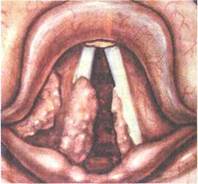
Рис. 7.5. Папилломатоз гортани.
может распространяться на всю гортань и за ее пределы. По форме и виду поверхность папилломы напоминает тутовую ягоду или цветную капусту, обычно имеет бледно-розовый цвет, иногда с сероватым оттенком (рис. 7.5).
Основными симптомами заболевания являются охриплость, доходящая до афонии, и постепенное затруднение дыхания, которое может перейти в удушье в результате обтурации просвета гортани опухолью.
Диагностика. Основывается на характерной эндоскопической картине и результатах гистологического исследования биопсийного материала. Осмотр и манипуляции в гортани у детей выполняют под наркозом при прямой ларингоскопии; у взрослых основным методом осмотра является непрямая ларингоскопия. В настоящее время высокоинформативным методом исследования гортани является микроларингоскопия.
Лечение. Папилломы могут быть удалены у взрослых под местной анестезией эндоларингеально при непрямой ларингоскопии, у детей — обязательно под контролем прямой микроларингоскопии с последующим гистологическим исследованием. Иногда при поражении всех отделов гортани не удается за один раз удалить опухоль полностью, поэтому вмешательство производят в несколько этапов. Следует стремиться к выполнению вмешательства в гортани до появления необходимости наложения трахеостомы, так как трахеальное канюленоситель-ство способствует распространению папиллом на трахею и даже бронхи.
Эффективной оказалась лазерная фотодеструкция, для проведения которой применяют хирургический СО2-лазер, ИАГ-неодимовый и ИАГ-гольмиевый лазеры. Отмечены высокая точность воздействия луча лазера, возможность удаления папиллом из труднодоступных отделов гортани, малая кровоточивость, хороший функциональный эффект.
С целью урежения рецидивов папилломатоза используют довольно значительный арсенал лечебных средств: проспидин внутримышечно, внутривенно и местно в виде мази; препараты интерферона (реаферон, виферон, интрон-А); лейкомакс, зо-виракс (ацикловир), дискретный плазмаферез и др.
Ангиома. Доброкачественная сосудистая опухоль гортани, формирующаяся из расширенных кровеносных (гемангиомы) или лимфатических (лимфангиомы) сосудов, локализующаяся на поверхности голосовых, вестибулярных или черпалонадгор^ тайных складок.
Растет медленно, обычно бывает единичной, небольших размеров. Цвет гемангиомы синюшный или красный; лимфан-гиома имеет бледно-желтую окраску. Гемангиомы могут быть диффузными и инкапсулированными.
Клиника. Проявления ангиомы зависят от локализации и распространенности опухоли. При локализации в верхнем отделе гортани беспокоит ощущение инородного тела, иногда покашливание. Постепенно, в течение нескольких лет, симптоматика нарастает: появляются охриплость, болезненность, а затем и примесь крови в мокроте. Если опухоль исходит из голосовой складки, то первым симптомом является постепенное изменение голоса от незначительной слабости до афонии. Нарушение дыхания характерно для крупных опухолей, исходящих из нижнего отдела гортани.
Лечение ангиом хирургическое, чаще выполняется эндо-ларингеальным доступом. Следует учитывать возможность возникновения интраоперационного кровотечения. Распространенные гемангиомы удаляют при наружном доступе с предварительной трахеостомией. При диффузных гемангиомах проводят повторное криовоздействие.
Тяжелую болезнь вначале легко вылечить, но трудно распознать. Когда же она усилилась, ее легче распознать, но уже труднее вылечить.
Н. Макиавелли
7.3.3. Злокачественные опухоли гортани
Среди злокачественных опухолей верхних дыхательных путей и уха первое место по частоте занимает рак гортани — злокачественное новообразование эпителиального происхождения, поражающее различные отделы гортани, способное к экзофитно-му или инфильтративному росту и в процессе развития дающее регионарные и отдаленные метастазы.
Рак гортани составляет от 2 до 8 % злокачественных образований всех локализаций и до 2/з всех злокачественных образований ЛОР-органов. Чаще эта опухоль бывает в возрасте 60—70 лет, но появление ее возможно также в детском и старческом возрасте. У мужчин рак гортани встречается более
чем в 10 раз чаще, чем у женщин, однако частота поражения увеличивается у курящих женщин. Городские жители болеют несколько чаще, чем жители села.
Среди факторов, способствующих развитию рака гортани, в первую очередь следует отметить курение, некоторые производственные вредности (загазованность и запыленность воздуха и др.), определенное значение имеют голосовая нагрузка и злоупотребление алкоголем. Нередко раковый процесс развивается на фоне разнообразных патологических процессов и состояний. Так, у 60 % больных возникновению рака гортани предшествовал хронический ларингит, чаще гиперпластический.
Понятием "предрак" обозначают те патологические состояния, которые могут дать начало развитию злокачественной опухоли. Предраковые опухоли принято делить на факультативные и облигатные. К факультативной форме предрака относят редко малигнизируемые опухоли, а к облигатной — те, которые часто (не менее чем в 15 % наблюдений) переходят в рак. Так, к облигатному предраку относят твердую папиллому, которая озлокачествляется у 15—20 % больных.
По гистологическому строению рак гортани может быть представлен ороговевающим или неороговевающим плоскоклеточным эпителием (97 %); реже встречается аденокарцино-ма, крайне редко саркома (0,4 %). Раковая опухоль может развиваться по типу зрелой, дифференцированной, что относится к ороговевающим формам, и незрелой, малодифферен-цированной и более злокачественной, свойственной неорого-вевающей форме.
Рост и метастазирование раковой опухоли находятся в прямой зависимости от ее дифференциации. Более дифференцированная опухоль растет медленнее, метастазирует реже и в более позднем периоде. Плоскоклеточный неороговевающий малодифференцированный рак распространяется быстро и метастазирует рано, в то время как плоскоклеточный ороговеваю-щий дифференцированный рак растет медленно, а метастазирует в позднем периоде.
По локализации различают:
• рак верхнего отдела гортани;
• рак среднего отдела;
• рак нижнего отдела.
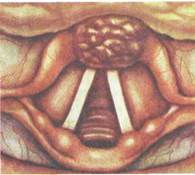
Чаще всего поражается верхний, реже — средний, еще реже — нижний отделы. С учетом возможностей распространения раковой опухоли в гортани и за ее пределами, а также мета-стазирования по регионарным лимфатическим путям наиболее неблагоприятной в прогностическом отношении считается верхняя (вестибулярная) локализация рака гортани (рис. 7.6).
|
| Рис.7.6. Рак гортани — вестибулярная локализация. |
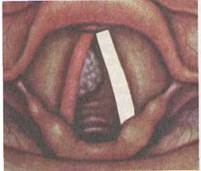
Рис.7.7. Рак нижнего отдела гортани.
Эта область наиболее богата рыхлой клетчаткой и жировой тканью, лимфатическая сеть преддверия гортани широко связана с яремными и надключичными лимфатическими узлами. При раковой опухоли преддверия гортани наблюдается наиболее раннее и обширное метастазирование. Следует учесть также, что формирование опухоли преддверия гортани сопровождается на ранних стадиях весьма скудной субъективной симптоматикой, напоминающей проявления банального катара глотки (фарингита), и это приводит к тому, что заболевание нередко распознается лишь на более поздних стадиях.
Рак нижнего отдела гортани встречается реже, чем верхнего и среднего отделов (рис. 7.7). Нижний отдел гортани значительно менее богат лимфатической сетью, которая связана с предгортанными, предтрахеальными и надключичными лимфатическими узлами, из которых отток осуществляется в глубокую яремную лимфатическую сеть. Для опухолей нижнего отдела характерен эндофитный рост, они почти не возвышаются над слизистой оболочкой. Еще одно отличие от новообразований верхнего и среднего отделов, склонных расти впереди и кверху, состоит в том, что опухоли нижнего отдела чаще растут книзу.
Рак среднего отдела гортани встречается приблизительно у 35—40 % больных, уступая по частоте лишь верхнему отделу (рис. 7.8). Это наиболее "благоприятная" в прогностическом отношении локализация рака гортани. Чаще опухоль возникает в передних 2/з голосовой складки, поражая ее верхнюю поверхность и свободный край. На голосовой складке могут быть экзофитные и инфильтративные формы, причем последние встречаются несколько реже. В процессе роста опухоль вначале ограничивает подвижность голосовой складки, а затем полностью иммобилизует ее. Опухоль, как правило, плотная,
бугристая, чаще бледно-розового цвета. В поздних стадиях наступает изъязвление, которое покрывается беловатым фибринозным налетом. Экзо-фитно растущая раковая опухоль постепенно уменьшает ширину просвета гортани, приводя к стенозу. Область голосовых складок имеет всего 1 или 2 лимфатических капиллярных сосуда, поэтому метастазирование здесь наблюдается значительно реже и позже, чем при других локализациях рака гортани.
Рак гортани в отличие от других локализаций метаста-зирует в отдаленные органы и ткани сравнительно редко и, как правило, лишь в поздних стадиях (рис. 7.9). Возможно метастазирование в область лимфатических узлов трахеи и корня легкого; очень редко в печень, позвоночник, почки, желудок. Метастазирование зависит не только от дифференциации злокачественной опухоли, экзофитного или эн-дофитного роста и локализации, но и от возраста больного, вторичного инфицирования, различных вмешательств (биопсия, манипуляции в гортани и т.д.). У лиц молодого возраста опухоли растут и ме-тастазируют обычно быстрее, чем у пожилых.
Существует Международная классификация рака гортани по стадиям в системе TNM, где Т (тумор) — величина, степень распространения первичного процесса, N (нодуль-узел) — регионарные метастазы, М — отдаленные метастазы (эта классификация не применима для саркомы).
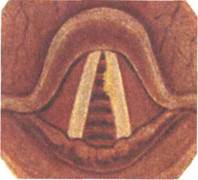
Рис. 7.8. Рак голосовой складки — начальная стадия.
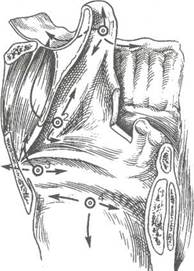
Рис. 7.9. Пути распространения раковой опухоли гортани в зависимости от первичной локализации.
1 — верхний отдел надгортанника;
2 — основание надгортанника; 3 —
голосовые складки; 4 — подголосо-
вая полость.
Каждый орган, в том числе гортань, разделен на анатомические элементы для того, чтобы оценить рост (величину) первичной опухоли по распространенности ее в пределах этих частей. Гортань применительно к системе TNM имеет такие анатомические части: а — гортанная поверхность лепестка надгортанника, б — стебелек, в — гортанная поверхность черпало-видного хряща, г — гортанная поверхность черпалонадгортан-ной складки, д — вестибулярная складка, е — голосовая складка, ж — межчерпаловидное пространство, з — подголосовая полость и др. Первичная опухоль характеризуется следующим образом: Т1 — опухоль ограничивается одним анатомическим элементом гортани, не захватывая его границы; Т2 — опухоль полностью занимает один анатомический элемент и доходит до его границы; ТЗ — опухоль распространяется за пределы одного анатомического элемента; Т4 — опухоль распространяется за пределы гортани, имеются отдаленные метастазы.
Поражение раком регионарных лимфатических узлов: N0 — узлы не увеличены и не пальпируются; N1 — имеются увеличенные односторонние смещаемые узлы; N2 — пальпируются увеличенные односторонние фиксированные лимфатические узлы или односторонние крупные пакеты узлов, прорастающих в окружающие ткани.
На основании перечисленных критериев рак гортани (и вообще верхних дыхательных путей) распределяется по стадиям, например: I стадия — T1N0M0, II стадия — T1N1M0, или T2N0M0, III стадия - T1N2M0 или T2N1-3M0 или T3-4N0-2М0; IV стадия - T1-3N3M0 или T1-3N0-3M.
Клиника.Рак гортани долгое время может развиваться бессимптомно или же симптомы бывают так слабо выражены, что сам больной не придает им должного значения и не обращает на них внимания. Симптоматика рака каждого из отделов гортани имеет свои особенности.
При локализации опухоли в верхнем отделе гортани клинические проявления заболевания довольно скудные. Ранняя диагностика основывается не на патогномичных и постоянных симптомах, а на сочетании ряда банальных признаков, которые позволяют заподозрить опухоль. Например, у многих больных в течение нескольких месяцев до установления диагноза отмечаются сухость, першение, ощущение инородного тела в глотке. Несколько позже появляются утомляемость и глухота голоса, неловкость при глотании, а затем и болезненность. Боли вначале возникают только по утрам при глотании слюны, в последующем они усиливаются, становятся постоянными, могут иррадиировать в ухо. Схожесть указанной симптоматики с признаками хронического фарингита или ларингита нередко I является причиной диагностической ошибки. Эти и другие, так называемые малые признаки, позволяют насторожить врача и | заподозрить опухоль в самом раннем периоде.
554 • .'■ "■ :" ' ' ■ ■■"■... V ' ■ \-
Опухоль среднего отдела гортани уже в начальной стадии проявляется нарушением голосообразования, возникают слабость голоса, легкая утомляемость при голосовой нагрузке, а затем охриплость и позже афония. Сравнительно часто при локализации процесса в среднем отделе развивается затруднение дыхания. Изъязвление опухолей среднего отдела отмечается реже, чем при вестибулярной локализации, поэтому появление кровянистой примеси в мокроте и гнилостного запаха изо рта при поражении голосовых складок наблюдается обычно в более поздних стадиях. Дисфагия при поражении среднего отдела гортани свидетельствует обычно о распространении опухоли на верхний отдел гортани или же о прорастании на переднюю поверхность щей.
Рак нижнего отдела гортани в ранней стадии имеет довольно скудную симптоматику. Первым симптомом может быть приступообразный кашель с кратковременным затруднением дыхания. Такие приступы постепенно учащаются, затруднение дыхания усиливается и становится постоянным. Нередко данную симптоматику первоначально принимают за проявление воспалительного заболевания, больного обследуют и в течение нескольких месяцев лечат по поводу бронхита или астмы.
При локализации опухоли в нижнем отделе вблизи нижней поверхности голосовой складки возможно появление охриплости уже в начальной стадии заболевания. Дисфагия при данной локализации рака развивается лишь при распространении новообразования на все отделы гортани.
Нарушение дыхания чаще связано с разрастанием опухоли в области голосовых складок, однако большие опухоли преддверия гортани, черпаловидных хрящей, надгортанника и др. могут также привести к стенозированию гортани. Нередко опухоль нарушает двигательную иннервацию, что вызывает паралич соответствующей половины гортани, а при наличии опухоли в ее просвете ведет к стенозу. В поздних стадиях заболевания у больного развивается апатия, ухудшается аппетит, нарастает кахексия.
Наружные изменения гортани зависят от распространенности ракового процесса. Болевые ощущения при пальпации возникают в связи с перихондритом гортани. Может исчезнуть определяемый в норме хруст хрящей гортани при смещении ее в стороны. Увеличение и подвижность регионарных лимфатических узлов (шейные, подбородочные, надключичные) выявляют пальпаторно. Известно, что острый или хронический воспалительный процесс вышерасположенных органов и тканей — полости носа, зубов, околоносовых пазух, глотки и гортани — также может быть причиной увеличения регионарных лимфатических узлов.
Основным ларингоскопическим признаком рака гортани
Дата добавления: 2015-01-24; просмотров: 1103;
