Медикаментозная терапия. Атропинвводят в/в струйно 0,5-1 мг (0,1% 0,5-1,0 мл), при необходимости через 5 мин введение повторяют до общей максимальной дозы 3 мг
Атропинвводят в/в струйно 0,5-1 мг (0,1% 0,5-1,0 мл), при необходимости через 5 мин введение повторяют до общей максимальной дозы 3 мг. Внимание:доза атропина сульфата менее 0,5 мг может парадоксально привести к урежению сердечного ритма! Побочные эффекты: сухость во рту, сухость кожи, мидриаз, жажда, паралич аккомодации, запор, снижение памяти у пожилых. По витальным показаниям противопоказаний нет. С осторожностью применять при закрытоугольной глаукоме, тяжёлой сердечной недостаточности, ИБС, митральном стенозе, атонии кишечника, гиперплазии предстательной железы, хронической почечной недостаточности, артериальной гипертензии, гипертиреозе, миастении, беременности.
Неэффективность терапии атропином служит показанием к проведению временной электрокардиостимуляции. В зависимости от оснащения бригады и подготовки персонала может применяться наружная или чреспищеводная электрокардиостимуляция.
При невозможности проведения электроимпульсной терапии по жизненным показаниям допустимо применение в/в капельно эпинефрина (0,1 мг/кг), допамина (2-20 мг/кг в минуту).
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
Госпитализация показана при остро возникшей брадиаритмии с ЧСС менее 40 ударов в минуту, наличии приступов Морганьи-Адамса-Стокса или синкопальных состояний. При нестабильной гемодинамике проводят экстренную госпитализацию в реанимационное отделение.
В госпитализации не нуждаются пациенты с физиологической брадикардией (спортсмены), при удовлетворительной гемодинамике и отсутствии синкопальных состояний на фоне передозировки ЛС у больных с хроническими заболеваниями вне обострения (рекомендуется обратиться к участковому врачу для коррекции лечения).
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ
• Отказ от проведения кислородотерапии (при брадикардии развивается гипоксия головного мозга и других органов).
• Назначение атропина при гемодинамически стабильной брадикардии.
• Применение атропина в дозе менее 0,5 мг.
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ ЛЕКАРСТВЕННЫХ СРЕДСТВ
• Аденозин(аденокор*) ампулы по 1 мл (3 мг/мл).
o Показания: суправентрикулярная пароксизмальная тахикардия.
o Дети: в/в болюсно 50 мкг/кг, при отсутствии эффекта дозу можно увеличивать на 50 мкг/кг каждые 2 мин до максимальной дозы 250 мкг/кг.
o Взрослые: в/в болюсно 6 мг, при отсутствии эффекта — 12 мг, если ритм не восстановился, — повторно 12 мг.
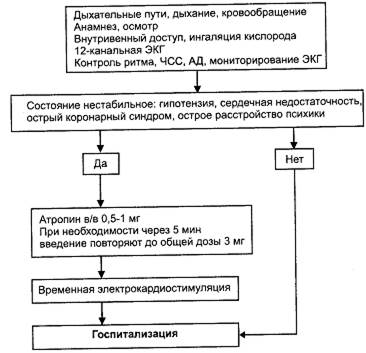
Рис. 3-25. Алгоритм действий при брадиаритмии.
• Верапамил(например, изоптин*) 0,25% р-р в ампулах по 2 мл (2,5 мг/мл).
o Показания: суправентрикулярная пароксизмальная тахикардия с узкими комплексами QRS. Мерцание и трепетание предсердий.
o Дети: в/в медленно; для грудных детей — 0,75—2 мг, для детей в возрасте 1—5 лет — 2—3 мг, в возрасте 6—14 лет — 2,5—3,5 мг.
o Взрослые: в/в болюсно за 2-4 мин 2,5-5 мг с возможным повторным введением 5-10 мг через 15-30 мин.
• Прокаинамид(новокаинамид*) 10% р-р в ампулах по 5 мл (100 мг/мл).
o Показания: суправентрикулярная пароксизмальная тахикардия; мерцание и трепетание предсердий; желудочковая тахикардия.
o Дети: применение не противопоказано. Безопасность и эффективность внутривенного применения у детей не определены. Внутрь по 12,5 мг/кг 4 раза в сутки.
o Взрослые: в/в медленно со скоростью 50 мг/мин в течение 20 мин 1000 мг. Инфузию прекращают сразу при восстановлении ритма.
• Амиодарон (например, кордарон*) ампулы по 3 мл (50 мг/мл).
o Показания: суправентрикулярная пароксизмальная тахикардия; мерцание и трепетание предсердий; желудочковые нарушения ритма (желудочковая тахикардия, фибрилляция желудочков).
o Дети: применение не противопоказано. Безопасность и эффективность применения у детей не определены. Начальная суточная доза 8—10 мг/кг.
o Взрослые: внутривенная инфузия 150 мг в 40 мл 5% р-ра декстрозы в течение 10-20 мин.
• Пропранолол(анаприлин*, обзидан*) 0,1% р-р в ампулах по 5 мл (1 мг/мл).
o Показания: мерцание и трепетание предсердий.
o Дети: применение не противопоказано. Безопасность и эффективность применения у детей не определены.
o Взрослые: в/в медленно вводят в начальной дозе 1 мг (1 мл). При отсутствии эффекта повторяют ту же дозу через каждые 2-3 мин до достижения максимальной дозы 10 мг.
• Дигоксин,0,025% р-р в ампулах по 1 мл (0,25 мг/мл).
o Показания: мерцание и трепетание предсердий.
o Дети: применение не противопоказано. Безопасность и эффективность применения у детей не определены.
o Взрослые: в/в струйно 0,25 мг в 10—20 мл 0,9% р-ре натрия хлорида.
• Лидокаин,2% р-р в ампулах по 2 мл (20 мг/мл).
o Показания: желудочковые нарушения ритма (желудочковая тахикардия, желудочковая экстрасистолия).
o Дети: в/в струйно 1 мг/кг. Безопасность и эффективность применения у детей не определены.
o Взрослые: в/в болюсно в дозе 1-1,5 мг/кг (2% р-р 4-5 мл) в течение 3-5 мин. При необходимости повторное введение через 5-10 мин до общей дозы 3 мг/кг.
• Магния сульфат,10% р-р в ампулах по 10 мл (100 мг/мл); 20% р-р в ампулах по 10 мл (200 мг/мл); 25% р-р в ампулах по 5—10 мл (250 мг/мл).
o Показания: желудочковая тахикардия по типу «пируэт»; гипомагниемия.
o Дети: применение не противопоказано. Безопасность и эффективность применения у детей не определены.
o Взрослые: в/в медленно 1000-2000 мг за 60-90 с.
• Атропин,0,1% р-р в ампулах по 1 мл (1 мг/мл).
o Показания: брадикардия; АВ-блокада.
o Дети: в/в струйно 10 мкг/кг.
o Взрослые: в/в струйно 0,5—1 мг, при необходимости через 5 мин введение повторяют до общей дозы 3 мг.
• Фенилэфрин(например, мезатон*) 1% р-р в ампулах по 1 мл (10 мг/мл).
o Показания: препарат не изучен.
o Дети: противопоказан у детей до 15 лет.
o Взрослые: в/в медленно в комбинации с прокаинамидом 1-3 мл при исходно сниженном АД.
ГИПЕРТОНИЧЕСКИЙ КРИЗ
Гипертонический криз — резкое повышение АД выше 180/120 мм рт.ст, или до индивидуально высоких величин.
Осложнённый гипертонический криз сопровождается признаками ухудшения мозгового, коронарного, почечного кровообращения и требует снижения АД в течение первых минут и часов с помощью парентеральных препаратов.
Неосложнённый гипертонический криз характеризуется отсутствием поражения органов-мишеней и относятся к состояниям, требующим относительно срочного снижения АД в течение нескольких часов.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Гипертонический криз развивается на фоне:
•гипертонической болезни (в том числе как её первое проявление);
•симптоматической артериальной гипертензии.
Состояния, при которых возможно резкое повышение АД:
•реноваскулярная артериальная гипертензия;
•диабетическая нефропатия;
•феохромоцитома;
•острый гломерулонефрит;
•эклампсия беременных;
•диффузные заболевания соединительной ткани с вовлечением почек;
•применение симпатомиметических средств (в частности кокаина);
•травма черепа;
•тяжёлые ожоги и др.
Наиболее частые факторы, способствующие развитию гипертонических кризов:
• прекращение приёма гипотензивных ЛС;
• психоэмоциональный стресс;
• избыточное потребление соли и жидкости;
• физическая нагрузка;
• злоупотребление алкоголем;
• метеорологические колебания.
В патогенезе гипертонического криза выделяют.
• Сосудистый механизм— повышение общего периферического сопротивления в результате увеличения вазомоторного (нейрогуморальные влияния) и базального (при задержке натрия) тонуса артериол.
• Кардиальный механизм— увеличение сердечного выброса, сократимости миокарда и фракции изгнания в ответ на повышение ЧСС, ОЦК.
Кровообращение жизненно важных органов (головной мозг, сердце, почки) при колебаниях АД в сосудистом русле обеспечивается механизмами саморегуляции регионального кровотока. При гипертоническом кризе происходит несостоятельность указанных механизмов, которая может привести к жизнеугрожающим повреждениям органов и систем. Следует помнить, что быстрое и значительное снижение АД может оказаться более опасными, чем его повышение.
КЛАССИФИКАЦИЯ
По течению гипертонические кризы подразделяются на осложнённые и неосложнённые.
Дата добавления: 2015-03-17; просмотров: 1315;
