ВЕНЕРИЧЕСКИЕ БОЛЕЗНИ
Кинг К. Холмс, X. Хантер Хендсфилд (King К. Holmes, Н. Hunter Handsfield)
К венерическим болезням относятся не только сифилис, гонорея, мягкий шанкр, венерическая и паховая гранулемы, но и увеличивающееся число других, которые можно считать новой генерацией заболеваний, передаваемых половым ,путем. Совсем недавно в эту группу был включен синдром приобретенного иммунодефицита, обусловленного ретровирусом СПИД (см. гл. 257 и 293). Подобно гонорее, многие из этих новейших венерических болезней за последние 25 лет стали эндемичными почти во всех странах мира. По мере повышения интереса к ним и совершенствования методов их диагностики стало более очевидным выходящее далеко за традиционные рамки венерологии знание о значении этих заболеваний в здравоохранении и обществе; например, отмечено существенное влияние вновь открытых венерических болезней на материнскую и детскую заболеваемость, а также репродуктивную функцию.
Классификация. Болезни, передаваемые половым путем, можно классифицировать на основе их этиологии или клинических проявлений. В табл. 90-1 представлена классификация, основанная на этиологических принципах. Половой путь передачи играет ведущую роль в распространении любого из возбудителей. Имеются сообщения о спорадических случаях передачи половым путем других патогенных агентов, но эти заболевания обычно не включаются в эту группу, так как половой путь передачи, по-видимому, не основной в их распространении. С каждым из возбудителей, приведенных в табл. 90-1, этиологически связано одно заболевание или синдром или более, а также другие болезни (вопросительный знак), при которых роль этих патогенных агентов не доказана.
Подход к выявлению венерических болезней. Во всем мире эти болезни считают родственными по нескольким причинам: знание инфекционных болезней и дерматологии важно для диагностики заболевания и лечения больного, обладание определенными навыками урогенитального обследования, половой путь передачи, сочетание с сопутствующими инфекциями. Однако основная причина того, что эти болезни рассматривают как уникальную группу, заключается в комплексном подходе к их распознаванию и лечению больного. Они не относятся к эндогенным и не передаются через предметы домашнего обихода, продукты питания, насекомыми или при случайных контактах,. При них всегда есть инфицированный партнер. В связи с этим анамнез половой жизни и лечение полового партнера имеют первостепенное значение. Без выявления и уточнения причины заболевания хотя бы у одного из партнеров лечение обречено на неудачу как в эпидемиологическом плане (не будет выявлен источник инфекции), так и в отношении отдельного лица (не исключена возможность реинфекции). Большинство лиц, у которых появляются выделения из половых органов, их повреждения или боли, прекращают половую жизнь и обращаются за медицинской помощью. Таким образом, у лиц, обычно ответственных за передачу инфекции и составляющих небольшую группу, заболевание протекает бессимптомно или они не понимают значения появившихся симптомов. В результате они не обращаются по личной инициативе за медицинской помощью; врачи должны следить за тем, чтобы они обследовались и проходили курс лечения или направлялись на консультацию. В США местные службы здравоохранения обычно обеспечивают выявление контактов и лечение при некоторых болезнях (например, при сифилисе, воспалительных болезнях тазовых органов гонококковой этиологии), но при многих болезнях, передаваемых половым путем, это становится общим делом больного и врача. По мере повышения роли неизлечимых
Таблица 90-1. Двадцать четыре патогенных агента, передаваемых половым путем, и вызываемые ими болезни
| Возбудитель | Болезнь или синдром |
| Бактерии | |
| Гонококки | Уретрит, эпидидимит, проктит, цервицит, эндометрит, сальпингит, перигепатит, бартолинит, фарингит, конъюнктивит, препубертатный вагинит, ? простатит, инфекция добавочной железы, синдром амниотической инфекции, диссеминированная гонококковая инфекция, хориоамнионит, преждевременный разрыв оболочек плодного пузыря, преждевременные роды |
| Хламидии | Уретрит,, эпидидимит, проктит, цервицит, эндометрит, сальпингит, перигепатит, бартолинит, препубертатный вагинит, воспаление полости среднего уха у детей, ? хориоамнионит, ? преждевременный разрыв оболочек плодного пузыря, ? преждевременные роды, конъюнктивит включениями, пневмония у детей,, трахома, венерическая лимфогра-нулема |
| Микоплазмы Мочевые уреаплазмы Бледная спирохета Влагалищная гарднерелла и другие влагалищные | Послеродовая лихорадка, ? сальпингит ? Негонококковый уретрит, ? хориоамнионит, ? преждевременные роды Сифилис Бактериальный вагинит |
| Haemophilus ducreyi | Мягкий шанкр |
| Calymmatobacterium granu-lomatis | Донованоз (гранулема паховая) |
| Шигелды | Шигеллез у мужчин-гомосексуалистов |
| Кампилобактерии | Энтерит, проктоколит у мужчин-гемосексуали-стов |
| Стрептококки группы В | Сепсис и менингит новорожденных |
| Вирусы | |
| Ретровирус СПИДа (HTLV III/LAV) | Острый мононуклеозоподобный синдром, комплекс, связанный со СПИДом (в том числе персисти-рующая генерализованная лимфаденопатия), синдром приобретенного иммунодефицита, ? подострый энцефалит и другие неврологические синдромы |
| Вирус простого герпеса | Первичный и рецидивирующий герпес гениталий, асептический менингит, неонатальный герпес, дис-плазия и карцинома шейки матки, ? карцинома наружных женских половых органов |
| Вирус гепатита В | Острый гепатит В, хронический активный гепатит, персистирующий (неразрешившийся) гепатит, узловатый полиартериит, хронический мембраноз-ный гломерулонефрит, ? смешанная криоглобули-немия, ? полимиалгия ревматическая, гепатоцеллю-лярная карцинома |
| Вирус гепатита А | Острый гепатит А |
| Цитомегаловирус | Гетерофильноотрицательный инфекционный мо-нонуклеоз, врожденная инфекция, грубые дефекты у новорожденного и смертность среди детей грудного возраста, умственная отсталость и нейро-сенсорная глухота, различные проявления при иммунодепрессии |
| Возбудитель | Болезнь или синдром |
| Вирус папилломы человека, типы 6, 11, 16, 18, 31 | Остроконечная кондилома, папиллома гортани, дисплазия шейки матки, папилломы Боуэна, ? плоскоклеточная карцинома шейки матки, вульвы, мужского полового члена и в анальной области |
| Вирус контагиозного моллюска | Контагиозный моллюск гениталий |
| Простейшие | |
| Trichomonas vaginanalis | Трихомонадный вагинит |
| Entemoeba histoiytica | Амебиаз у мужчин-гомосексуалистов |
| Giardia lamblia | Лямблиоз у мужчин-гомосексуалистов |
| Грибы | |
| Candida albicans | Вульвовагинит, баланит |
| Эктопаразиты | |
| Phthirius pubis | Лобковый перикулез |
| Sarcoptes scabiei | Чесотка |
болезней вирусной этиологии (СПИД, ретровирусные инфекции, герпес половых органов, вирусная папиллома половых органов, носительство вируса гепатита В) повышается значимость рекомендаций по вопросам профилактики. Необходимо, чтобы клиницисты знали основные подходы к диагностике этих болезней и лечению больных. В табл. 90-2 представлен перечень некоторых наиболее общих клинических синдромов и их осложнений. Стратегия лечения при некоторых из них представлена далее.
Уретрит у мужчин. У мужчин уретрит бывает как гонококковой, так и негонококковой этиологии. Заболеваемость гонококковым уретритом стабильна во многих западных странах, в то время как негонококковым уретритом повышается, что, как предполагают, связано с неэффективностью лечения. В целом больные гонореей и с негонококковым уретритом одинаково часто встречаются среди мужчин, проходящих лечение в клиниках для венерических болезней в США, тогда как негонококковый уретрит примерно в 3 раза чаще гонореи регистрируется в частных клиниках и в 10 раз чаще среди студенчества.
Примерно в 40% случаев негонококковый уретрит обусловлен возбудителем трахомы, в небольшом числе случаев — трихомонадой, почти у 50% заболевших он не был связан ни с одним из этих возбудителей. При проведении контролируемых исследований возможной причиной инфекции, при которой не определяются хламидии, можно считать уреаплазмы.
Возможной причиной синдрома может быть недавно выделенная микоплазма половых путей. Поскольку возможности для выявления уреаплазм и хламидии не доступны широко и роль этих возбудителей не определена, диагностика уретритов у мужчин обычно проводится без культивирования этих микроорганизмов. Однако определение возбудителя трахомы более доступно и предусматривает выделение его в культуре клеток ткани, прямое иммунофлюоресцентное окрашивание экссудата из уретры или выявление антигена хламидии с помощью метода ELISA. В дальнейшем необходимо оценить половую активность мужчины, у которого появились выделения из уретры и/или дизурия.
1. Диагностика уретрита. Обычно при негонококковом уретрите, реже при гонорее, выделения появляются только при сдавливании уретры у больного, который не мочился в течение нескольких часов, предпочтительнее в течение ночи. Если выделения отсутствуют, воспаление уретры можно установить с помощью специального небольшого тампона, который вводят в уретру на глубину 2—3 см
Таблица 90-2. Некоторые синдромы и осложнения при инфекции, передаваемой половым путем1
| Синдром | Возбудитель |
| Мужчины | |
| Уретрит | Гонококки, хламидии, вирус простого герпеса, трихомонады, уреаплазмы |
| Эпидидимит | С. trachomatis |
| Кишечные инфекции | |
| Проктит | Гонококки, вирус простого герпеса, хламидии |
| Проктоколит или энтероколит | Кампилобактерии, шигеллы, дизентерийная амеба |
| Энтерит | Кишечная амеба |
| Гепатиты | Вирусы гепатита А и В, цитомегалови-русы, бледная трепонема |
| Приобретенный иммунодефицит и связанные с этим синдромы | Ретровирус СПИДа (HTLV III/LAV) |
| Женщины | |
| Инфекция нижнего отдела мочеполовых путей | |
| Вульвит | С. albicans, вирус простого герпеса |
| Вагинит | Трихомонады, С. albicans, G. vagina- lis |
| Цервицит | Гонококки, хламидии, вирус простого герпеса |
| Уретрит | То же |
| Воспалительное заболевание тазовых органов | Гонококки, хламидии, микоплазмы (?) |
| Бесплодие | |
| После сальпингита, родов, аборта | То же |
| Заболевание в период беременности Хориоамнионит, инфицирование околоплодной жидкости, недоношенность, преждевременный разрыв оболочек плодного пузыря, послеродовой эндометрит, внематочная беременность | Некоторые возбудители одного или нескольких из этих заболеваний |
| Мужчины и женщины | |
| Новообразования | |
| Дисплазия плоскоклеточного эпителия и рак шейки матки, вульвы, мужского полового члена, анальной области | ? Вирус папилломы человека, ? вирус простого герпеса |
| Гепатоцеллюлярная карцинома | Гепатит В |
| Саркома Калоши | Ретровирус СПИДа (Ркофакторы) |
| Лимфома, но не ходжкинская | |
| Изъязвление гениталий с региональной лимфоаденопатией или без нее | Вирус простого герпеса, бледная спирохета, Н. ducreyi, Cal. granulomatis |
| Острый артрит на фоне урогениталыюй или кишечной инфекции | Хламидии (штаммы LGV) Гонококки, хламидии, шигеллы, кампи-лобактерии |
| Бородавки гениталий, контагиозный моллюск | Вирусы папилломы человека, конта-гиозного моллюска |
| Инвазия эктопаразитов | Sarcoptes scabiei, Phthirius pubis |
| Мононуклеоз (гетерофильноотрицатель-ный) | Цитомегаловирус, ? вирус Эпстайна — Барр |
| Синдром | Возбудитель |
| Новорожденные и дети | |
| Синдром Торше2 | Цитомегаловирус, вирус простого герпеса, бледная спирохета |
| Конъюнктивиты | Хламидии, гонококки |
| Пневмония | Хламидии, уреаплазмы |
| Воспаление полости среднего уха | Хламидии |
| Сепсис, менингит | Стрептококки группы В |
| Нарушение сознания, глухота | Цитомегаловирусы, вирус простого герпеса, бледная спирохета |
| СПИД и болезни, связанные с ним | Ретровирус СПИДа |
1 Еще не всегда любой синдром можно связать с каким-то определенным этиологическим агентом, поэтому эти случаи должны рассматриваться в настоящее время как идиоматические.
2 Английский акроним терминов «токсоплазмоз, краснуха, цитомегаловирусная инфекция, герпес и сифилис». Синдром заключается в сочетании признаков энцефалита, гепатита, дерматита и диссеминированной внутрисосудистой коагуляции.
с последующим изучением мазка, окрашенного по Граму. Уретрит позволяют заподозрить пять или более лейкоцитов в поле зрения (х1000). У больных с симптоматикой уретрита, у которых он не был объективно подтвержден при двукратном обследовании в течение недели, могут быть функциональные изменения, поэтому повторный курс лечения антибиотиками у них оказывается неэффективным.
2. Исключение осложнений или альтернативный диагноз. Эпидидимиты и системные осложнения, например гонококковый артрозодерматозный синдром и синдром Рейтера, могут быть исключены при уточнении анамнеза заболевания и обследовании больного. Бактериальный простатит и цистит исключают путем проведения соответствующих тестов у мужчин, страдающих дизурией, при отсутствии признаков уретрита. Однако пальпация предстательной железы редко бывает информативной у больного с уретритом, если отсутствуют сопутствующие симптомы, такие как неприятные ощущения в области промежности, в надлобковой области или в прямой кишке.
3. Выявление гонококковой и хламидиозной инфекций. Диагноз гонореи подтверждается при обнаружении типичных грамотрицательных диплококков внутри нейтрофилов. Если они не обнаружены, следует предположить негонококковый уретрит. Мазки, в которых определяются только внеклеточные или атипичные грамотрицательные диплококки, сомнительны. В большей части случаев следует попытаться выделить гонококк путем его культивирования для определения чувствительности к антибиотикам (при этом учитывается опыт исследователя). Методы выделения возбудителя трахомы (посев или определение антигена с помощью иммунодиагностики) используют при соответствующих условиях независимо от того, определяются симптомы гонореи или нет, так как сочетанное инфицирование гонококком и палочкой трахомы — обычное явление у мужчин с уретритом. Лечить больного гонореей рекомендуется антибиотиками, эффективными при трахоме, но выявление хламидии у мужчин может облегчить лечение половых партнеров. Подход к диагностике уретрита представлен на рис. 90-1. Лечение больных гонореей и при хламидиальной инфекции обсуждается соответственно в гл. 104 и 150..
Эпидидимит. Острый эпидидимит почти всегда бывает односторонним и должен быть отдифференцирован от перекручивания семенного канатика, опухоли или травмы. Перекручивание, острая хирургическая патология, обычно встречается у подростков и молодых людей и проявляется внезапным появлением боли, подъемом яичка в мошонке и прекращением в нем кровотока, что опре 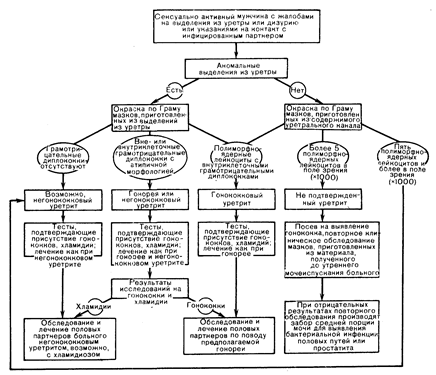
Рис. 90-1. План обследования сексуально активных мужчин с подозрением на уретрит.
деляется при допплеровском исследовании или при сканировании с использованием "Т. У сексуально активных мужчин в возрасте до 35 лет причиной острого эпидидимита обычно служит палочка трахомы, реже гонококк. Обычно он сопровождается явным уретритом или его субклинической формой. Противобактериальные препараты остаются основными при лечении больного. При эпидидимите, обусловленном палочкой трахомы, оптимален доксициклин в дозе 100 мг дважды в сутки в течение 10 дней. При гонококковом эпидидимите этому лечению должен предшествовать однократный прием антибиотика, действующего как на пенициллинчувствительные, так и пенициллинрезистентные штаммы гонококка, например цефтриаксона в дозе 125—250 мг внутримышечно. Постельный режим и фиксация мошонки могут уменьшить интенсивность болей.
Острый эпидидимит у мужчин пожилого возраста или после инструментального исследования мочезых путей обычно обусловлен их инфицированном патогенными агентами, такими как колиформные бактерии или синегнойная палочка. Уретрит обычно отсутствует, но определяется бактериурия. Лечение следует начинать с парентерального введения антибиотиков широкого спектра действия (например, тобрамицин) и продолжать соответствующими антибиотиками после определения чувствительности к ним возбудителя. Алгоритм для диагностики острого энидидимита у сексуально активных мужчин и их лечения представлен на рис. 90-2.
Инфекции нижнего отдела мочевых путей у женщин. Инфекции мочевых путей, шейки матки, наружных половых органов и влагалища сопровождаются раздражением последних, дизурией, диспареунией, изменениями как качества, так и количества выделений из влагалища. Затруднения при диагностике могут быть обусловлены не только неспецифичностью симптомов, но и недостаточным количеством доступных достоверных лабораторных тестов и трудностями в распознавании воспалительного процесса и дифференцировании его от функциональных изменений мочеполовых путей. При оценке симптомов поражения нижнего отдела мочевых путей у женщин необходимо выделять два этапа: 1) установление различий между циститом, уретритом, вагинитом, цервицитом и цервикаль-ной эктопией и 2) исключение болезней верхних отделов мочеполовых путей (например, пиелонефрит, сальпингит).
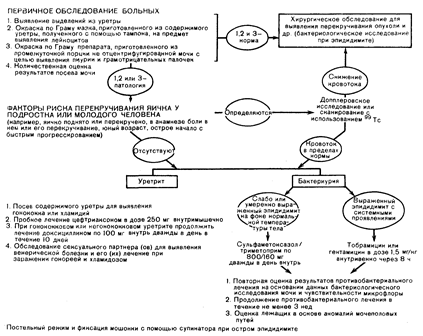
Рис. 90-2. План обследования и ведение больных с односторонними болью и припухлостью яичка.
Цистит и уретрит. Несмотря на то что дизурия чаще встречается при бактериальной инфекции мочевых путей, чем при вагините, она служит обычно признаком последнего у молодых женщин, у которых вагинит достоверно более частое заболевание, чем инфекция мочевых путей. В зависимости от локализации патологического процесса дизурия может быть внутренней, что свидетельствует об инфекции мочевых путей или уретрите, и внешней (при раздражении мочой половых губ), что указывает на вульвовагинит. Почти у 50% обследованных студенток университета в отношении определения частоты и характера дизурии, не сопровождающейся вагинальной инфекцией, был выявлен бактериальный цистит с количеством бактерий 105/мл и более, у 25% их количество было менее чем 105/мл (обычно 102—105/мл). Примерно в 25% случаев налицо была уретральная симптоматика без признаков бактериурии, что часто обозначали как уретральный синдром или синдром частой дизурии. У половины из обследуемых этой группы определялась пиурия, и у большинства была выделена палочка трахомы, тогда как у большинства из тех, у которых пиурия отсутствовала, отсутствовали и признаки инфекции, а их состояние улучшалось при лечении плацебо. В группах населения, в которых риск заболевания гонореей выше, чем среди студентов университета, гонококк также служит частой причиной уретрального синдрома.
Диагностика и лечение. Как можно видеть из рис. 90-3, первый этап при оценке дизурии и ее частоты у сексуально активных женщин заключа 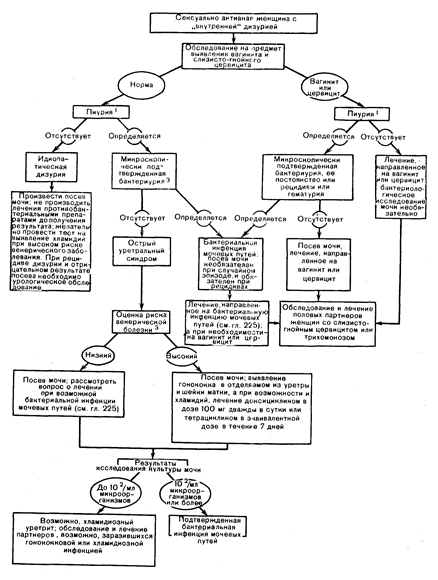
Рис. 90-3. План обследования сексуально активных женщин с «внутренней» дизурией.
1. Пиурия диагностируется, если в одном поле зрения определяется (х400) 20 лейкоцитов и более при исследовании центрифугата промежуточной порции мочи или один и более в нецентрифугированной моче.
2. Микроскопически бактериурия подтверждается, если в одном поле зрения (х400) при исследовании нецентрифугированной средней порции мочи определяется одна бактерия и более.
3. При оценке риска исходят из числа или поведения полового(ых) партнера(ов) недавней замены партнера, семейного положения, венерической болезни в анамнезе и др.
ется в дифференциации цистита или уретрита от вагинита на основании данных анамнеза и обследования. У женщин, у которых отсутствуют признаки вагинита, бактериальную инфекцию мочевых путей следует дифференцировать от уретрального синдрома. Обнаружение того или иного возбудителя, например, кишечной "алочки или сапрофитного стафилококка в концентрации ^10/мл в промежуточной «робе мочи, собранной надлежащим образом от женщины с пиурией, может свидетельствовать о возможной бактериальной инфекции мочевых путей, в то время как пиурия при количестве бактерий менее 10 7мл (так называемая стерильная пиурия) заставляет думать об остром уретральном синдроме, обусловленном хламидиями или гонококком. Гонорею можно исключить, посеяв материал, полученный из шейки матки или уретры. Хламидиоз исключают с помощью посева или специфических иммунологических тестов, позволяющих обнаружить хламидиальный антиген в выделяемом уретры или шейки матки. Лечение тетрациклином (например, солянокислый тетрациклин по 500 мг 4 раза в сутки в течение 7 дней) сопровождается ослаблением симптоматики у женщин со стерильной пиурией и дизурией, но не у женщин, у которых отсутствует пиурия или не выделены возбудители инфекции. Необходимо обследовать и при необходимости пролечить и половых партнеров этих женщин.
Вагинит. У женщин, по личной инициативе посещающих венерологические клиники, вагинит определяется чаще всего. В большинстве случаев причиной вульвовагинальной симптоматики бывает бактериальный вагинит, затем кандидоз и реже всего трихомоноз.
Для бактериального вагинита, не сопровождающегося инфекцией мочевых путей, типичен один из следующих признаков или несколько: увеличение объема выделений, их желтая окраска, обусловленная увеличением числа сегментоядерных лейкоцитов, зуд, раздражение или чувство жжения в области вульвы, диспареуния и зловоние. При трихомонадной инфекции появляются обильные желтого цвета гнойные гомогенные выделения, часто зловонные, иногда пенистые, вероятно, из-за продуцирования бактериями газа. Эпителий влагалища воспален, на шейке матки могут появиться петехии («клубничная шейка»). Напротив, при кандидозе обычно преобладает зуд в области вульвы, часто с признаками ее воспаления и вагинита, обычно без отчетливого запаха. Выделения часто скудные, обычно белые, творожистого вида или напоминают бляшки при молочнице. Бактериальный вагинит ранее был известен под названием неспецифического, что неправильно, так как заболевание вызывают некоторые виды микроорганизмов и оно протекает без воспалительной реакции. При нем влагалищные выделения приобретают неприятный запах, увеличивается их количество, они гомогенны, отличаются белым или серым цветом, небольшой вязкостью и равномерным слоем покрывают стенки влагалища. При обследовании с помощью зеркала очень важно выяснить, продуцируются они во влагалище или в шейке матки и действительно ли они патологические. В ряде случаев увеличение количества выделений или другая симптоматика со стороны влагалища не связаны с объективными признаками вагинита или цервицита. Несмотря на то что результаты психологического тестирования при этом в большинстве случаев могут быть в пределах нормы, необходимо определить возможные причины функциональных изменений. Диагностика трех основных типов инфекции влагалища и лечение больных представлены в табл. 90-3.
Трихомонадный вагинит (см. также гл. 161). Половой путь передачи четко установлен. При рутинном лабораторном исследовании было выявлено, что у многих женщин и у большинства мужчин инфекция протекает бессимптомно. Однако их, как и лиц с симптоматикой заболевания, рекомендуется лечить с целью уменьшения резервуара инфекции и риска ее передачи инфекции и предупреждения дальнейшего развития симптоматики.
Диагностика и лечение. У женщин при типичной симптоматике и признаках трихомоноза диагноз обычно может быть подтвержден при обнаружении подвижных трихомонад и полиморфно-ядерных лейкоцитов в препарате содержимого влагалища, смешанного с солевым раствором, исследуемого под микроскопом с сухой системой при малом или большом (х400) увеличении. В этом случае при исследовании влажных препаратов 80% микроорганизмов оказываются чувствительными. Однако у женщин, у которых заболевание протекает бессимптомно, для выявления трихомонад часто требуется посев выделе
Таблица 90-3. Особенности диагностики вагинитов и лечение при них
| Клиническое состояние | ||||
| Норма | Дрожжевой вагинит | Трихомонадный вагинит | Вагинит, связанный с Gardnerella | |
| Этиология | Не инфицирован | Candida albicans и другие дрожжи | Трихомонады | Возможная связь с трихо-монадами и различными анаэробными бактериями |
| Выделения | ||||
| Количество | Варьирует; обычно скудное | От скудного до умеренного | Обильные | От умеренного до обильного |
| Цвет | Прозрачные или белые | Белые | Желтые, зеленые, коричневые | Прозрачные или белые |
| Консистенция | Негомогенные, хлопьевидные | Глыбчатые, слипшиеся бляшки | Гомогенные с небольшой вязкостью, иногда пенистые | Гомогенные с небольшой вязкостью, равномерно покрывают стенки влагалища, иногда пенистые |
| Сопутствующие признаки воспаления | Отсутствуют | Эритема слизистой оболочки влагалища и его преддверия, часто дерматит в области вульвы | Эритема слизистой оболочки влагалища и его преддверия; иногда пе-техии на шейке матки, дерматит в области вульвы | Отсутствуют |
| рН выделений2 | 4,5 и более | 4,5 и более | 5,0 и менее | Менее 4,5 |
| Запах азотистых веществ («рыбный») при обработке 10% раствором гидроокиси калия3 | Отсутствует | Отсутствует | Определяется | Определяется |
| Микроскопия влажного препарата | Нормальные эпителиальные клетки | Лейкоциты, эпителиальные клетки, грибы или псевдомицелии в 50— 80% случаев | Лейкоциты, подвижные трихомонады — 80— 90% больных, у которых определяется симптоматика | Ключевые клетки, немногочисленные лейкоциты |
| Окраска по Граму | Преобладают лактобациллы | Элементы грибов | Трихомонады | Только лактобактерии, которые могут быть замещены обильной флорой, состоящей из трихомо-над и анаэробных бактерий |
| Обычное лечение | Не проводится | Миконазол или клотрима-зол внутривлагалищно по 50—100 мг ежедневно в течение 7 дней Нистатин по 100 000 ЕД внутривлагалищно дважды в день в течение 7—14 дней | Метронидазол в дозе 2,0 г внутрь (однократно) Метронидазол по 250 мг внутрь трижды в день в течение 10 дней | Метронидазол по 500 мг внутрь дважды в день в течение 7 дней |
| Обычное лечение половых партнеров | Не проводится | Не проводится; местное лечение при кандидоз-ном дерматите мужского полового члена | Обследование на предмет выявления заболевания; лечение метронидазолом | Обследование на предмет выявления заболевания, при его отсутствии лечение не проводится |
Определяется при исследовании на ватном тампоне.
2 Не определяют, если присутствует кровь.
3 Для обнаружения элементов грибов выделения до их микроскопии обрабатывают кипячением в 10% растворе гидроокиси калия, для определения других признаков их смешивают (1:1) с изотоническим раствором хлорида натрия. Окраска по Граму также позволяет легко выявить грибы и псевдомицелий и лишь с ее помощью можно отличить лактобактерии от других бактерий, но этот метод менее чувствителен, чем препараты с изотоническим раствором, для выявления трихомонад. ний. Диагностировать трихомонадную инфекцию у мужчин труднее. Для этого требуется посев осадка утренней (первой) порции мочи или отделяемого уретры, полученного с помощью соскоба до мочеиспускания. При заболевании, сопровождающемся симптоматикой, рН влагалищного отделяемого обычно составляет 5 или более. Как и при бактериальном вагините, при добавлении к влагалищным выделениям 10% раствора гидроокиси калия появляется запах рыбы вследствие образования различных аминов в процессе метаболизма бактерий.
При трихомонозе эффективны лишь нитроимидазолы. Результаты некоторых исследований свидетельствуют о том, что однократный прием 2 г метроимидазола по крайней мере в 90% случаев настолько же эффективен, что и более продолжительное лечение. Не установлено существенной разницы в результатах лечения другими производными нитроимидазола, такими как тинидазол и орнидазол, с более продолжительным, чем у метронидазола, периодом полураспада. Для снижения риска рсинфекции и устранения источников инфекции целесообразно проводить лечение половых партнеров по обычной схеме. Однако использовать нитроимидазол следует с осторожностью. Не рекомендуется назначать метронидазол женщинам в I триместре беременности и употреблять алкоголь в течение 24 ч после приема препарата, поскольку он вызывает дисульфирамподобный эффект. Метронидазол обладает также мутагенными свойствами, и его большие дозы могут быть причиной различного типа опухолей у грызунов. Партнеры больного (как и при других инфекциях, передаваемых половым путем) должны быть обследованы, но не подвергаться лечению без предварительного обследования.
Бактериальный вагинит. Выделения из влагалища, не связанные с заражением трихомонадами, дрожжеподобными грибами или инфицированном шейки матки, обычно бывают обусловлены бактериальным вагинитом. В смывах из влагалища, полученных от больной женщины, определялось увеличенное количество Gerdnerella vaginalis (ранее их называли Haemophilus vaginalis), мико- и уреаплазм и некоторых анаэробных бактерий. Два родственных вида изогнутых подвижных грамотрицательных анаэробных микроорганизмов (Mobi-luncus curtisii, Mobiiuneus mnlieris) также тесно связаны с этим синдромом. Увеличивается содержание и других анаэробных бактерий, в частности, бычий бактероид, В. capillosis, пептококки и Eabacterium, вероятно, играющих роль в патогенезе бактериального вагинита. Однако любой из этих микроорганизмов может быть обнаружен во влагалище женщины, симптоматика вагинита у которой отсутствует. Так, например, почти у 50% здоровых женщин из влагалища были выделены G. vaginalis. Лечение метронидазолом мужчин, половых партнеров женщин, больных бактериальным вагинитом, не предупреждает у последних рецидива инфекции.
Диагностика и лечение. При симптоматике болезни или появлении аномальных выделений из влагалища диагноз бактериального вагинита может быть установлен, если: 1) будет исключен грибковый и трихомонадный вагинит и слизисто-гнойный цервицит; 2) обнаружены ключевые клетки во влажном препарате влагалищных выделений, смешанных в соотношении 1:1 с нормальным физиологическим раствором, представляющие собой эпителиальные клетки влагалища, покрытые коккоподобными бактериями, что придает поверхности клетки зернистый вид и неясность очертаний (рис. 90-4); 3) определяется характерный рыбный запах после смешивания влагалищных выделений с 10% раствором гидроокиси калия, обусловленный увеличением количества в них летучих биогенных диаминов (путресцин, кадаверин) в процессе метаболизма анаэробных бактерий; 4) рН выделений из влагалища превышает 4,5, что может быть частично обусловлено присутствием аминов; 5) лактобактерии в окрашенных по Граму мазках почти или полностью замещаются профузно растущей бактериальной флорой, состоящей из трихомонад и анаэробных бактерий. Наиболее эффективен при бактериальном вагините метронидазол по 500 мг дважды в день в течение 7 дней, возможно, из-за высокой чувствительности к нему анаэробных бактерий. Ампициллин в дозе по 500 мг 4 раза в день в течение 7 дней был эффективным в 40—50% случаев, он служит наиболее адекватной альтернативой метронидазолу. Влагалищные кремы, содержащие сульфонамиды, обычно неэффективны, вероятно, из-за неактивности сульфонамидов в отношении G. vaginalis и многих влагалищных анаэробов. Лечение тетрациклином также обычно неэффективно. Не рекомендуется лечить мужчин, партнеров больных женщин, поскольку лечение не влияет на частоту рецидивов.
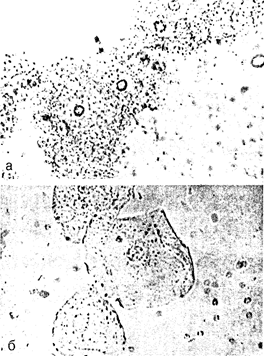
Рис. 90-4. «Ключевые клетки» влагалищного эпителия.
(а). Видны зернистость, обусловленная адгезией G. vaginalis, и клетки с нечеткими контурами. X 400. Интактные клетки влагалищного эпителия (б) отличаются четкими контурами, зернистость отсутствует.
Грибковый вульвовагинит. На долю Candida albicans приходится около 80% из всех дрожжеподобных гэибов, выделенных из влагалища, а на долю Torulopsis glabrata и других видов Candida—оставшиеся 20%. Явный вульвовагинит чаще встречается у женщин, инфицированных С. albicans, нежели Т. glabrata или другими видами возбудителей. Большая часть случаев грибкового вульвовагинита, вероятно, обусловлена ростом дрожжеподобных грибов, исходно обитающих во влагалище, или распространением микроорганизмов из анальной области. В некоторых случаях грибковый вульвовагинит может рецидивировать после полового контакта с инфицированным партнером.
Диагностика и лечение. Вагинит, вызванный дрожжеподобными грибами, диагностируют по элементам грибов, определяемых под микроскопом в препарате влагалищных выделений, смешанных с изотоническим раствором хлорида натрия или 10% раствором гидроокиси калия или окрашенных по Граму. Выявление псевдогиф подтверждает диагноз вагинита, обусловленного С. albicans. Микроскопическое исследование менее информативно, нежели посев, но недостаток последнего заключается в том, что с его помощью выявляют бессимптомное носительство у женщин, лечение которым не требуется. Обычно рН влагалищных выделений не превышает 4,5, а их запах не изменен. Вульвиты часто сопутствуют вагинитам и могут обусловить развитие поверхностцых эрозий, которые следует отличать от генитального герпеса. В большинстве случаев лечение при грибковой инфекции влагалища показано только при определенной симптоматике. Обычно оно заключается во введении во влагалище миконазола или клотримазола по 100 мг однократно в день в течение 7 дней. Менее эффективно введение во влагалище нистатина. Одновременный его прием с целью ликвидации видов Candida, обитающих в толстом кишечнике, не снижает риск рецидива вагинита, обусловленного дрожжеподобными грибами. Лечение половых партнеров обычно не рекомендуется, хотя этот вопрос недостаточно изучен.
Слизисто-гнойный цервицит. Слизисто-гнойный цервицит представляет собой воспалительный процесс в цилиндрическом эпителии и субэпителиальные повреждения слизистой оболочки шейки матки и любого прилегающего участка цилиндрического эпителия, эктопически локализующегося на наружной части шейки матки. Слизисто-гнойный цервицит можно считать «молчаливым партнером» уретрита у партнера, вызываемого теми же возбудителями, но более трудно распознаваемого. Из всех болезней, передаваемых половым путем, слизисто-гнойный цервицит наиболее распространен и может привести к воспалительным заболеваниям тазовых органов, а у беременных — к акушерской патологии. Совершенствование методов выявления этого заболевания и лечения больных может весьма повысить результативность борьбы с ним. Слизисто-гнойный цервицит обычно вызывает палочка трахомы, иногда гонококк. Почти в 1/3 случаев заболевание не связано с этими возбудителями, а вызвано уреаплазмами, но эти данные требуют подтверждения. По клиническим проявлениям оно обычно отличается от цервицита, вызванного первичным или повторным заражением вирусом простого герпеса, когда повреждается многослойный плоский эпителий наружного отдела шейки матки и цилиндрический эпителий, а также от вагинитов, вызываемых С. albicans или трихомонадами.
Диагностика и лечение. Диагностика основана на выявлении слизисто-гнойных выделений из канала шейки матки (аналогично патологическим выделениям из уретры у мужчин) или увеличения числа сегментоядерных лейкоцитов в препаратах-мазках, выделений без видимой слизи, окрашенных по Граму или по Папаниколау (аналогичным образом определяют уретрит у мужчин при отсутствии у них явных выделений из уретры). Эктопия шейки матки (см. далее), при которой она становится отечной и кровоточит при прикосновении тампона, также относится к типичному признаку слизисто-гнойного цервицита, вызванного хламидиями. В биоптате при этом можно видеть инфильтрацию стромы и эпителия преимущественно лимфоцитами, плазмоцитами и гистиоцитами с характерными лимфоидными зародышевыми центрами (фолликулярный цервицит).
Простой метод выявления слизисто-гнойных выделений из шейки матки заключается в определении их цвета на белом тампоне, введенном в эндоцервикальный канал. Желтый цвет выделений указывает на гнойную слизь. После получения результатов этого «тампонного теста» из шеечной слизи готовят тонкий мазок на стекле для окраски по Граму. В препарате следует идентифицировать зону, которая содержит тяжи слизи без плоского эпителия влагалища или бактерий. Сегментоядерные клетки, в количестве 10 и более в поле зрения (х1000), в этих зонах позволяют заподозрить цервицит. Результаты исследований, проведенных в венерологических и гинекологических клиниках, свидетельствуют о том, что частота случаев инфицирования возбудителем трахомы составляет приблизительно 50% среди женщин с диагностированным слизисто-гнойным цервицитом и 10% среди женщин, у которых цервицит не был диагностирован. Характерные воспалительные клетки в мазках из содержимого эндоцервикального канала, окрашенных по Папаниколау, все чаще служат для цитопатологов основанием предполагать хламидиозную инфекцию и проводить специальное лабораторное исследование.
При слизисто-гнойном цервиците требуется лечение противобактериальными средствами. Необходимо установить этиологический диагноз, чтобы провести лечение полового партнера, однако к нему следует приступать сразу же при выявлении синдрома, назначив наиболее подходящий антибиотик и не ожидая результатов лабораторных тестов. Гонококковый цервицит диагностируют с помощью окраски мазков по Граму и посева шеечных выделений. Если материал из шейки матки собран должным образом и освобожден от влагалищных выделений, результативность выявления внутриклеточных грамотрицательных диплококков при этом методе окраски (по сравнению с посевом) составляет примерно 50%. Вместе с тем его специфичность достигает почти 100%, и внутриклеточные грамотрицательные диплококки указывают на гонококковую инфекцию даже при отрицательном результате посева. При единичном посеве содержимого шейки матки рост гонококков выявляют в 80—90% случаев.
Хламидиозная инфекция шейки матки может быть подтверждена результатами посева или выявлением антигена. Результативность бактериологического метода (при обычном единичном посеве) оценивается в 80% и более. По чувствительности метод определения антигена сравним с методом выделения микроорганизмов в культуре клеток. Определение антигена с помощью прямой иммунофлюоресценции в руках опытного специалиста представляет собой специфический тест, тогда как метод его определения с использованием ферментов менее специфичен. Лечение можно начать до получения результатов лабораторных анализов по обычной схеме, т. е. однократный прием препарата, эффективного при гонорее, в сочетании с тетрациклином гидрохлорида по 500 мг 4 раза в день или с доксицилином по 100 мг дважды в день в течение 1 нед. Беременным показан эритромицин в виде основания или соли стеариновой кислоты в дозе 500 мг 4 раза в день в течение 7—14 дней, который может заменить тетрациклин и до-ксицилин. Мужчину, полового партнера женщины, страдающей негонококковым цервицитом, следует обследовать на предмет выявления уретрита или другой венерической болезни, и он должен получить лечение по поводу любой инфекции, обнаруженной у женщин. При невозможности получить культуру хламидий его необходимо лечить препаратами, эффективными при предполагаемой хламидиозной инфекции, независимо от того, установлен у него уретрит или нет.
Эктопия шейки матки. Цервицит следует дифференцировать от эктопии шейки, которую часто неверно обозначают как «эрозия шейки». Эктопия представляет собой локализованный в нетипичном, визуально доступном участке однослойный цилиндрический эпителий шейки, отличающийся от окружающих участков 20-слойного влагалищного эпителия более интенсивным красным оттенком. При эктопии в шеечном канале может находиться прозрачная или мутноватая слизь, но без примеси гноя. Кольпоскопия позволяет увидеть интактный, неизъязвленный, эпителий. Эктопия как норма встречается в период ранней юности и постепенно исчезает но мере того, как метаплазия плоскоклеточного эпителия замещает эктопический цилиндрический эпителий. Использование пероральных контрацептивов или беременность благоприятствует персистированию эктопии или ее рецидиву. Проведение каутеризации для устранения эктопии представляется спорным. Эктопия может обусловить более большую восприимчивость шейки к заражению гонококком или хламидиям и за счет экспозиции с ними обширной поверхности чувствительного цилиндрического эпителия. При присоединении слизисто-гнойного цервицита зона эктопии может быть отечной и хрупкой, кровоточивой при осторожном прикосновении тампона. Кроме того, отек шейки матки может сопровождаться выворотом ее слизистой оболочки и расширением эктопированного участка.
Дата добавления: 2015-03-17; просмотров: 1634;
