Клинические симптомы первичных и вторичных ранних осложнений переломов.
Переломы костей бывают
· осложненными;
· неосложненными.
Различают первичные и вторичные осложнения, вторичные в свою очередь делятся на ранние и поздние.
К первичным осложнениям относят:
· смещение костных фрагментов,
· повреждение магистральных сосудов и периферических нервов,
· первичное микробное загрязнение раны.
К вторичным ранним осложнениям относятся:
· смещение костных фрагментов,
· вторично-открытый перелом,
· повреждение магистральных сосудов и периферических нервов,
· вторичное микробное загрязнение раны.
К вторично поздним осложнениям относят:
· неправильно сросшийся перелом,
· замедленное сращение,
· ложный сустав,
· травматический остеомиелит,
· мышечные атрофии,
· тугоподвижность суставов,
· контрактура Фолькмана,
· синдром Зудека (острая трофоневротическая костная атрофия).
При переломах возможно развитие и общих осложнений в момент получения травмы или через небольшой промежуток от момента повреждения. К ним относятся:
· травматический шок,
· кровотечения,
· жировая эмболия (при переломах длинных трубчатых костей).
Особое значение имеют симптомы повреждения магистральных артерий при закрытых переломах. Разрыв артерии с образованием гематомы, напряженной или пульсирующей, когда диагноз повреждения артерии ясен, встречается редко. Чаще в момент первичного смещения (при травме) в результате перерастяжения артерии рвется ее интима и возникает тромбоз на участке повреждения. Наиболее опасны в отношении повреждения артерий вывихи в коленном суставе, передний вывих бедра (головка сзади придавливает бедренную артерию), низкие переломы бедренной кости и высокие переломы большеберцовой кости, вывихи в плечевом и локтевом суставах. Вероятность нарушения магистрального артериального кровотока при закрытых переломах и вывихах значительно повышается у лиц пожилого и старческого возраста, у которых при первичном смещении отломков вследствие перегибания кальцинированной артерии ломается атеросклеротическая бляшка. Она закрывает просвет артерии — присоединяется тромбоз.
Ранними симптомами артериальной непроходимости являются:
· боли в дистальном отделе конечности, усиливающиеся при укладывании ее на шину для вытяжения;
· похолодание стопы или кисти, явно заметное при сравнении с температурой неповрежденной конечности;
· отсутствие пульса на артериях дистальнее места перелома или вывиха (сравнивают со здоровой конечностью);
· бледность кожи и западение подкожных вен.
При обнаружении этих симптомов необходима срочная помощь сосудистого хирурга, иначе ишемия может стать необратимой. Тогда появляются поздние признаки ее:
· отсутствие активных движений в суставах стопы и кисти,
· контрактура мышц,
· нарушение чувствительности дистальных отделов.
1-я (легкая) степень — ишемия небольшого сегмента конечности (голень, плечо, предплечье) в течении 3-4 часов. Непосредственной угрозы жизни нет, ишемический токсикоз не развивается.
2-я (средней тяжести) степень — ишемия одной — двух конечностей в течение 4 ч. Ишемический токсикоз развивается, имеется угроза острой почечной недостаточности, излечение без оказания специализированной медицинской помощи невозможно.
3-я (тяжелая) степень — ишемия одной или двух конечностей в течение 7 — 8 ч. У пострадавшего наблюдаются выраженный ишемический токсикоз, угрожающие расстройства гемодинамики. Острая почечная недостаточность развивается у всех пострадавших, которые нуждаются в проведении интенсивной терапии и активной детоксикации в условиях специализированного стационара.
4-я (крайне тяжелая) степень — ишемия обеих нижних конечностей свыше 8 ч. Смерть, как правило, наступает на фоне грубых нарушений гемодинамики, острая почечная недостаточность просто не успевает развиться. Пострадавшие нуждаются в проведении реанимационных мероприятий, направленных на восстановление гемодинамики, что часто не приводит к желаемому эффекту.
Повреждения периферических нервов могут быть закрытыми и открытыми. Закрытые повреждения возникают вследствие удара тупым предметом, сдавления мягких тканей, повреждения отломками костей, опухолью и т.д. Полный перерыв нерва в таких случаях наблюдается редко, поэтому исход обычно благоприятный. Вывих полулунной кости, перелом лучевой кости в типичном месте нередко приводят к компрессионным повреждениям срединного нерва в области карпального канала, перелом крючковидной кости может обусловить перерыв двигательной ветви локтевого нерва. Открытые повреждения в мирное время чаще всего являются следствием ранений осколками стекла, ножом, листовым железом, циркулярной пилой и т.п. Наступающие изменения проявляются в зависимости от характера и длительности воздействия травмирующего агента различными синдромами расстройств функции. Выпадение чувствительности практически всегда наблюдается при повреждении периферического нерва. Распространенность расстройств не всегда соответствует анатомической зоне иннервации. Существуют автономные зоны иннервации, в которых отмечается выпадение всех видов кожной чувствительности, т.е. анестезия. Затем следует зона смешанной иннервации, в которой при повреждении одного из нервов участки гипестезии перемежаются с участками гиперпатии. В дополнительной зоне, где иннервация осуществляется соседними нервами и лишь в небольшой степени поврежденным нервом, определить нарушение чувствительности не представляется возможным. Величина этих зон крайне вариабельна ввиду индивидуальных особенностей их распределения. Как правило, появляющаяся сразу после травмы нерва разлитая зона анестезии через 3-4 нед сменяется гипестезией. И все же процесс замещения имеет свои пределы; если целость поврежденного нерва не будет восстановлена, то выпадение чувствительности сохраняется. Выпадение двигательной функции проявляется в форме вялого паралича мышечных групп, иннервируемых ветвями, отходящими от ствола ниже уровня повреждения нерва. Это важный диагностический признак, дающий возможность определить зону повреждения нерва.
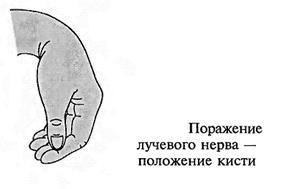
Повреждения лучевого нерва. Повреждения нерва в подмышечной области и на уровне плеча вызывают характерное положение — падающая или свисающая кисть. Это положение обусловлено параличом разгибателей предплечья и кисти: проксимальных фаланг пальцев, мышцы, отводящей большой палец; кроме того, ослабляются супинация предплечья и сгибание вследствие выпадения активных сокращений плечелучевой мышцы.
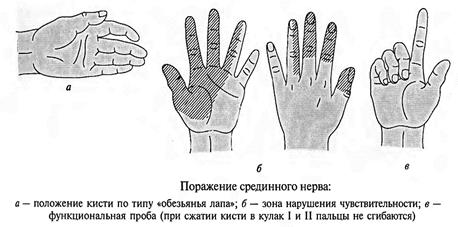
Повреждения срединного нерва.Основным клиническим признаком повреждения срединного нерва в области кисти является выраженное нарушение ее чувствительной функции — стереогноза. В ранние сроки после повреждения нерва проявляются вазомоторные, секреторные и трофические расстройства; кожные складки сглаживаются, кожа становится гладкой, сухой, цианотичной, блестящей, шелушащейся и легкоранимой. На ногтях появляется поперечная исчерченность, они становятся сухими, рост их замедляется, характерен симптом Давыденкова — обсосанность I, II, III пальцев; атрофируется подкожная клетчатка и ногти плотно прилегают к коже.
Повреждение локтевого нерва. Ведущий клинический симптом повреждения локтевого нерва — двигательные нарушения. Ответвления от ствола локтевого нерва начинаются только на уровне предплечья, в связи с этим клинический синдром его полного поражения на уровне плеча до верхней трети предплечья не меняется. Определяется ослабление ладонного сгибания кисти, невозможно активное сгибание IV и V, частично III пальцев, невозможно сведение и разведение пальцев, особенно IV и V, отсутствует приведение большого пальца по динамометру. Выявляется значительная потеря мышечной силы в пальцах кисти (в 10—12 раз меньше, чем в пальцах здоровой кисти).

Повреждения седалищного нерва. Высокие повреждения нерва приводят к нарушению функции сгибания голени в коленном суставе вследствие паралича двуглавой, полусухожильной и полуперепончатой мышцы. Нередко травма нерва сопровождается жестокой каузалгией. В симптомокомплекс входят также паралич стопы и пальцев, утрата рефлекса пяточного сухожилия (ахиллов рефлекс), выпадение чувствительности по задней поверхности бедра, всей голени, за исключением ее медиальной поверхности и стоп, т. е. симптомы повреждения ветвей седалищного нерва — большеберцового и малоберцового нервов.
Повреждения большеберцового нерва. Нерв смешанный, является ветвью седалищного нерва. Иннервирует сгибатели стопы (камбаловидную и икроножную мышцы), сгибатели пальцев стопы, а также заднюю большеберцовую мышцу, осуществляющую поворот стопы кнутри. Задняя поверхность голени, подошвенная поверхность, наружный край стопы и тыльная поверхность дистальных фаланг пальцев обеспечиваются чувствительной иннервацией. При повреждении нерва выпадает ахиллов рефлекс. Чувствительные нарушения распространяются в границах задней поверхности голени, подошвы и наружного края стопы, тыльной поверхности пальцев в области дистальных фаланг. Являясь в функциональном отношении антагонистом малоберцового нерва, вызывает типичную нейрогенную деформацию: стопа в положении разгибания, выраженная атрофия задней группы мышц голени и подошвы, запавшие межплюсневые промежутки, углубленный свод, согнутое положение пальцев и выступающая пятка. Во время ходьбы пострадавший опирается в основном на пятку, что выраженно затрудняет походку, не меньше чем при повреждении малоберцового нерва.
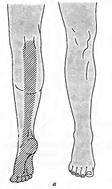
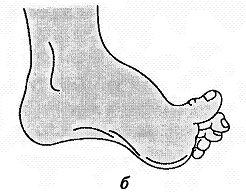

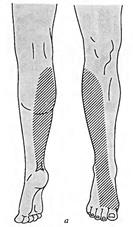
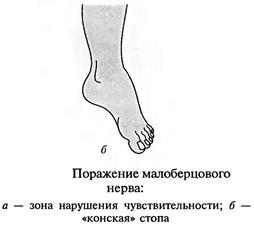
Повреждения малоберцового нерва. Повреждение малоберцового нерва приводит к параличу разгибателей стопы и пальцев, а также малоберцовых мышц, обеспечивающих поворот стопы кнаружи. Чувствительные нарушения распространяются по наружной поверхности голени и тыльной поверхности стопы. Вследствие паралича соответствующих групп мышц стопа свисает, повернута кнутри, пальцы согнуты. Характерна походка больного при травме нерва — петушиная, или перонеальная: больной высоко поднимает ногу и опускает затем ее на носок, на устойчивый наружный край стопы, и только тогда опирается на подошву. Ахиллов рефлекс, обеспечивающийся большеберцовым нервом, сохраняется, боли и трофические расстройства обычно не выражены.
Дата добавления: 2014-12-17; просмотров: 1615;
