Искусственная гипотермия
Искусственная гипотермия — это метод, используемый в современной медицине для защиты организма или отдельных органов и тканей от гипоксии.
Противогипоксический эффект гипотермии обусловлен снижением метаболических процессов и уменьшением потребностей клеточных структур в кислороде.
Влияние холодной воды на организм человека впервые было изучено Дж Карри в 1798 г. Для выяснения причин смерти моряков, потерпевших кораблекрушение в зимний период, он погружал добровольцев в воду температуры 9—10°С и изучал эффекты искусственной гипотермии. В результате экспериментов Д. Карри установил, что наряду со снижением температуры урежаются и сердечные сокращения. Он выявил также важный феномен дальнейшего снижения температуры тела обследуемых после прекращения охлаждения [Cooper К, Sellik В., 1960]. Заслугой Дж. Карри является и предложенный им метод лечения гипертермии погружением больного в воду температуры 7 °С.
Исследования по гипотермии были продолжены только через 50 лет - в середине XIX столетия, когда Клод Бернар в экспериментах на морских свинках доказал обратимость глубокого охлаждения (18—20 °С) с последующим согреванием. В 1863 Г.А.П. Вальтер предсказал возможность применения гипотермии в хирургии. Большой вклад в этом направлении сделал J.Voit (1878), который установил, что при дрожи во время охлаждения потребление кислорода увеличивается. Это было подтверждено исследованиями A. Krogh (1916), устранившего дрожь с помощью кураре и отметившего снижение потребления кислорода в процессе охлаждения [Martin С., 1930]. В 1905 г. S. Simpson и P. Herring предложили термин «искусственная гибернация» и показали, что снижение температуры до 28 °С и ниже дает наркотизирующий эффект («холодовой наркоз»).
Попытка излечить рак с помощью длительного (5—8 дней) охлаждения (29—32 °С) больных под наркозом была сделана Т. Fay и G. Henry в 1938 г. Несмотря на неудачу, авторы получили ценные данные о длительном поддержании жизнедеятельности организма в условиях гипотермии (28—30 °С) и наркоза (последний предупреждал возникновение дрожи и спазма сосудов во время охлаждения). Положительное влияние гипотермии на течение геморрагического шока у собак отмечен в 1947 г. Е. Delorme.
В 1950 г. W. Bigelow и соавт. доказали возможность прекращения кровообращения на 10—15 мин при температуре 26—28 °С. Спустя 2 года F. Lewis и М Taufic выполнили первую в мире операцию на сердце под умеренной гипотермией, произведя ушивание дефекта межпредсердной перегородки под контролем зрения.
В последующие годы под гипотермией были выполнены операции по поводу клапанного стеноза легочной артерии [Swan H. et al., 1954], аорты [Clowes G., Neville W., 1955] и ряда других врожденных и приобретенных пороков сердца.
Существенный вклад в развитие и распространение метода гипотермии внесли отечественные хирурги А.Н. Бакулев, В.И. Бураковский, А.А. Вишневский, Б.А. Королев, П.А. Куприянов, Е.Н. Мешалкин, Б.В. Петровский, Ф Г. Углов и др. Серии оригинальных исследований, отраженных в докторских диссертациях и монографиях, были проведены анестезиологами Т.М Дарбиняном (1964), О.Д. Колюцкой (1964), Г.А. Рябовым (1966) и др.
До 60-х годов умеренная искусственная гипотермия была методом выбора при операциях на сердце, но затем она начала быстро утрачивать свои позиции, уступив место методу искусственного кровообращения (ИК). Попытки возрождения метода путем разработки специальной аппаратуры для упрощения процесса охлаждения (аппарат «Холод 2Ф» для краниоцеребральной гипотермии) позволили продлить активную жизнь метода в кардиохирургии еще на несколько лет [Зольников С. М. и др., 1967]. С 70-х годов искусственная гипотермия с помощью различных вариантов наружного охлаждения применялась лишь при коррекции простых врожденных пороков сердца в небольшом числе лечебных учреждений. Шире метод использовали нейрохирурги при резекции больших внутричерепных аневризм, в хирургии магистральных сосудов шеи и брюшной аорты, а также с терапевтической целью.
По-видимому, возможности искусственной гипотермии остались бы на указанном уровне на многие годы, если бы не приоритетные работы (1977-1982) НИИ патологии кровообращения МЗ РСФСР под руководством Е.Н. Мешалкина, радикально изменившие представления о безопасных сроках выключения сердца из кровообращения при умеренной гипотермии. Разработанный метод гипотермической защиты, основанный на сочетанием эффекте действия холода (28-30 °С) и фармакологических средств, снижающих потребности организма в кислороде (до 25% и менее от исходного уровня), позволяет удлинить безопасный период выключения сердца до 35—40, а в ряде случаев и до 60 мин три температуре 25—26 С), г с на сроки, в 3-4 раза превышающие таковые по данным литературы.
Не касаясь вопроса о целесообразности проведения операций на сердце в условиях искусственной гипотермии при наличии метода ИК отметим, что с позиций патофизиологии и анестезиологии разработанный метод имеет первостепенное научное значение и, безусловно относится к разряду существенных достижений при разрешении проблемы умеренной искусственной гипотермии.
Начиная с 70 х годов у детей до 2 лет и массой тела до 10 кг стали применять глубокую гипотермию, используя комбинированный метод—наружное и экстракорпоральное охлаждение с помощью аппарата ИК (АИК) последний отключали при температуре 15—20 °С [Barrat Boyes В et al 1971 f kroth R et al, 1989].
Непременным условием проведения гипотермии любым способом является тщательная предварительная подготовка больного к анестезии и операции. Она включает комплексную премедикацию накануне и в день операции выбор метода вводной анестезии, минимально влияющего на гемодинамику интубацию трахеи термопластическими трубками катетеризацию центральных и периферических вен и лучевой артерии для мониторного контроля введение температурных датчиков в пищевод (носоглотку) и прямую кишку катетеризацию мочевого пузыря.
Все указанные процедуры следует выполнять тщательно обращая особое внимание на надежность фиксации и крепления в расчете на перемещения больного с операционного стола.
Вторым важным положением является адекватная защита больного от действия холода. Анестезиолог должен обеспечить эффективную периферическую вазодилатацию в процессе охлаждения, что будет способствовать снижению температуры, и предупредить дрожь, которая будет усиливать теплопродукцию и увеличивать потребление кислорода. Всем этим требованиям отвечают такие современные методы общей анестезии как различные варианты атаралгезии, нейролептаналгезии и др с использованием в достаточных дозах миорелаксантов (пипекуроний, панкуроний, атракурий, векуроний и др.), а при необходимости — вазодилататоров (натрия нитропруссид, арфонад, гигроний и др.) Ряд авторов рекомендуют для этих целей использовать глубокий уровень общей анестезии [Верещагин И.П., 1981]. Однако большинство анестезиологов предпочитают применять закись азота, фторотан или их комбинацию в концентрациях, обеспечивающих поверхностный уровень общей анестезии.
Охлаждение поверхности тела.Погружение тела в ванну с холодной водой (6—12 °С) Несмотря на громоздкость связанную с перекладыванием больного с операционного стола в ванну методика достаточно эффективна из-за большой площади соприкосновения тела с холодной водой. Кроме того, охлаждение в ванной позволяет проводить легкий массаж тела и конечностей для предупреждения застоя крови и улучшения венозного возврата. По мнению В.Sellick (1960) температура воды в ванне первоначально должна быть в пределах 17—20°С. После укладывания больного в ванну особое внимание следует обратить на пальцы рук и ног которые во избежание переохлаждения должны находиться выше уровня воды (рис. 17.1) Затем добавляя лед, снижают температуру воды и поддерживают ее в пределах 10°(у взрослых и 12 °С у детей).
Обычно температура в пищеводе через 5—15 мин начинает снижаться и через 25—55 мин достигает 32°С. В периоде охлаждения могут наблюдаться вазоконстрикция гипертензия брадикардия расширение зрачков. У ряда больных появляется «гусиная кожа», требующая дополнительного введения миорелаксантов, нейролептиков, вазоаилататоров, атарактиков, увеличения концентрации ингаляционных анестетиков или др. После перемещения больного из ванны на операционный стол в течение 30—40 мин происходит дальнейшее снижение температуры в пределах 2°С.

Рис.17.1. Охлаждение больного в ванне с холодной водой [Бунятян А.А. и др., 1984]
Операцию начинают при температуре 30 С, которая в дальнейшем существенно не меняется. После завершения внутрисердечного этапа операции с помощью специального матраса, через который циркулирует теплая вода начинают согревание больного на операционном столе. К моменту зашивания кожной раны и окончания операции температура повышается на 1 град. С. Затем больного вновь перекладывают в ванну с водой температуры 40—42 С и аккуратно, чтобы не намочить повязку проводят леткий массаж конечностей и туловища. По достижении температуры 34,5-35 С больного извлекают из ванны. Дальнейшее спонтанное согревание происходит в отделении интенсивной терапии.
Охлаждение тела мешками со льдом. Методика достаточно проста, ее эффективность увеличивается при накладывании льда на область сосудов шеи, подмышечных, паховых и подколенных зон.Тем не менее процесс охлаждения длительный (1,5—2 ч) и чреват осложнениями (обморожение некроз) Согревание также продолжительное (2—4 ч).
Обкладывание тепа специальными одеялами через ко торые циркулирует холодная или горячая вода. Преимущества этой методики в том, что больного можно охладить (согреть) на операционном столе, причем температуру циркулирующей жидкости можно контролировать. Недостатками метода являются необходимость вспециальной аппаратуре (насос, термостат, одеяла), медленное охлаждение (согревание), опасность ожогов при неисправности термостата и др.
Охлаждение воздухом. Наиболее простым способом peaлизующим этот принцип является использование фена и влажных простыней, которыми укрывают больного. Более сложно охлаждение воздухом в камере «Гипотерм», куда помещают больногоo (рис 17.2). Отечественными инженерами дляохлаждения головы больного воздухом создан специальный аппарат «Флюидокраниогипотерм», который предназначен для использования главным образом в нейрохирургии и реанимационной практикке. Преимуществами рассматриваемог метода является отсутствие необходимости в холодной воде и возможность легко контролировать степень охлаждения. Вместе с тем более длительное охлаждение, сложная аппаратура и возможность обморожения при температуре воздуха ниже 0°С в определенной степени нивелируют преимущества способов воздушного охлаждения.

Рис. 17.2.Охлаждение больного в камере «Гипотерм» [Бунятян А А и др , 1984]
Орошение холодной водой.. Эта методика реализована в аппарате «Холод 2Ф», предназначенном для краниоцеребральной гипотермии. С помощью аппарата проводится дождевание волосистой части головы водой температуры 2—4 °С. Способ имеет ряд преимуществ. В частности, быстро (25—30 мин) и эффективно охлаждается кора головного мозга, прилегающая к своду черепа, на фоне медленного охлаждения тела больного. Большим преимуществом является возможность охлаждения (согревания) на операционном столе по ходу операции, не прерывая работу хирургов, что свидетельствует об управляемости метода. Удобно и безопасно для больного наличие автоматического контроля за температурой охлаждающей (согревающей) жидкости, а также возможность ее быстрого охлаждения и согревания. Следует отметить и удобство проведения краниоцеребральной гипотермии в отделении интенсивной терапии, так как конструкция аппарата позволяет установить охлаждающий (согревающий) модуль непосредственно в изголовье кровати. В 70-х годах методика краниоцеребральной гипотермии получила широкое распространение в кардиохирургической и реаниматологической практике. В настоящее время она имеет ограниченное применение в хирургии сердца, уступив место ИК. Однако число сторонников использования ее при ликвидации ряда несложных врожденных пороков сердца достаточно велико (Е.Н.Мешалкин, И.П. Верещагин, Б.А. Королев, В.И. Францев, В.С. Сергиевский, И.К. Охотин, Е.Е. Литасова и др. )
Экстракорпоральное охлаждение крови.Идея охлаждения крови вне организма и ее реализация в эксперименте, по свидетельству Р.Gollan (1959), М.Gdlleti и A.Breeher (1959), принадлежит J.Heymaus из Гентскою университета (Бельгия). Еще в период первой мировой воины он сконструировал стеклянную канюлю (теплообменник), один конец которой соединял с сонной артерией, а другой с внутренней яремной веной. Охлаждая или согревая кровь через теплообменник и направляя ток крови вверх или вниз по яремной вене, он в экспериментах на кроликах изучал гемодинамические и респираторные эффекты при охлаждении сердца до 18 °С и согревании мозга до 43°С. Многие годы эта работа оставалась незамеченной, и лишь начиная с 50-х годов методика охлаждения крови вне организма была возрождена усилиями J. Boerеntа и соавт. (1951), Е .Delorme (1952), Р. Gollan и соавт (1952) и др.
Не получила известности и работа Н.В. Пучкова (1933), который первым в мире осуществил экстракорпоральное охлаждение крови с помощью АИК и теплообменника. Еще в 1931 г Н.В. Пучков в лаборатории, руководимой С.С. Брюхоненко, поставил серию экспериментов по оживлению собак после глубокого охлаждения. С этой целью он использовал «автожектор» Брюхо ненко — первый в мире АИК и сконструированный им теплообменник (по типу змеевика), который он обкладывал льдом. Одновременно он проводил и наружное охлаждение. К сожалению, работу Н.В. Пучкова постигла участь исследований, проведенных С.С. Брюхоненко. Она не получила должного признания не только в зарубежной, но и в отечественной литературе [Петровский Б.В. и др., 1967]
В 1954 г. О.Ross применил метод экстракорпоральной гипотермии в клинике, а с 1957 г. W.Sealy и соавт. начали выполнять операции на открытом сердце в условиях гипотермической перфузии (сочетание ИК с экстракорпоральным охлаждением). Последующие 30 лет показали, что этот метод занял доминирующее положение в современной кардиохирургии, став методом выбора при операциях на открытом сердце.
В 1954 г. W.Parkins и соавт. разработали метод глубокого изолированного охлаждения головного мозга в эксперименте. Они забирали кровь из сонной артерии, охлаждали ее и с помощью насоса возвращали, быстро охлаждая головной мозг до 12— 15°С. В дальнейшем эта методика была использована при операциях на открытом сердце [Kimoto S. et al., 1956]
Новый метод глубокой гипотермии с помощью экстракорпорального охлаждения крови был предложен С.Drew и соавт. в 1959 г. Они использовали два насоса и легкие больного для оксигенации крови. Достигнув желаемой темпера туры (15°С и ниже), ИК прекращали и начинали коррекцию порока. После ушивания сердца вновь включали АИК и согревали больного с помощью теплообменника. Метод не нашел распространения, однако надо признать, что С.Drew получал хорошие результаты.
Методика экстракорпорального охлаждения крови с глубокой гипотермией головного мозга и умеренным охлаждением (около 30 °С) тела была предложена в 1959 г. D.Ross. Кровь (частично) забирали из левого предсердия и после охлаждения насосом возвращали в безымянную артерию посредством катетера, проведенного через левый желудочек.
В 1963 г. А.А. Вишневским и сотр. разработан метод сочетанной перфузии головного мозга и сердца в условиях умеренной гипотермии. Оттекающую из верхней полой вены кровь оксигенировали, охлаждали и перфузировали в правую плечевую артерию или аорту. При этом пережимали левую подключичную артерию, дугу аорты, нижнюю полую вену, верхнюю полую вену (вокруг катетера), легочную артерию. Восходящая аорта оставалась свободной. Перфузию проводили специально сконструированным малогабаритным аппаратом без использования донорской крови.
Другой вариант каротидно-коронарной перфузии был предложен Ф.X. Ку1ушевым и соавт. (1964). Пациентов в периоде первого параллельною кровообращения охлаждали до 30-31 °С, а затем пережимали аорту ниже отхождения подключичной артерии, поддерживая перфузию в головном мозге, сердце и верхних конечностях. По мнению авторов, эту методику целесообразно использовать при коррекции дефекта межпредсердной перегородки и клапанного стеноза легочной артерии.
Охлаждение крови вне организма с помощью теплообменника позволяет существенно уменьшить время, необходимое для достижения гипотермии, по сравнению с методом поверхностного охлаждения. Существует несколько способов экстракорпорального охлаждения крови. Наиболее широко применяется методика общей гипотермической перфузии с помощью АИК и теплообменника. Реже используются методики, связанные с забором артериальной или венозной крови, последующим охлаждением ее и возвратом в различные звенья сосудистого русла.
Артерио-артериальное охлаждение. Методика разработана в эксперименте W. Parkins и соавт. (1954), D. Ross (1959). Применялась в клинике японскими хирургами [Kimoto S. et al., 1956] главным образом для селективного охлаждения головного мозга. С этой целью канюлируют дистальный и проксимальный отрезки сонной артерии. Кровь из проксимального отрезка с помощью насоса поступает в теплообменник, охлаждается и нагнетается в дистальный отрезок (рис. 17.3, а). Преимуществом этого способа является быстрое охлаждение головного мозга до 15—12 °С на фоне снижения температуры тела только на 1,5—2 °С. Это позволяет уменьшить опасность возникновения фибрилляции сердца, но при остановке кровообращения не предупреждает развития ишемических повреждений жизненно важных органов, в которых метаболические процессы протекают практически нормально.
Более благоприятные условия для внутренних органов возникают при другой методике артерио-артериального охлаждения, когда кровь из левого предсердия после охлаждения нагнетают в сосуды мозга через катетер, введенный из верхушки левого желудочка в дугу аорты. При таком «дифференцированном» охлаждении наряду с преимущественным глубоким охлаждением головного мозга (до 15—20°С) снижается температура и внутренних органов (до 28—30°С). Это предупреждает гипоксическое повреждение жизненно важных органов при операциях на «сухом» сердце, но опасность спонтанного возникновения фибрилляции желудочков в процессе охлаждения возрастает.
Из других недостатков артерио-артериального охлаждения следует указать на возможность тромбоза сонной артерии, необходимость ее рассечения и наложения сосудистого шва. Труден также температурный контроль при охлаждении и согревании головного мозга. Температура крови, оттекающей по внутренней яремной вене, не отражает истинную температуру мозга [Galleti M., Brecher A., 1962].
Артериовенозное охлаждение. Методика разработана в эксперименте F. Boerema (1951) и Е. Delorme (1952), применена в клинике D. Ross (1954), R. Brock и D. Ross (1955). Сущность ее заключается в том, что кровь из бедренной артерии самотеком поступает для охлаждения в теплообменник и оттуда в большую подкожную вену бедра. Методика относительно проста и эффективна. Спазм периферических сосудов, гипертензия и дрожь, характерные для поверхностного охлаждения, наблюдаются редко (рис. 17.3,6).
К недостаткам методики следует отнести трудности канюляции и последующего шва бедренной артерии у детей, зависимость скорости охлаждения от сердечного выброса, уменьшающегося в процессе гипотермии, опасность фибрилляции желудочков сердца, лимит времени (10—15 мин) для операции на сердце. В настоящее время метод в кардиохирургической практике не применяется.
Веноартериальное охлаждение. Методика описана D. Ross (1954). Венозная кровь из нижней полой вены с помощью насоса поступает в теплообменник и затем нагнетается в бедренную артерию. По сравнению с описанными выше методиками экстракорпорального охлаждения крови вено-артериальный наименее приемлем. Он более громоздкий в техническом отношении и, главное, сопряжен с гипоксемией в связи с поступлением веиошой крови в артериальное русло. Наряду с этим методика не свободна от других недостатков, присущих экстракорпоральному охлаждению крови (фибрилляция желудочков сердца, гемолиз и др.).
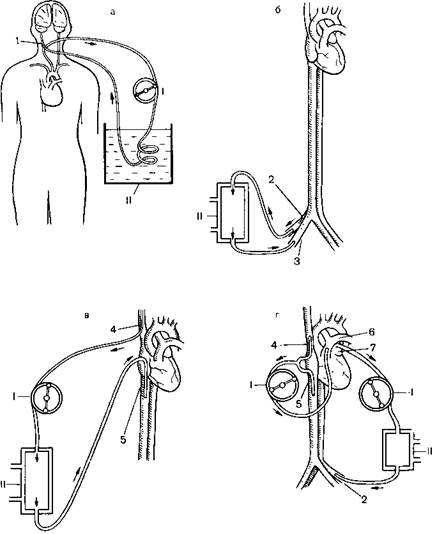
Рис. 17.3.Схемы экстракорпорального охлаждения крови: артерио-артериального (а), артериовенозного (б), вено-венозного (в), глубокого по методу Дрю (г).
I насос, II теплообменник, 1 сонная артерия, 2 бедренная артерия, 3 – большая подкожная вена бедра, 4 верхняя полая вена, 5 нижняя полая вена, 6 легочная артерия, 7 левое предсердие.
Вено-венозное охлаждение. Пионером разработки и клинического применения метода является D. Ross (1954). Верхнюю и нижнюю полые пены канюлируют через ушко правого предсердия. С помощью роликовою насоса кровь из верхней полой вены нагнетается черсм теплообменник в нижнюю полую вену (рис 17 3, в) По сравнению с артериовенозным охлаждением методика имеет дополнительные преимущеетва в виде возможности контроля минутного объема сердца с помощью роликового насоса и применения гипотермии только после торакоюмии и уточнения диагноза.
Основными недостатками методики являются возникновение фибрилляции желудочков сердца в связи с быстрым снижением температуры крови, гемолиз, возможность тромбообразования. В рассмотренном варианте в настоящее время метод в клинике не применяется.
Общее глубокое охлаждение по Дрю. Методика разработана и внедрена в клиническую практику С. Drew и J Anderson в 1959 г. Канюли вводят в полые вены, легочную артерию, левое предсердие и бедренную артерию (рис. 17.3, г) Венозная кровь из полых вен поступает в наполнительный сосуд и оттуда насосом перекачивается в легочную артерию. Далее оксигенированная в легких кровь через катетер, введенный в левое предсердие, поступает в другой наполнительный сосуд и оттуда вторым роликовым насосом нагнетается в бедренную артерию. Таким образом, вместо оксигенатора используются легкие больного.
Другими особенностями методики являются глубокое охлаждение — до 10—15 °С в пищеводе и полное прекращение кровообращения (до 50—60 мин). По мнению авторов, методика обеспечивает комфорт для хирурга (истинно «сухое» операционное поле). Меньше травмируются форменные элементы крови, меньше требуется донорской крови. Отметим также, что эта методика позволяет оперировать по поводу порока, коррекция которого требует прекращения кровообращения.
Недостатков у методики немало: множественная канюляция, трудности, связанные с малым диаметром сосудов у маленьких детей и при таком пороке, как тетрада Фалло, когда наблюдается сужение (вплоть до атрезии) легочной артерии.
Серьезным недостатком является отсутствие возможности вскрытия предсердий, так как последние являются коллекторами замкнутой системы. Это существенно осложняет выполнение простых непродолжительных (15—20 мин) операций, когда нет необходимости в глубокой гипотермии и тем более в прекращении кровообращения В 60-х годах, кроме авторов, методику использовали в клинике Т. Shield и F. Lewis (1959), A. Gordon и соавт. (1960). В настоящее время эта методика практически не применяется.
Общая гипотермическая перфузия. Методика получила наибольшее распространение. По сути дела практически все операции на открытом сердце проводятся в условиях умеренной (26—28°С) общей гипотермической перфузии.
Канюлируют верхнюю и нижнюю полые вены или правое предсердие, аорту или бедренную артерию (рис 17.4). На пути артериальной магистрали монтируют теплообменник. Главным преимуществом метода является его управляемость. Больного с помощью теплообменника можно в короткие сроки охладить (согреть) до желаемой температуры, а также поддерживать температурный режим во время ИК. Внедрение методики общей гипотермической перфузии в клиническую практику позволило продлить безопасный период ИК до 3 ч и более благодаря снижению обменных процессов в организме и уменьшению потребления кислорода тканями.
Недостатками методики являются необходимость заготовки большого количества (2,5—3 л) донорской крови и гемолиз, прогрессивно нарастающий после 2 ч искусственного кровообращения.
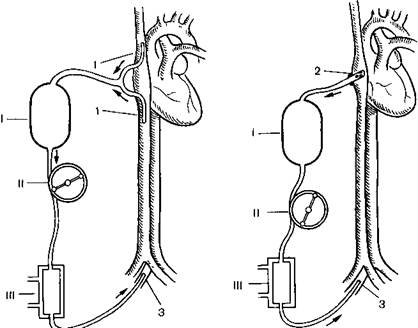
Рис. 17.4.Схема общей гипотермической перфузии с канюляциеи полых вен (а) и правого предсердия (б)
I — оксигенатор II наеое 111 тыообхк нник 1 — почые вены 2 правое предсердие } бедренная артерия
Влияние гипотермии на организм.Для теплокровного организма характерно относительное постоянство температуры В течение суток она изменяется лишь на + 0,5 град. С. Гипотермия, нарушая зго постоянство, вызывает комплекс патофизиологических нарушении в жизненно важных органах и системах. Эти нарушения обусловлены защитно-приспособительными реакциями организма, направленными на восстановление нормальной температуры.
Первичной реакцией организма на действие холода является спазм периферических сосудов с целью уменьшения теплоотдачи. По мере охлаждения и возникновения температурного градиента между различными органами и тканями возникает дрожь, которая препятствует дальнейшему падению температуры внутренних органов и способствует повышению температуры поверхностных тканей. Это сопровождается повышением потребления кислорода и усиленным распадом гликогена в мышцах. Первоначальная гипергликемия сменяется гипогликемией и выраженными нарушениями функций жизненно важных органов. Возникает состояние, когда защитные реакции организма переходят грань целесообразности и становятся патологическими [Анохин П.К., 1954).
Из изложенного ясно, что главной задачей анестезиолога при проведении искусственной гипотермии является предупреждение ответных реакций организма на воздействие холода. С этой целью в начале 50-х годов использовали глубокий наркоз и нейроплегию, позднее — тотальную глубокую кураризацию [Дарбинян Т.М., 1958) В настоящее время широко используют комбинированные методы общей анестезии (атаралгезия, нейролептаналгезия) с мышечными релаксантами недеполяризующею действия, которые надежно предупреждают развитие указанных выше реакции организма.
Влияние гипотермии на мозг. Основное назначение гипогермии – снижение температуры и уменьшение потребления кислорода мозгом.
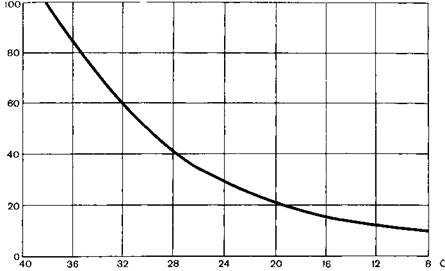
Рис17 5 Динамика потребления кислорода организмом при снижении температуры тела. По оси абсцисс – температура в прямой кишке, по оси ординат – общее потребление кислорода.
Согласно данным W. Bigelow и соавт (1950) при снижении температуры тела до 25 °С потребление кислорода мозгом составляет 1/3от исходного уровня при 37 С (рис 17 5).
Параллельно уменьшается и мозговой кровогок (на 6-7% при снижении температуры на 1 °С) [Rosomoff H. et al., 1954] По мере снижения температуры уменьшаются обьем мозга и давление цереброспинальной жидкости. На ЭЭГ влияние холода начинает проявляться с 33—34 С. Уменьшаются частота и амплитуда начинает доминировать дельта и Н ритм. При достижении 14—20 °С биоэлектрическая активность головного мозга начинает исчезать. Сознание утрачивается при температуре 28—30 °С.
Влияние гипотермии на сердце проявляется брадикардией и уменьшением коронарного кровотока. По достижении 30 °С возникают различные нарушения ритма сердца а, при температуре ниже 28 C резко возрастает опасность фибрилляции желудочков сердца. При 25 °С частота сердечных сокращений, коронарный кровоток и потребление кислорода сердцем уменьшаются на 50% [Cooper К, 1959] Соответственно снижается и сердечный выброс. На ЭКГ наблюдаются характерные изменения в виде у ушнения интервала Р — R и уширения комплекса QRS. Смещение сегмента ST вверх свидетельствует об опасности фибрилляции сердца.
В условиях гипотермии по мере снижения температуры телa нарушаются функции почек. Так при температуре 25 С клубочковая фильтрация и почечный кровоток уменьшаются на 30% зкскреция калия на 63% [Coopei К., 1959]. Нарушается также функция реабсорбции в клубочках с угнетением ферментативных процессов.
Действие охлаждения на печень проявляется в ухудшении ее детоксикационных функций. В частости существенно удлинняется период инактивации анестетиков аналгетиков и других лекарственных средств. Гипотермия увеличивает анатомическое и физиологическое мертвые пространства вследсткщвие расширения бронхов. Растворимость углекислого газа в крови повышается, рН артериальной крови падает, развивается дыхательная недостаточность. Однако последнее имеет академический интерес, так как в условиях искусственной гипотермии, как правило, проводится ИВЛ. Вместе с тем следует помнить, что при гипотермии кривая диссоциации оксигемоглобина смещается влево и вверх, связь гемоглобина с кислородом становится более прочной и передача кислорода тканям ухудшается.
Это компенсируется за счет увеличения растворимости кислорода в плазме и снижения потребности тканей в кислороде.
В вопросе о влиянии гипотермии на железы внутренней секреции нет ясности. Однако установлено, что, если охлаждение проводится без достаточной блокады терморегуляции, то наблюдается их активация. В условиях гипотермии возникают существенные нарушения со стороны крови: удлиняется время свертывания, уменьшается количество тромбоцитов, эозинофилов, лейкоцитов, снижается уровень фибриногена, повышается вязкость крови. Указанные нарушения возникают вследствие активизации антикоагулянтных субстанций, депонирования тромбоцитов в паренхиматозных органах и т д.
Таким образом, гипотермия является патофизиологическим состоянием для теплокровного организма. Однако два превосходных свойства метода — снижение потребления кислорода в организме и повышение устойчивости последнего к кислородному голоданию — сделали его одним из эффективных специальных методов современной анестезиологии и реаниматологии.
Дата добавления: 2016-11-02; просмотров: 1524;
