Передний желудочно-кишечный анастомоз (gastroenterostomia antecolica anterior)
Передний анастомоз с добавочным межкишечным соустьем в связи с технической простотой операции и хорошими функциональными результатами в последние годы получил широкое распространение. При неоперабельных случаях рака желудка это соустье является операцией выбора (рис. 9-10).
Техника операции по Вельфлеру.Разрез брюшной стенки и нахождение петли тощей кишки производят так же, как при задней гастроэнтеростомии.
Для анастомоза берут петлю тощей кишки, отстоящую на 50-60 см от flexura duodenojejunalis. Эту петлю выводят и прикладывают к передней стенке желудка таким образом, что подшиваемая тощая кишка проходит впереди сальника и поперечноободочной кишки. Кишку на протяжении 10-12 см пришивают к передней стенки тела желудка изоперистальтически. Соустье занимает среднюю часть подшитого участка кишки.
Во избежание развития порочного круга на 10 см ниже желудочно-кишечного соустья (на уровне того места, где кишечные петли проходят впереди поперечно-ободочной кишки) накладывают дополнительное межкишечное соустье по Брауну между проводящим и отводящим коленом. Соустье это накладывается по типу бок в бок, ширина его равна или чуть больше просвета кишки.
Порочным кругом называется нарушение движения пищевых масс из желудка, в результате чего пища не поступает в кишечник, а задерживается в желудке, двенадцатиперстной кишке и в приводящем колене тощей кишки, вызывая их растяжение.
Различают два случая развития порочного круга:
1) пищевые массы продолжают поступать через привратник в двенадцатиперстную кишку, а оттуда через гастроэнтеростомическое отверстие снова в желудок;
2) пищевые массы попадают через соустье из желудка не в отводящее колено подшитой петли тощей кишки, а в приводящее, далее — в двенадцатиперстную кишку и там задерживаются, а иногда проникают через привратник обратно в желудок.
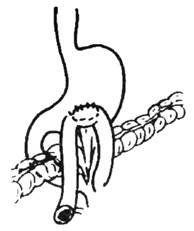
Рис. 9. Схема передней впередиободочной гастроэнтеростомии по Вельфлеру-Николадони
(Из: Шалимов А.А., Полупан В.Н. Атлас операций на пищеводе, желудке и двенадцатиперстной кишке. — М., 1975.)
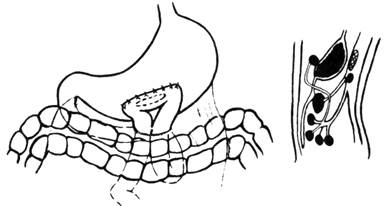
Рис. 10. Схема передней позадиободочной гастроэнтеростомии по Бильроту. (Из:
Войленко В.Н., Меделян А.И., Омельченко В.М. Атлас операций на брюшной стенке и органах брюшной полости. — М., 1965.)
Развивающееся при этом заболевание называется симптомом приводящей петли и: приводящая петля растягивается, сдавливает отводящую петлю, нарушая функцию анастомоза; пища в ней разлагается; попадая в желудок, она вызывает отрыжку, рвоту, может возникнуть демпинг-синдром с явлениями гипогликемии.
Причины возникновения порочного круга различны и до сих пор окончательно не установлены. Прежде их видели в неправильном антиперистальтическом соединении желудка и кишки; в настоящее время этому не придают особого значения. Обращали также внимание на срастание приводящего и отводящего колен и образование сросшимися стенками перегородки — «шпоры», которая, вдаваясь в соустье и закрывая вход в отводящее колено, отклоняла движение пищевых масс в приводящее колено. Но и образование «шпоры» теперь считают скорее следствием, чем причиной возникновения порочного круга. Одной из действительных причин является сужение анастомотического отверстия в результате длительного воспалительного процесса и смещение его вследствие уменьшения после операции объема растянутого желудка.
Методы предупреждения указанных осложнений заключаются в том, чтобы при передней гастроэнтеростомии накладывать брауновский межкишечный анастомоз и не производить гастроэнтеростомии антиперистальтически; также необходимо, чтобы техника кишечного шва выполнялась достаточно четко, без излишней травматизации. При возникновении симптома приводящей петли показана реконструктивная операция, т.е. повторная операция: устранение желудочно-кишечного соустья (дегастроэнтеростомия) и пилороантральная резекция, желательно по Бильрот I. В настоящее время рекомендуется добавлять к операции ваготомию. Надо иметь в виду также, что задняя гастроэнтеростомия по Петерсену значительно реже ведет к образованию порочного круга и синдрому приводящей петли.
Дата добавления: 2016-04-14; просмотров: 3110;
