Гипотоническая гипергидратация
Гипотоническая гипергидратация развивается при перегрузке организма (в основном, внутриклеточного сектора) гипотонической жидкостью.
Этиология: утопление в пресной воде, чрезмерное введение растворов глюкозы, особенно при условии понижения гломерулярной фильтрации, массивное промывание гипотонической жидкостью мочевого пузыря и ложа предстательной железы при проведении оперативного вмешательства на предстательной железе, усиление продукции вазопрессина (антидиуретического гормона), дефицит глюкокортикоидов. Часто изотоническая гипергидратация переходит в гипотоническую при условии повышенного выведения ионов натрия из организма или перехода его во внутриклеточное пространство.
Клинические признаки определяются внутриклеточной гипергидратацией. Преобладают признаки отека головного мозга, общая слабость, нарушения сознания. Характерны периферические отеки и повышение ЦВД, возможны диарея, увеличение диуреза, а затем - развитие олиго- и анурии. Регистрируют гипонатриемию, гипохлоремию, уменьшение гсматокритного числа.
Лечение: терапия основного заболевания, ограничение употребления воды, медленная инфузия гипертонических растворов натрия хлорида до достижения концентрации натрия 130 ммоль/л (для предотвращения декомпенсации сердечной деятельности), назначение глюкокортикоидов (преднизолона), введение мочегонных средств. При критическом состоянии показана ультрафильтрация крови.
ОБМЕН НАТРИЯ
Физиологическая роль натрия в организме человека достаточно широка: натрий является основным фактором обмена воды, поскольку определяет осмолярность внеклеточной жидкости, регулирует (повышает) нервно-мышечную проводимость, участвует в поддержании трансмембранного потенциала, регуляции внутриклеточных метаболических процессов, кислотно-основного состояния и тонуса сосудов, является составляющей минеральной основы костей. Таким образом, обеспечение физиологического обмена натрия является важным компонентом регуляции гомеостаза. В норме концентрация Na, плазме крови составляет 136—145 ммоль/л.
Ионы натрия поступают в организм с пищей, из организма выводится с мочой, потом, испражнениями. Минимальная суточная потребность составляет 2 г.
Гипонатриемия
Гипонатриемия - это уменьшение концентрации Na+ в плазме крови менее 135 ммоль/л.
Этиология: продолжительный прием диуретиков, которые ухудшают реабсорбцию Na+ в почечных канальцах, увеличение потоотделения, рвота, выделение желудочного содержимого по назогастральному зонду и гастростоме, диарея, заболевания почек, избыточное поступление воды, нарушения эндокринной регуляции (гипоальдостеронизм, увеличение продукции вазопрессина).
Клинические признаки зависят от этиологии: за счет развития внутриклеточного отека развиваются нарушения нервно-мышечной проводимости и сознания, вплоть до судорог и комы.
Лечение: коррекция основной причины гипонатриемии, введение гипер- и изотонических растворов натрия хлорида, коррекция эндокринного статуса (дезоксикортикостерона ацетат в дозе 0,005—0,01 мг/сут, глюкокортикоиды).
Гипернатриемия
Гипернатриемия — это повышение концентрации Na+ в плазме крови более 145 ммоль/л (предопределяет развитие внутриклеточной дегидратации).
Этиология: избыточное поступление Na+ с пищей, внутривенное введение гипертонических натрийсодержащих растворов (натрия хлорида, натрия гидрокарбоната), диарея, ожоги, осмотический диурез, несахарный диабет.
Клинические признаки: нарушения функции ЦНС, вплоть до комы, гиперрефлексия, судороги, жажда. В лабораторных исследованиях — гиперосмолярность плазмы крови и мочи.
Лечение: ограничение употребления соли, введение гипотонических растворов (например, 5 % раствора глюкозы, который после метаболизации глюкозы понижает осмолярность плазмы) с салуретиками для предотвращения внутрисосудистой гипергидратации, назначение симптоматического лечения.
ОБМЕН КАЛИЯ
В норме уровень калия в плазме крови составляет 3,5—5,5 ммоль/л.
Калий — главный внутриклеточный катион, 98 % которого содержится во внутриклеточном пространстве и лишь 2 % — во внеклеточном. Калий поступает в организм с пищей, его значительное количество содержится в овощах, цитрусовых, сухофруктах. Выводится из организма через почки и с испражнениями. Количество выведенного через почки К+ зависит от скорости его секреции в дистальных канальцах нефрона и альдостерон-ренинового механизма (альдостерон стимулирует выведение К+ в обмен на Na+, который реабсорбируется). Транспорт К+ зависит от концентрации белков в плазме крови. Уровень К+ в плазме крови коррелирует с уровнем глюкозы: при гипергликемии калий переходит внутрь клетки, при гипогликемии — выходит из клетки. На концентрацию калия также влияет обмен воды: гипергидратация уменьшает, а дегидратация увеличивает ее.
Физиологическая роль. Калий принимает участие в регуляции осмолярности внутриклеточной жидкости и трансмембранного потенциала, обеспечении нервно-мышечной проводимости, регулирует возбудимость мышечных волокон (особенно кардиомиоцитов), вместе с натрием принимает участие в регуляции кислотно-основного состояния и многих других метаболических процессах (метаболизме углеводов, синтезе гликогена и белков).
Гипокалиемия
Гипокалиемия - это содержание К+ в плазме крови менее 3,5 ммоль/л.
Этиология: продолжительный прием диуретиков (за исключением калийсберегающих диуретиков — спиронолактона), продолжительные рвота или диарея, некоторые заболевания почек, недостаточное поступление К+ с пищей, тяжелая степень алкоголизма, введение гипертонических растворов глюкозы (особенно с инсулином), применение стероидных гормонов, гиперальдостеронизм, метаболический алкалоз.
Клинические проявления: нарушения нервно-мышечной проводимости (мышечная слабость, гипорефлексия, парестезии), уменьшение моторики кишечника, нарушения сердечного ритма, в тяжелых случаях — кома, остановка сердца. Из лабораторных показателей, кроме уменьшения уровня К+ в плазме крови, характерны повышение рН более 7,45, уменьшение уровня гидрокарбоната, повышение уровня глюкозы. Типичны изменения на ЭКГ: удлинение сегмента QT, появление патологического зубца U, который может сливаться с зубцом Т (рис. 1), но эти изменения могут развиться и без дефицита К+ в плазме крови. При гипокалиемии усиливается токсичность препаратов дигиталиса.
Лечение. Проводят коррекцию анорексии, этиологическое и симптоматическое лечение рвоты, диареи. Осуществляют постоянный мониторинг содержания ионов калия при длительном применении диуретиков. Назначают диету с повышенным содержанием калия. Внутривенно вводят растворы калия, прежде всего — 3 % раствор калия хлорида. Инфузия должна быть медленной для предотвращения острой гиперкалиемии, особенно на фоне гипоальбуминемии, и не должна превышать 20 ммоль/ч у взрослых (1 ммоль калия содержится в 1 мл 8,4 % раствора калия хлорида или в 2,5 мл 3 % раствора калия хлорида). Суточная доза К+ не должна превышать 150 ммоль. Целесообразно вводить растворы калия в центральные вены.
Количество К+, необходимого для коррекции гипокалиемии, рассчитывают по формуле:
Дефицит калия (ммоль/л) = (Кн - Кф) х М х 0,2,
где Кн — нормальная концентрация К+ в плазме крови, Кф — фактическая концентрация К+ в плазме крови, М — масса тела.
Если концентрация калия в плазме крови не нормализуется под влиянием терапии, то необходимо предположить возможный дефицит магния.
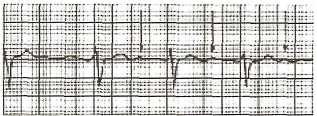

Рис. 1. Признаки гипокалиемии на ЭКГ
Гиперкалиемия
Гиперкалиемия - это содержание К+ в плазме крови более 5,5 ммоль/л, при этом происходит увеличение периода деполяризации клеточных мембран и уменьшение периода реполяризации, повышается возбудимость нервных и мышечных волокон.
Этиология: избыточное поступление К+ с пищей или при внутривенном введении; недостаточное выведение К+ из организма при почечной недостаточности, недостаточности надпочечников, кишечной непроходимости, употреблении калийсберегающих диуретиков (спиронолактон); усиленный выход К+ из клеток при ацидозе и гипонатриемии, цитолитическом синдроме, ожогах, краш-синдроме, гемолизе.
Клинические проявления: нарушения функции ЦНС, возможная гипотермия, слабость и параличи мышц, абдоминальная боль, диарея. Характерны нарушения сердечного ритма на ЭКГ: увеличение интервала P—R, широкий комплекс QRS, глубокий зубец Т (рис. 2). Увеличение уровня К+ в плазме крови более 6,0 ммоль/л может привести к остановке сердца — асистолии.
Лечение: ограничение или полный запрет употребления продуктов, содержащих значительное количество калия, лечение почечной недостаточности, применение мочегонных средств (маннитола, фуросемида, этакриновой кислоты), внутривенное введение глюкозо-инсулиновой смеси, гемодиализ (при концентрации К+ более 6,0 ммоль/л).
ОБМЕН КАЛЬЦИЯ
Кальций — это катион, общее количество которого в организме человека составляет в среднем 1200 г, или 2 % от массы тела. В норме концентрация Са++
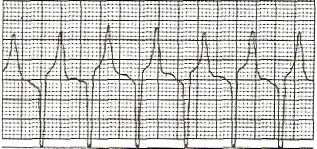
Рис. 2. Признаки гиперкалиемии на ЭКГ
в плазме крови составляет 2,1—2,6 ммоль/л (1 мэкв кальция - 0,5 ммоль, 1 ммоль = 40 мг, 1 г = 25 ммоль). Кальций поступает в организм человека с пищей, приблизительная суточная потребность составляет около 800 мг. Обмен кальция зависит от функционирования почек, эндокринной и пищеварительной систем, обмена магния и фосфатов.
Около 99 % кальция содержится в костях, 1 % связан с белками плазмы крови или находится в ионизированном состоянии (50—60 %). Ионизированный кальций активно участвует в регуляции гемостаза и метаболических процессах, прежде всего - в сокращении мышечных волокон (особенно кардиомиоцитов). Кальций влияет на нервно-мышечную проводимость, функцию трансмембранных насосов, гормональную секрецию.
Регуляция. Кальций абсорбируется в кишечнике при активном участии витамина D 1,25-гидроксихолекальциферола. В почках кальций фильтруется в клубочках и реабсорбируется в канальцах нефрона. Увеличение его концентрации в почках при определенных условиях приводит к камнеобразованию. Содержание Са++ в плазме крови зависит от секреции паратиреоидного гормона паращитовидных желез, который усиливает освобождение ионов кальция из костной ткани, тем самым повышая концентрацию Са++ в плазме крови, но уменьшает его содержание в костной ткани и повышает риск развития остеопороза. При повышении концентрации фосфатов в плазме крови ионы кальция связываются с ними. Если содержание фосфатных солей кальция превышает 70 мэкв/л, то может развиться кальцификация внутренних органов, прежде всего - глаз, сосудов, проводящей системы сердца. Повышение уровня Са++ сопровождается усилением секреции кальцитонина, который благодаря усилению поступления Са++ в костную ткань уменьшает его уровень в плазме крови.
Гипокальциемия
Гипокальциемия - это концентрация Са++ в плазме крови менее 2,1 ммоль/л, при этом повышается возбудимость нервных волокон вследствие увеличения проницаемости ионов натрия, усиливается гемостаз.
Этиология: недостаточное поступление Са++ в организм человека или уменьшение его абсорбции (анорексия, острая или хроническая почечная недостаточность, дефицит витамина D, нарушения всасывания Са++ в тонкой кишке), усиленная элиминация или экскреция (например, при введении высоких доз фуросемида), гипопаратиреоидизм с недостаточной секрецией парат-гормона, гиперфосфатемия, переливание значительных объемов цитратной крови и раствора натрия гидрокарбоната (связывает ионизированный кальций), панкреатит, сепсис, состояние после тиреоидэктомии.
Клинические признаки: гиперрефлексия, парестезия конечностей, спазмофилия (в том числе гладких мышц гортани и бронхов), характерный симптом — «рука акушера», тетания и судороги, нарушения дыхания, уменьшение сердечного индекса, периферическая вазодилатация, удлинение интервала Q — Т на ЭКГ (рис. 3), коагулопатии.
Л е ч е н и е. При наличии угрожающей жизни гипокальциемии необходимо введение препаратов кальция (10—20 мл 10 % раствора кальция хлорида, внутривенно медленно). При менее тяжелой гипокальциемии возможно восполнение дефицита кальция с пищей. Необходима коррекция КОС, прежде всего алкалоза, а также эндокринных расстройств. Назначают витамин D перорально или внутримышечно в дозе 3000 МЕД/сут.
Гиперкальциемия
Гиперкальциемия — это концентрация Са++ в плазме крови более 2,6 ммоль/л.
Этиология: избыточное поступление или усиленная абсорбция кальция в кишечнике, гипервитаминоз витамина D, прием антацидных кальцийсодержащих средств, метаболические нарушения (гиперпаратиреоидизм, гипофосфатемия, тиреотоксикоз), нарушения обмена кальция в костной ткани, процессы, сопровождающиеся разрушением костей, вторичный гиперпаратиреоз (например, при почечной недостаточности), ацидоз.
Клинические признаки: нарушения сознания, вплоть до комы, мышечная слабость, нарушения сердечного ритма, на ЭКГ — укорочение интервала Q—Г (рис. 4), анорексия, тошнота, рвота, ослабление моторики кишечника, патологические переломы костей, преципитация кальция в почечных канальцах с образованием конкрементов.
Лечение: устранение патогенетического фактора, ограничение поступления кальция с пищей, назначение мочегонных средств (фуросемида), внутривенное введение изотонического раствора натрия хлорида. В тяжелых случаях применяют кальцитонин, раствор динатриевой соли этилендиаминтетрауксусной кислоты (ЭДТА) с 5 % раствором глюкозы под контролем уровня кальция в крови.
ОБМЕН МАГНИЯ
Магний - второй после калия внутриклеточный катион. Его концентрация в плазме крови в норме составляет 0,8—1,2 ммоль/л; 33 % магния связаны с белками крови, 67 % — находятся в ионизированном состоянии, 60 % магния в организме содержится в костной ткани. Магний поступает в организм с пищей, выводится через почки и пищеварительный тракт.
Физиологическая роль: принимает участие в обеспечении нервно-мышечной проводимости, окислительно-восстановительных процессах и образовании энергии, уменьшает возбудимость мышечных волокон, в том числе кардиомиоцитов, уменьшает тонус гладкой мускулатуры, понижает АД, регулирует течение метаболических процессов, влияет на внутриклеточное содержание Са++ прежде всего через секрецию паратиреоидного гормона.
Регуляция. Регуляционные механизмы обмена Mg++ изучены недостаточно. Известно, что степень фильтрации в почечных клубочках и реабсорбции Mg++ в канальцах и петле Генле зависит от его концентрации в плазме крови.
Гипомагниемия
Гипомагниемия — это концентрация Mg++ 0,8 ммоль/л.
Этиология: усиленное выведение Mg++ при рвоте, диарее, использовании диуретиков, при ожогах; уменьшение поступления Mg++ с пищей при недостаточном питании или снижении его абсорбции; увеличение поступления Са++ и витамина D, гиперкальцемия, гипопаратиреоидизм, гипоальдостеронизм, прием высоких доз стероидных гормонов, диабетический кетоацидоз, алкоголизм, гипертензия беременных.
Клинические признаки: нарушения памяти, судороги, тремор конечностей, усиление сухожильных рефлексов, нарушения сердечного ритма.
Лечение: терапия основного патологического процесса, коррекция концентрации магния в плазме крови путем введения раствора магния — инфузия 10 % раствора магния сульфата (скорость введения — не более 1,5 мл/мин), коррекция гипокалиемии.
Гипермагниемия
Гипермагниемия — это концентрация Mg++в плазме крови более 1,2 ммоль/л.
Этиология: увеличение поступления Mg++ с пищей, почечная недостаточность, гиперкатаболизм, острый панкреатит, несбалансированная инфузионная терапия.
Клинические принаки: уменьшение сухожильных рефлексов и мышечного тонуса, артериальная гипотензия, брадикардия, нарушения сердечного ритма и вентиляции.
Лечение: коррекция основного заболевания, введение препаратов кальция (кальция глюконата), как антагонистов магния относительно влияния на миокард.
ОБМЕН ХЛОРА
Хлор является главным анионом внеклеточной жидкости. В норме его уровень в плазме крови составляет 95—108 ммоль/л. В организм поступает с пищей - с продуктами, содержащими поваренную соль. В значительной мере метаболизм и физиологическая функция хлоридов определяется обменом натрия и гидрокарбонатных ионов (НСО3~). Важна роль хлора в поддержании осмолярности плазмы и регуляции КОС крови.
Регуляция. Уровень хлора регулируется почечными и внепочечными механизмами. Его реабсорбция в почечных канальцах тесно связана с реабсорбцией Na+ и зависит, главным образом, от продукции альдостерона. Экскреция Сl- почками зависит от его поступления в организм. Кроме почек, Сl- пассивно и активно абсорбируется в кишечнике.
Гипохлоремия
Гипохлоремия — это концентрация Сl- в плазме крови менее 95 ммоль/л, при этом пропорционально увеличиваются для обеспечения электронейтральности реабсорбция и концентрация НСО3-, что приводит к метаболическому алкалозу и гипокалиемии.
Этиология: усиление потери Сl- через пищеварительный канал (рвота, потери желудочного содержимого через гастростому или желудочный зонд), при использовании мочегонных средств увеличивается выведение Сl- с мочой при уменьшении раебсорбции Na+ в почках, дилюционная гипохлоремия при введении избыточного количества воды, бессолевая диета.
Клинические признаки: специфических симптомов нет, клиническая картина во многом зависит от этиологии гипохлоремии, иногда связана с развитием метаболического алкалоза; могут наблюдаться понижение аппетита, уменьшение тургора тканей, артериальная гипотензия, признаки спазмофилии. Если уровень Сl- в плазме крови менее 70 ммоль/л, то могут развиваться судороги, нарушаться функции пищеварительного тракта и почек.
Лечение: терапия основного заболевания, восполнение дефицита Сl- с пищей, внутривенное введение растворов хлоридов натрия, калия, кальция, стабилизация КОС.
Гиперхлоремия
Гиперхлоремия - это концентрация Сl- более 108 ммоль/л, при этом увеличивается объем внеклеточной жидкости.
Этиология: избыток Na+ (гипернатриемия), дефицит НСО3- (метаболический ацидоз), дегидратация, тяжелая почечная недостаточность.
Клинические признаки: специфических симптомов нет, клиническая картина связана с нарушениями водно-электролитного баланса и возможными нарушениями КОС.
Лечение: ограничение употребления натрия хлорида, возобновление употребления воды, применение мочегонных средств (салуретиков), при тяжелой гиперкалиемии — гемодиализ.
ОБМЕН ФОСФАТОВ
Фосфор является важнейшим анионом внутриклеточной среды. В плазме крови он находится в виде моно- и дигидрофосфатных анионов, в норме его концентрация составляет 0,65—1,3 ммоль/л; 80 % фосфора связаны с кальцием и входят в состав костной ткани. В организм поступает с пищей, выводится через почки с мочой.
Физиологическая роль: принимает участие в регуляции КОС, играет важную роль в образовании макроэргических соединений, прежде всего — АТФ, входит в состав фосфолипидов — главного компонента клеточных мембран, обеспечивает функционирование эритроцитов, нервной и мышечной тканей, регулирует метаболизм углеводов, белков и липидов.
Регуляция: при усилении фильтрации фосфора в почечных клубочках увеличивается его реабсорбция в проксимальных канальцах нефрона и наоборот, в случае уменьшения фильтрации — реабсорбция фосфора увеличивается; паратиреоидный гормон ухудшает канальциевую реабсорбцию фосфора и увеличивает его экскрецию, поэтому регуляция обмена фосфора тесно связана с регуляцией обмена кальция.
Гипофосфатемия
Гипофосфатемия — это концентрация ионов фосфора в плазме крови менее 0,65 ммоль/л.
Этиология: недостаточное поступление в организм с пищей (анорексия, нарушения процесса пищеварения), уменьшение реабсорбции в почках (применение диуретиков) или усиление выведения через пищеварительный канал, гипокалиемия, гипомагниемия, метаболический ацидоз, алкоголизм, гиперпаратиреоидизм.
Клинические признаки: мышечная слабость, парестезии, нистагм, нарушения сознания, гемолитическая анемия, нарушения функции тромбоцитов, гиперкальциемия и повышение уровня креатинфосфокиназы.
Лечение: патогенетическое — обеспечение усиленного поступления фосфатов с пищей, внутривенное введение фосфатсодержащих растворов.
Гиперфосфатемия
Гиперфосфатемия — это концентрация фосфора в плазме крови более 1,3 ммоль/л.
Этиология: усиленное поступление фосфора с пищей, гипервитаминоз витамина D, почечная недостаточность, деструкция клеток (химиотерапия по поводу онкологических заболеваний, политравма, рабдомиолиз), гипопаратиреоидизм, остеопороз.
Клинические признаки: спазм мышц, миалгия, гипокальциемия, при продолжительной гиперфосфатемии — кальцификация суставов.
Лечение: ограничение употребления фосфорсодержащих продуктов, коррекция гипокальциемии, в тяжелых случаях — гемодиализ.
Дата добавления: 2016-03-30; просмотров: 2290;
