Нервы, исходящие из плечевого сплетения
N.. axillaгis (подкрыльцовый нерв)
Смешанный нерв, составляется из волокон CV, CVI и СVII корешков, проходящих сначала в составе первичного верхнего, затем вторичного заднего пучка сплетения.
При поражении CV — CVI корешков или первичного верхнего пучка сплетения (в надключичной ямке), как это наблюдается при параличе Эрба, нерв страдает в комбинации с n. musculo-cutaneus.
При поражении вторичного заднего пучка (в подключичной ямке) функция n. axillaris нарушается совместно с n. radialis.
Двигательные волокна нерва иннервируют m. deltoideus (и m. teres minor), чувствительные — кожу наружной поверхности плеча (n. cutaneus brachii lateralis).
При поражении n. axillaris наблюдается атрофия дельтовидной мышцы, невозможность поднятия плеча во фронтальной плоскости до горизонтальной линии и нарушения чувствительности в коже наружной области плеча (рис. 84 и 85).
N. musculo-cutaneus (кожно-мышечный нерв)
Нерв смешанный, образуется также из волокон CV — CVI — CVII корешков, проходящих в составе сначала первичного верхнего, затем вторичного наружного, пучка- сплетения.
При поражении СV — CVI корешков или первичного верхнего ствола сплетения (в надключичной ямке), как это бывает при эрбовском параличе, страдает в комбинации с n. axillaris.
При поражении же вторичного наружного пучка (в подключичной ямке) выпадение функции n. musculo-cutanei наблюдается совместно с частичным поражением n. mediani, его верхней ножки (ослабление пронации и ладонной флексии кисти).
Двигательные волокна нерва иннервируют m. biceps brachii (а также m. brachialis и m. coraco-brachialis), а чувствительные — кожу наружной (радиальной) поверхности предплечья (n. cutaneus antibrachii lateralis).
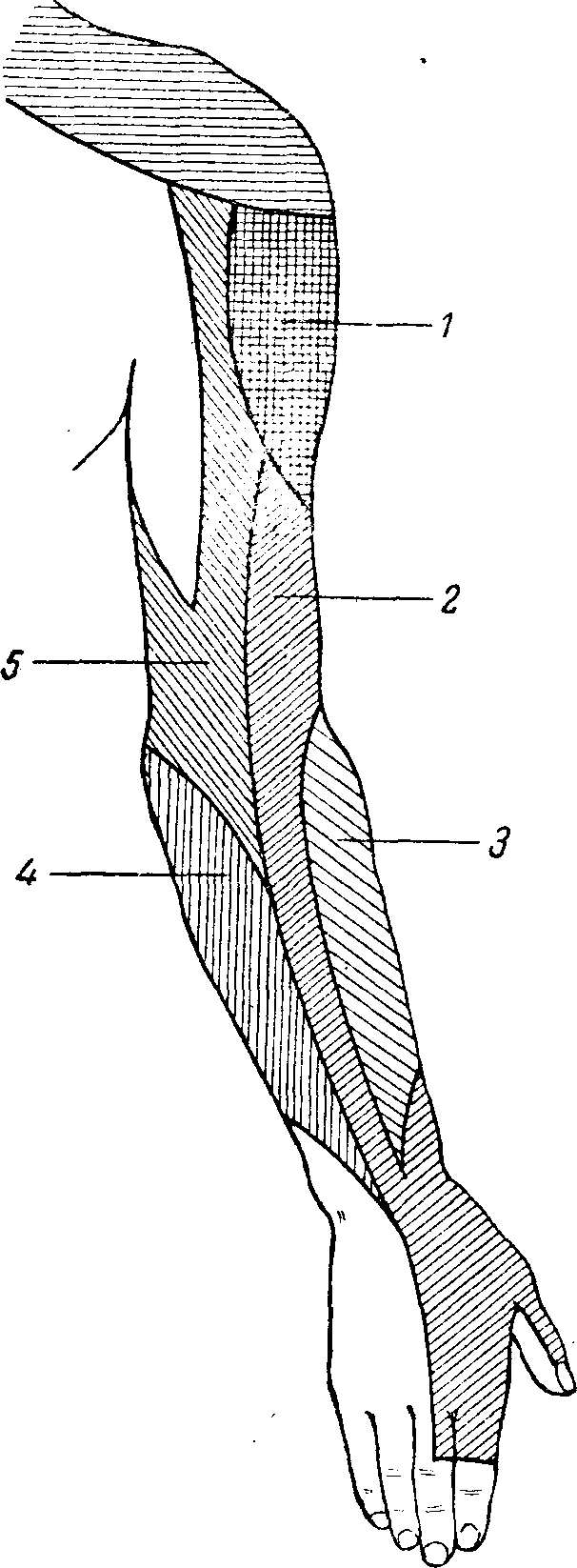
Рис. 84. Схема кожной иннервации плеча и предплечья — дорсальная поверхность.
I — подкрыльцовый нерв (n. cutaneus brachii lateralis); 2 — лучевой (n. cutaneus brachii posterior и n. cutaneus antibrachii dorsalis);
3 — кожно-мышечный (n. cutaneus antibrachii lateralis); 4 — n. cutaneus antibrachii medialis; 5 — n. cutaneus brachii medialis.
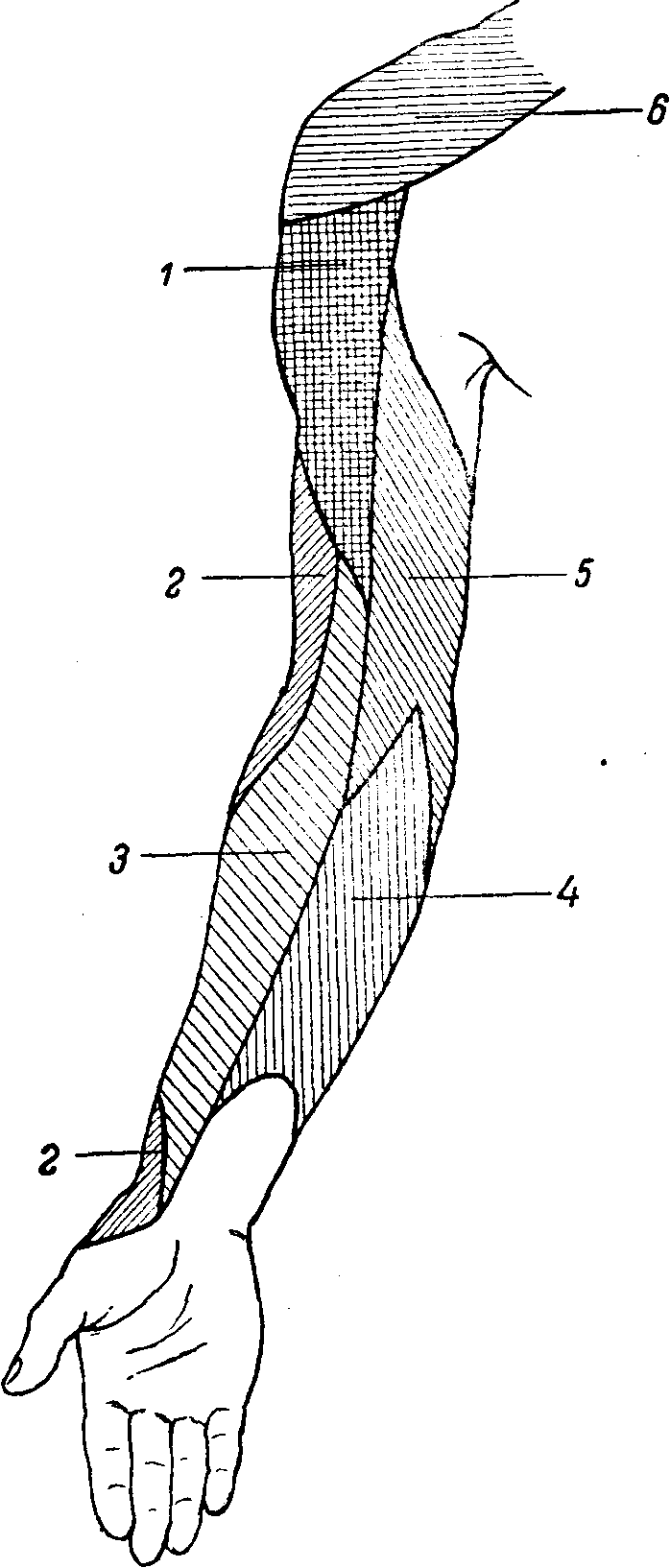
Рис. 85. Схема кожной иннервации плеча и предплечья — волярная поверхность.
1 — подкрыльцовый нерв (n. cutaneus brachii lateralis); 2 — лучевой (n. cutaneus brachii posterior); 3 — кожно-мышечный (n. cutaneus antibrachii lateralis); 4 — n. cutaneus antibrachii ^medialis; 5 — n. cutaneus brachii medialis; 6 — nn. supraclaviculares.
При поражении n. musculo-cutanei возникает атрофия m. bicipitis, угасает сгибательно-локтевой рефлекс и значительно ослабляется сгибание предплечья (оно полностью невозможно в положении пронации, так как в положении супинации или среднем между ними сгибание в локтевом суставе может быть осуществлено за счет сокращения m. brachio-radialis, иннервируемого n. radialis). Наблюдаются расстройства чувствительности на наружной (радиальной) поверхности предплечья (рис, 84 и 85).
N. radialis (лучевой нерв)
Смешанный нерв, возникает в основном из волокон СVII (отчасти и CV, CVI, СVIII и DI) корешков, проходящих сначала в составе первичного среднего, затем вторичного заднего пучка сплетения.
При поражении СVII корешка или первичного среднего пучка выпадает основная функция нерва (кроме m. brachio-radialis и m. supinator) в комбинации с частичным поражением n. mediani, его верхней ножки (ослабление пронации и ладонного сгибания кисти).
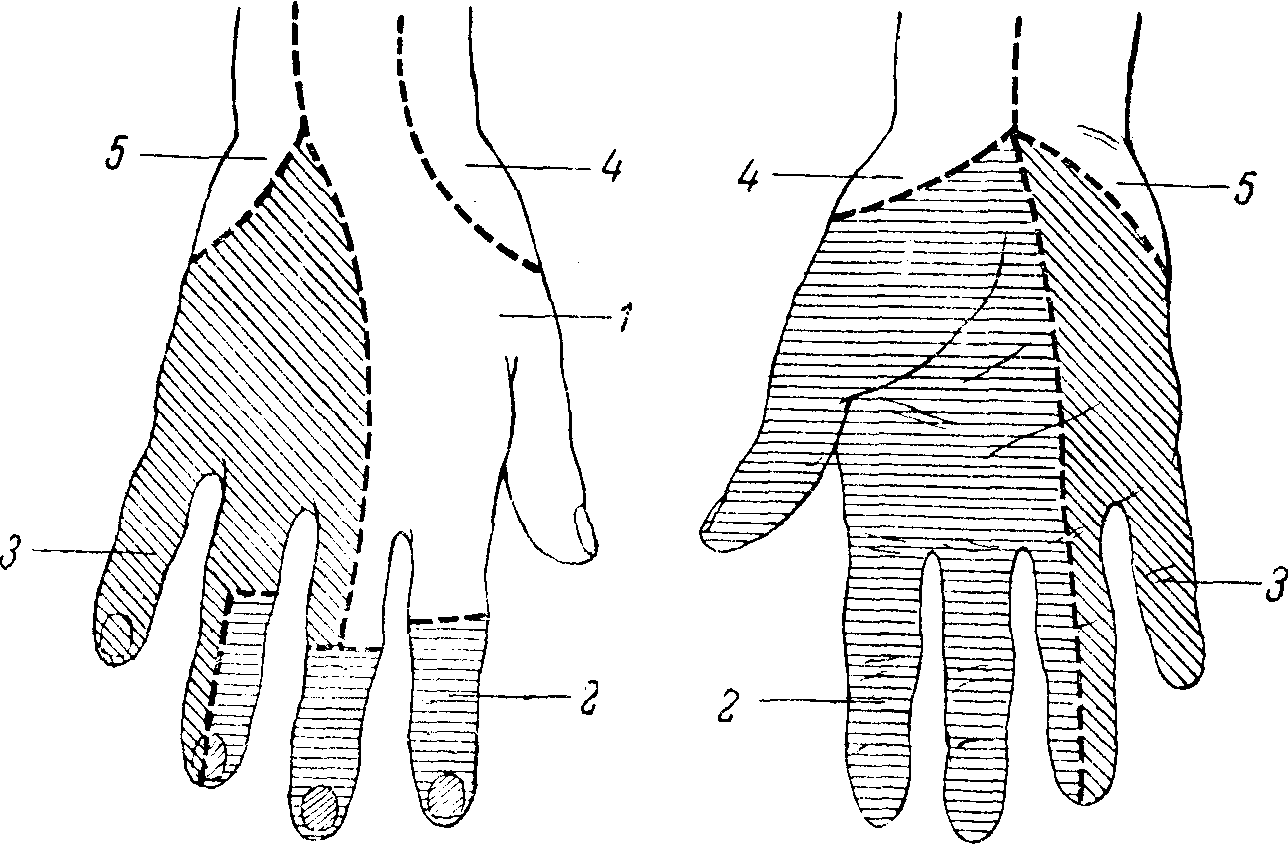
Рис. 86. Схема кожной иннервации кисти.
1 — лучевой нерв; 2 — срединный нерв; 3 — локтевой нерв; 4 — n. cutaneus antibrachii lateralis (от кожно-мышечного нерва); 5 — n. cutaneus antibrachii medialis.
При поражении вторичного заднего пучка выпадают те же основные функции n. radialis, но уже в комбинации с поражением n. axillaris.
Двигательные волокна n. radialis иннервируют разгибатели предплечья (m. triceps, m. anconeus), кисти (mm. extensores carpi radiales и carpi ulnares) и пальцев (mm. extensores digitorum), супинатор предплечья (m. supinator), мышцу, отводящую большой палец (m. abductor pollicis longus) и m. brachio-radialis, принимающий участие в сгибании предплечья.
Чувствительные волокна иннервируют кожу задней поверхности плеча (n. cutaneus brachii posterior), дорсальной поверхности предплечья (n. cutaneus antibrachii dorsalis), радиальную сторону тыльной поверхности кисти и частично I, II и иногда III пальцев, как это показано на рис. 84, 85 и 86.
При высоком поражении n. radialis, в подмышечной ямке, в верхней трети плеча возникает паралич разгибателей предплечья, кисти, основных фаланг пальцев, мышцы, отводящей большой палец, супинатора; ослаблено сгибание предплечья (т. brachio-radialis). Угасает рефлекс с сухожилия m. tricipitis и несколько ослаблен карпо-радиальный (за счет выключения сокращения m. brachio-radialis). Чувствительность выпадает на дорсальной поверхности плеча, предплечья, отчасти кисти и пальцев, как это показано на рис. 84, 85, 86. Зона чувствительных расстройств на кисти нередко бывает значительно уменьшенной из-за перекрытия зоны иннервацией соседних нервов. Суставно-мышечное чувство не страдает. При более низких уровнях поражения функция нерва страдает ограниченно, так как сохраняются выше отходящие ветви, что облегчает задачи топической диагностики.
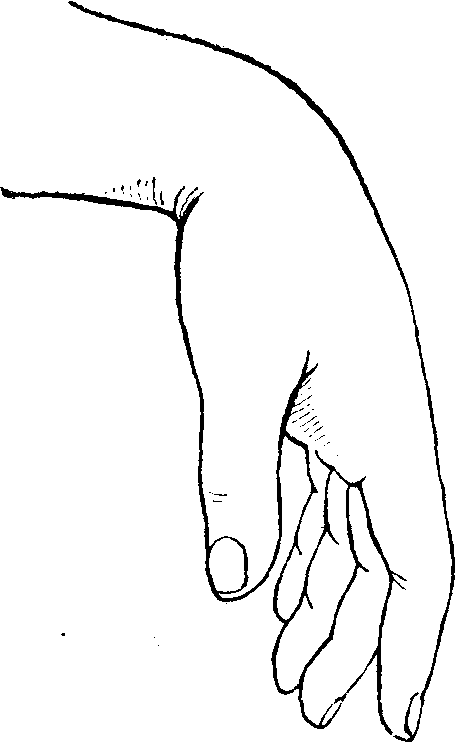
Рис. 87. „Свисающая» кисть при поражении лучевого нерва.
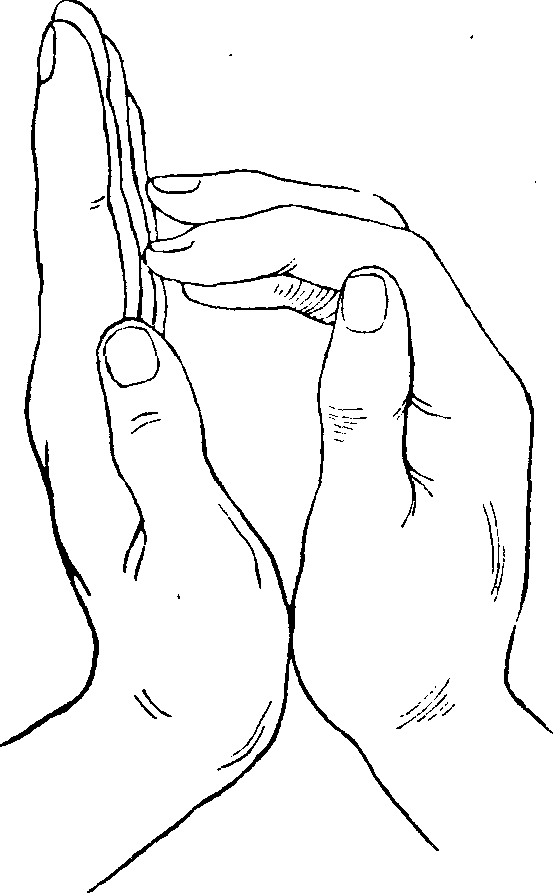
Рис. 88. Тест „разведения ладоней и пальцев» при поражении лучевого нерва.
На стороне поражения согнутые пальцы „скользят», спускаясь по поверхности ладони здоровой кисти.
При поражении нерва, весьма частом, на уровне средней трети плеча сохраняется функция разгибания предплечья и разгибательно-локтевой рефлекс (m. triceps) и не нарушается чувствительность на плече (n. cutaneus brachii posterior).
При поражении в нижней трети плеча может оказаться сохраненной функция m. brachio-radialis и чувствительность на дорсальной поверхности предплечья (n. cutaneus antibrachii dorsalis), так как соответствующие ветви отходят от основного ствола нерва выше, в средней трети плеча,
При поражении нерва на предплечьи функция m. brachio-radiatis и n. cutanei antibrachii dorsalis сохраняется как правило; выпадения ограничиваются поражением разгибателей кисти и пальцев с нарушениями чувствительности только на кисти. При поражении же еще ниже, в средней трети предплечья, выпадения двигательной функции могут быть еще более ограниченными; при сохранности разгибания кисти может страдать только разгибание основных фаланг пальцев.
При поражении лучевого нерва возникает типичная «падающая», или свисающая, кисть (рис. 87).
Среди многочисленных описаний проб или тестов, определяющих двигательные расстройства при поражении лучевого нерва, можно отметить:
1) невозможность разгибания кисти и пальцев;
2) невозможность отведения большого пальца;
3) при разведении сложенных вместе ладонями кистей с выпрямленными пальцами, пальцы пораженной кисти не отводятся, а согнутые — как бы «скользят» по ладони здоровой, отводимой кисти (рис. 88).
N. ulnaris (локтевой нерв)
Нерв смешанный, составляется из волокон CVIII — DI корешков, проходящих затем в составе сначала первичного нижнего, затем вторичного внутреннего пучка сплетения.
При поражении корешков CVIII — DI первичного нижнего и вторичного внутреннего пучка сплетения функция нерва страдает одинаково в сочетании, с поражением кожных внутренних нервов плеча и предплечья (nn. cutanei brachii и antibrachii mediales) и частичным нарушением функции n. mediani, его нижней ножки (ослабление сгибателей пальцев, мышц thenaris), что создает клиническую картину паралича Дежерин — Клюмпке.
Двигательная функция нерва в основном состоит в ладонной флексии кисти (m. flexor carpi ulnaris), сгибании V, IV и отчасти III пальцев (mm. lumbricales, flexor digitorum profundus, interossei, flexor digiti V), приведении пальцев, их разведении (mm. interossei) и приведении большого пальца (m. adductor pollicis); кроме того, в разгибании средних и концевых фаланг пальцев (mm. lumbricales, interossei). В отношении иннервации движений II — V пальцев функция локтевого нерва является сопряженной с функцией срединного: первый имеет преимущественное отношение к функции V и IV, срединный — II и III пальцев. Чувствительные волокна иннервируют кожу ульнарного края кисти, V и частично IV, реже III пальцев, как это показано на рис. 86.
Полное поражение локтевого нерва вызывает ослабление ладонного сгибания кисти (сгибание сохраняется частично за счет m. flexor carpi radialis и m. palmaris от n. medianus), отсутствие сгибания IV и V, отчасти и III пальцев, невозможность сведения и разведения пальцев, особенно V и IV, невозможность приведения большого пальца.
Поверхностная чувствительность нарушена обычно в коже V и ульнарной половине IV пальца и соответствующей им ульнарной части кисти (рис. 86). Суставно-мышечное чувство расстроено в мизинце. Боли при поражении локтевого нерва нередки, обычно иррадиируют в мизинец. Возможны цианоз, нарушения потоотделения и понижение кожной температуры в зоне, примерно совпадающей с участком чувствительных расстройств. Атрофии мышц кисти при поражении n. ulnaris выступают отчетливо; заметны западения межкостных промежутков, особенно I, а также резкое уплощение hypothenaris.
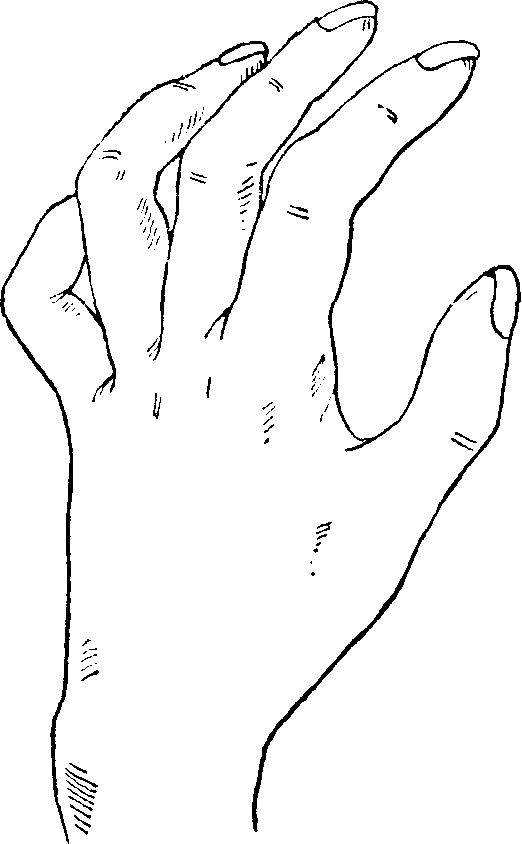
Рис. 89. „Когтеобразная» кисть при поражении локтевого нерва.

Рис. 90. Поражение локтевого нерва.
При сжатии кисти в кулак V и IV пальцы не сгибаются.
В результате поражения mm. interossei и lumbricales кисть принимает вид «когтистой, птичьей лапы»: при гиперэкстензии основных фаланг наблюдается сгибание средних и концевых, благодаря чему пальцы принимают когтеобразное положение. Это особенно резко выражено в отношении V и IV пальцев. Одновременно пальцы несколько разведены, особенно отведены IV и, главным образом, V пальцы (рис. 89). Первые свои ветвиn. ulnaris отдает только на предплечьи, почему поражение его на всем протяжении до локтевого сустава и верхнего отдела предплечья дает одинаковую клиническую картину.
Поражение в области средней и нижней третей предплечья оставляет сохранной иннервацию m. flexor carpi ulnaris и т. flexor digitorum profundus, в силу чего не страдает ладонное сгибание кисти и сгибание концевых фаланг V и IV пальцев. Зато степень «когтистости» кисти усиливается.
Для определения двигательных расстройств, возникающих при поражении локтевого нерва, существуют следующие основные тесты.
1. При сжатии руки в кулак V и IV, отчасти III пальцы сгибаются недостаточно (рис. 90).
2. Сгибание концевой фаланги V пальца (или «царапанье» мизинцем по столу при плотно прилегающей к нему ладони) неосуществимо.
3. Невозможно приведение пальцев, особенно V и IV.
4. Проба большого пальца: больной растягивает полоску бумаги, захватив ее обеими руками между согнутым указательным и выпрямленным большим пальцами; при поражении локтевого нерва и, следовательно, параличе m. adductoris pollicis, приведение большого пальца невозможно, и полоска бумаги не удерживается выпрямленным большим пальцем. В стремлении удержать бумагу больной сгибает концевую фалангу большого пальца при помощи m. flexoris pollicis, иннервируемого срединным нервом (рис. 91).
N. medianus (срединный нерв)
Смешанный нерв, образуется из волокон СV, CVI, CVII, CVIII и DI корешков, проходящих в составе, главным образом, среднего и нижнего первичных пучков сплетения. В дальнейшем волокна срединного нерва проходят в наружном и внутреннем вторичных пучках. Отходящая от наружного пучка верхняя ножка n. mediani и от внутреннего пучка нижняя его ножка сливаются, образуя петлю срединного нерва.
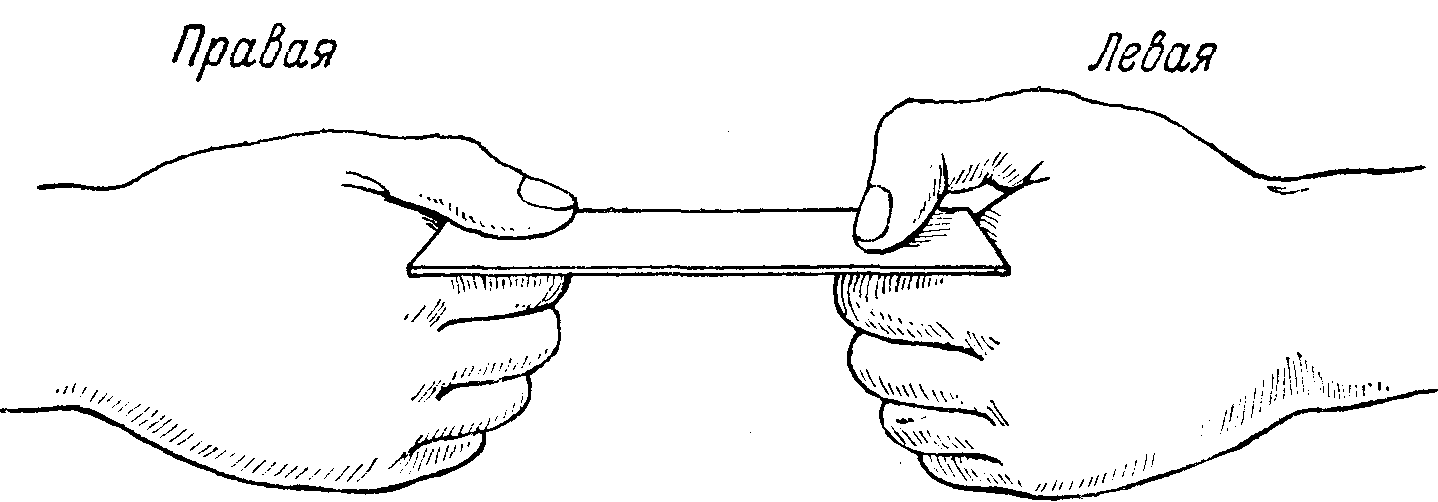
Рис. 91. Тест большого пальца.
В правой кисти прижатие полоски бумаги возможно только выпрямленным большим пальцем за счет ш. adductor pollicis — n. ulnaris (поражен срединный нерв); в левой кисти прижатие возможно только за счет ш. flexor pollicis longus — n. medianus (поражен локтевой нерв).
При поражении СVII или первичного среднего пучка сплетения функция нерва страдает частично в результате ослабления сгибания кисти (m. flexor carpi radialis), пронации (mm. pronatores) в сочетании с поражением лучевого нерва.
Почти то же выпадение функции n. mediani возникает и при поражении вторичного наружного пучка сплетения, в который переходят из первичного среднего пучка волокна верхней ножки нерва, но уже в сочетании с поражением кожно-мышечного нерва.
При поражении СVIII — DI корешков, первичного нижнего и вторичного внутреннего-пучка сплетения (паралич Дежерин — Клюмпке) страдают в комбинации с поражением n. ulnaris, пn. cutanei brachii и antibrachii mediales те волокна n. mediani, которые составляют нижнюю его ножку (ослабление сгибателей пальцев и мышц thenaris).
Двигательная функция нерва в основном состоит в пронации (mm. pronatores teres и quadratus), в ладонном сгибании кисти вследствие сокращения m. flexor carpi radialis и m. palmaris longus (совместно с m. flexor carpi ulnaris от n. ulnaris), сгибании пальцев, преимущественно I, II и III (mm. lumbricales, flexor digitorum sublimis и profundus, flexor pollicis), разгибании средних и концевых фаланг II и III пальцев (lumbricales).
Чувствительные волокна n. mediani иннервируют кожу ладонной поверхности I, II, III и радиальной половины IV пальцев, соответствующую им часть ладони, а также кожу тыла концевых фаланг названных пальцев (см. рис. 86).
При поражении срединного нерва страдает пронация, ослабляется ладонное сгибание кисти (сохраняется лишь за счет m. flexor carpi ulnaris от n. ulnaris), нарушается сгибание I, II и III пальцев и разгибание средних фаланг II и III пальцев (mm. lumbricales, interossei).
Поверхностная чувствительность нарушена на кисти в зоне, свободной от иннервации локтевого и лучевого нервов (см. рис. 86). Суставно-мышечное чувство всегда нарушено в концевой фаланге указательного, а часто и III пальцев. Атрофии мышц при поражении срединного нерва выражены наиболее отчетливо в области thenaris. Возникающее вследствие этого уплощение ладони и приведение большого пальца вплотную и в одну плоскость к указательному создают своеобразное положение кисти, которую называют «обезьяньей» (рис. 92). Боли при повреждении срединного нерва, особенно частичном; часты и интенсивны и нередко принимают характер каузалгических (см. выше). В последнем случае положение кисти может приобретать «причудливый» характер. Так же часгы и характерны для поражения срединного нерва и вазомоторно-секреторно-трофические расстройства: кожа, особенно I, II и III пальцев, приобретает синюшную или бледную окраску; становятся «тусклыми», ломкими и исчерченными ногти; наблюдается атрофия кожи, истончение пальцев (особенно II и III), расстройства потоотделения, гиперкератоз, гипертрихоз, изъязвления и пр. Указанные расстройства, как и боли, более выражены при частичном, а не полном поражении n. mediani.

Рис. 92. „Обезьянья» кисть при поражении срединного нерва.
Первые свои ветви n. medianus, как и n. ulnaris, отдает только на предплечье, поэтому клиническая картина при высоком поражении его на всем протяжении от подмышечной ямки до верхних отделов предплечья одинакова.
При поражении n. mediani в средней трети предплечья, при котором сохраняются ветви, отходящие к m. pronator teres, m. flexor carpi radialis, m. palmaris longus, m. flexor digitorum sublimis, функции пронации, ладонного сгибания кисти и сгибания средних фаланг пальцев не страдают. При еще более низких поражениях нерва может сохраниться и функция сгибания концевых фаланг I, II и III пальцев (m. flexor pollicis longus и m. flexor digitorum profundus), и тогда все симптомы поражения ограничиваются поражением мышц thenaris, lumbricales и нарушениями чувствительности в типичной зоне.
Основными тестами для определения двигательных расстройств, возникающих при поражении срединного нерва, являются следующие.
1. При сжатии руки в кулак I, II и отчасти III пальцы не сгибаются (рис. 93).
2. Сгибание концевых фаланг большого и указательного пальцев невозможно, как и «царапанье» указательным пальцем по столу при плотно прилегающей к нему кисти.
3. При пробе большого пальца (см. выше) больной не может удержать полоску бумаги согнутым большим пальцем и будет удерживать ее путем приведения выпрямленным большим пальцем (m. adductor pollicis от сохраненного n. ulnaris), как это показано на рис. 91.
N. cutaneus brachii media1is (кожный внутренний нерв плеча)
Чувствительный нерв, волокна которого возникают из cviii — di, частично и dii корешков и проходят в составе сначала первичного нижнего, затем вторичного внутреннего пучка сплетения и иннервируют кожу внутренней поверхности плеча.
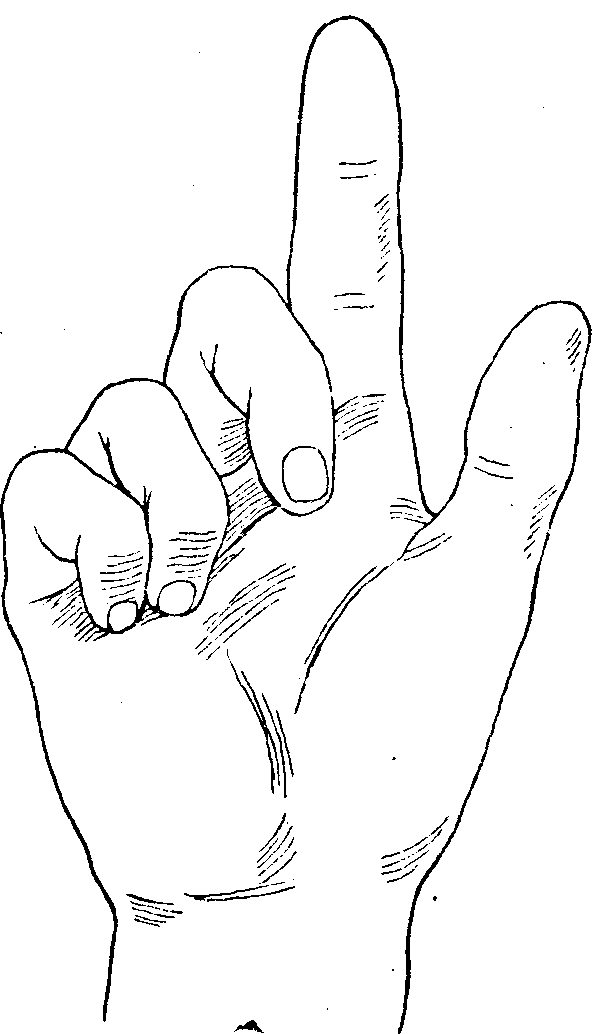
Рис. 93. Поражение срединного нерва.
При сжатии кисти в кулак I и II пальцы не сгибаются.
При поражении его возникают нарушения чувствительности и боли в зоне плеча, указанной на рис. 84 и 85.
N. cutaneus antibrachii medialis (кожный внутренний нерв предплечья)
Чувствительный нерв, волокна которого начинаются из тех же СVIII — dii корешков и проходят в составе сначала первичного нижнего, затем вторичного внутреннего пучка сплетения и иннервируют кожу внутренней поверхности предплечья.
При поражении нерва возникают нарушения чувствительности, возможно, и боли в зоне предплечья, указанной на рис. 84 и 85.
Изолированные поражения названных нервов редки. Поражение их чаще входит в клиническую картину повреждения нижнего или внутреннего пучков сплетения или наблюдается в комбинации с поражениями других нервов конечности.
Nn. thoracales (грудные нервы)
Nn. thoracales являются смешанными спинальными нервами (рис. 94), составляющимися из корешков DI — DХII (или ThI — ТХII).
Как все спинальные нервы, они по выходе из межпозвоночного канала делятся на задние и передние ветви. Передние ветви I — II торакальных нервов принимают участие в образовании плечевого, а передняя ветвь XII нерва — поясничного сплетений. Задние ветви (рис. 94), гг. posteriores, иннервируют двигательными волокнами мышцы спины и чувствительными — кожу спины (см. рис. 4).
Передние ветви, rr. anteriores, называются межреберными нервами (nn. intercostales). Посредством rr. communicantes они связаны с ганглиями симпатического пограничного ствола.
Двигательные волокна межреберных нервов (от шести верхних) иннервируют мышцы грудной клетки, принимающие участие в акте дыхания (mm. serrati, levatores costarum, intercostales, subcostales, transversus thoracis). Двигательные волокна от шести нижних межреберных нервов иннервируют мышцы брюшного пресса (mm. recti, obliqui и transversi abdominis).
Чувствительные волокна межреберных нервов иннервируют кожу наружной (rr. cutanei lateralis) и передней поверхностей (rr. cutanei anteriores) грудной клетки и живота (см. рис. 4), а также плевру и брюшину.
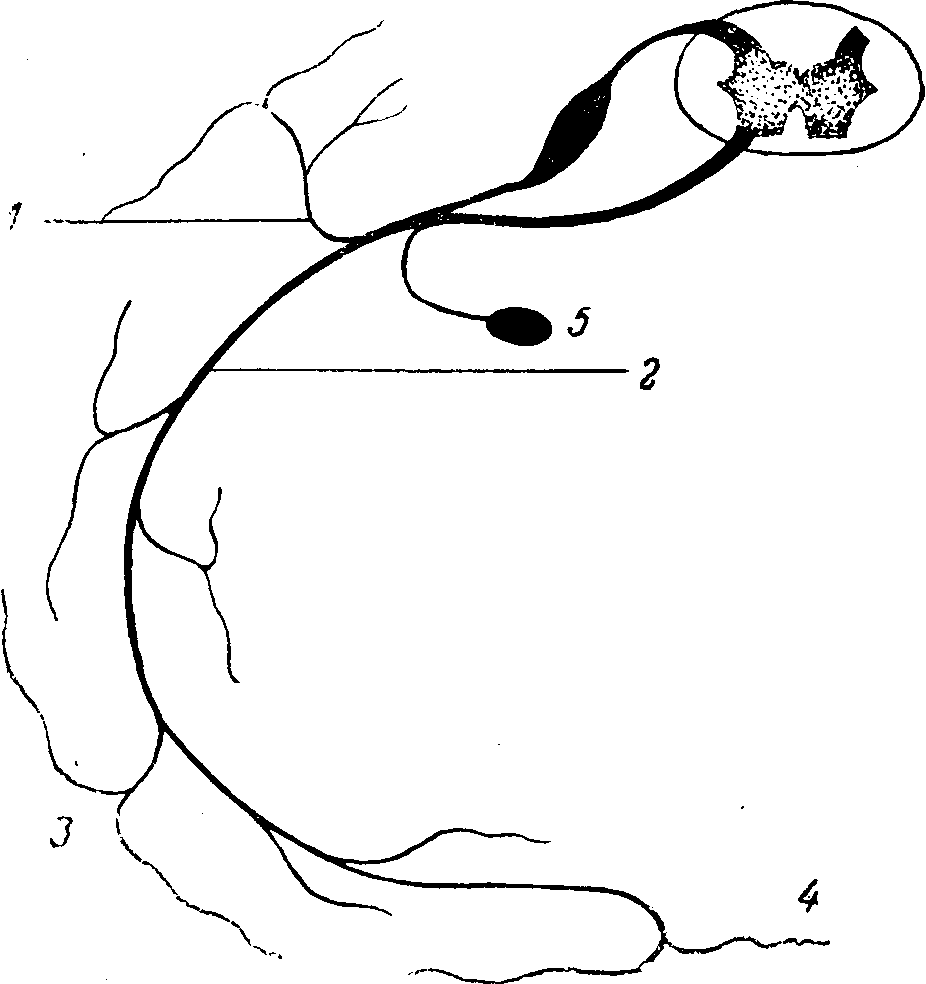
Рис. 94. Схема торакального нерва.
1 — ramus posterior; 2 — ramus anterior (n. intercostalis); 3 — ramus cutaneus lateralis; 4 — ramus cutaneus anterior; 5 — ganglion sympathicus.
При поражении межреберных нервов возникают боли и расстройства чувствительности в соответствующих зонах, а при поражении нижних шести нервов, кроме того, утрата брюшных рефлексов и парез мышц брюшного пресса.
Межреберная невралгия может достигать значительной интенсивности; боли носят опоясывающий характер. При редко наблюдающемся одновременном поражении межпозвоночных узлов (ганглионеврите) наблюдается высыпание пузырьков herpes zoster на участках кожи, иннервируемых пораженными нервами.
При поражениях rr. posteriores грудных нервов, если они множественны, развиваются парезы длинных мышц спины (mm. spinales и др.), лордоз, затруднения в движениях туловища и т.д. Расстройства чувствительности при этом возникают на спине (см. рис. 4).
Plexus lumbalis (поясничное сплетение)
Поясничное сплетение составляется из передних ветвей LI, lii, LIII, части LIV и DХII спинальных нервов. Образует 3 поясничные петли (ansae): первая из LI и LII; вторая из LII—LIII и третья — из LIII—LIV. Сплетение расположено кзади от m. psoas major и кпереди от поперечных отростков поясничных позвонков (рис. 95). Поражение поясничного сплетения вызывает комбинированный паралич бедренного и запирательного нервов и нарушение функции n. cutanei femoris lateralis, причем повреждение бедренного нерва носит все черты высокого его поражения (см. ниже). Та же клиническая картина возникает при поражении LI — LIV корешков; при повреждении Lv корешка, входящего в крестцовое сплетение, присоединяется изолированный от других симптомов поражения седалищного нерва паралич m. tibialis anterioris (LV — тыльная флексия — разгибание стопы).
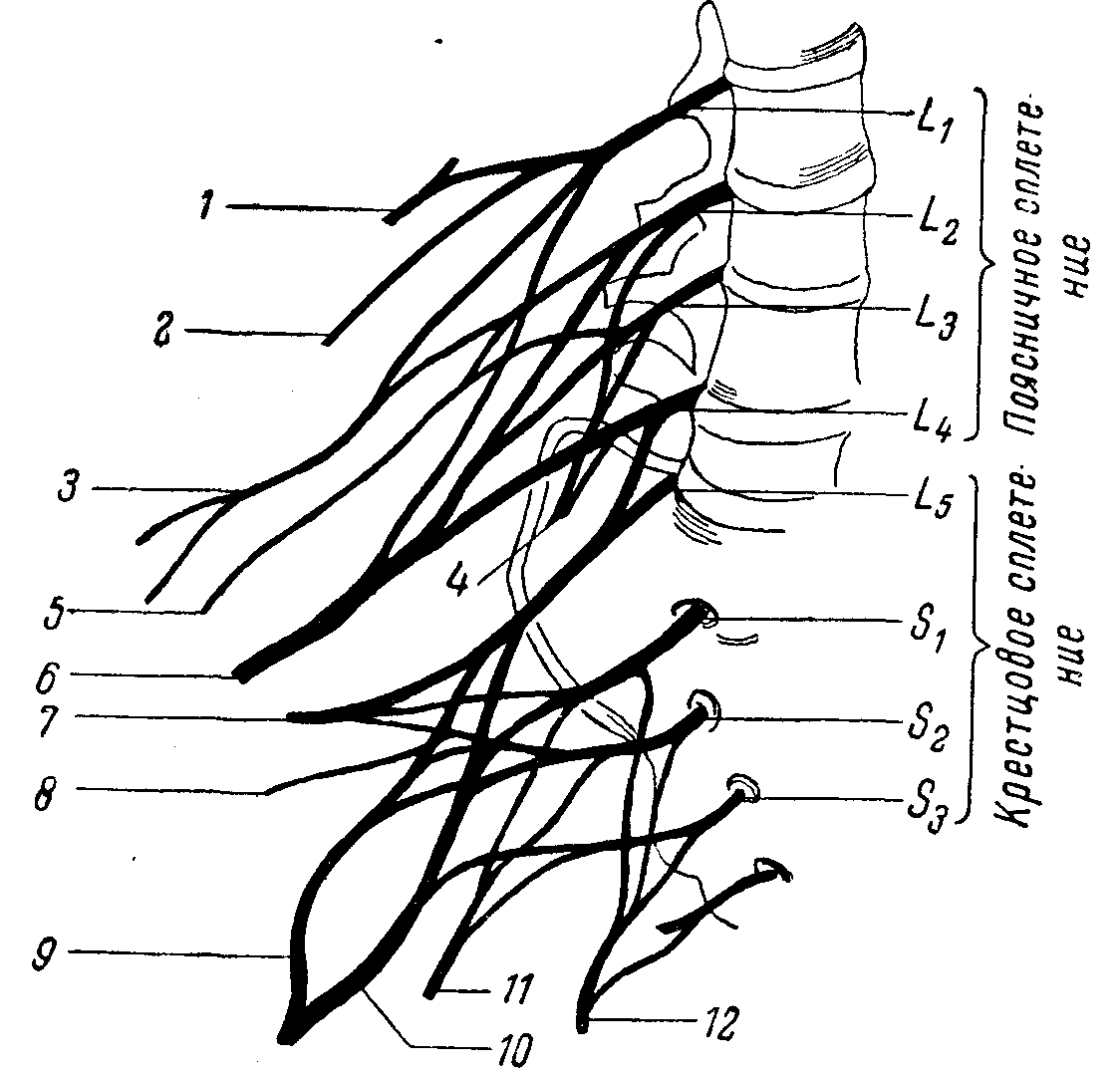
Рис. 95. Схема поясничного и крестцового сплетений (по Воробьеву — несколько изменена).
1 — n. ilio-hypogastricus; 2 — n. ilio-inguinalis; 3 — n. genito-femoralis; 4 — n. obturatorius; 5 — h. cutaneus femoris lateralis; 6 — n. femoralis; 7 — n. gluteus superior; 8 — n. gluteus inferior; 9 — n. peroneus; 10 — n. tibialis; 11 n. cutaneus femoris posterior; 12 — n. pudendus.
Основными нервами, исходящими из поясничного сплетения, являются следующие.
N. femoralis (cruralis — бедренный нерв)
Смешанный нерв, составляющийся из волокон LII, LIII и LIV корешков.
Двигательные волокна нерва иннервируют m. ilio-psoas, m. quadriceps и др.; чувствительные — кожу нижних двух третей передней поверхности бедра (n. cutaneus femoris anterior) и передне-внутренней поверхности голени (n. saphenus).
При поражении бедренного нерва ниже пупартовой связки невозможно разгибание голени, заметна атрофия m. quadricipitis, утрачен коленный рефлекс, нарушена чувствительность в зоне, соответствующей иннервации n. sapheni (см. рис. 96).
При повреждении нерва выше пупартовой связки присоединяются расстройства чувствительности на передней поверхности бедра, и, наконец, при самых высоких, наиболее редких поражениях, страдает функция m. ilio-psoas, что обусловливает невозможность сгибания бедра (приведения его к животу) и приподнимания туловища в лежачем положении. Походка больного затруднена.
При раздражении нерва обнаруживается симптом Вассермана: в положении больного на животе поднимание выпрямленной ноги или сгибание голени в коленном суставе вызывает боль в паховой области или по передней поверхности бедра, по ходу нерва (растяжение n. femoralis).
N. obturatorius (запирательный нерв)
Нерв смешанный, составляется из волокон lii, LIII и LIV корешков. Двигательные волокна иннервируют в основном всю группу приводящих бедро мышц (mm. adductores) и m. obturator externus. Чувствительные волокна (г. cutaneus n. obturatorii) иннервируют нижнюю половину внутренней поверхности бедра. При поражении n. obturatorii приведение ноги затруднено, невозможно наложение одной ноги на другую (mm. adductores); затруднен также поворот ноги кнаружи (m. obturator externus). Чувствительные расстройства обнаруживаются на внутренней поверхности бедра (см. рис. 96).
N. cutaneus femoris lateralis (наружный кожный нерв бедра)
Чувствительный нерв, составляющийся из волокон LII — LIII корешков и иннервирующий кожу наружной поверхности бедра. При поражении нерва возникают расстройства чувствительности в зоне его иннервации (см. рис.96); раздражение его сказывается появлением парестезий в виде «ползания мурашек», онемения, покалывания в той же территории кожи (meralgia paraesthetica, или болезнь Рота).
N. genito-femoralis (бедренно-половой нерв)
Смешанный нерв из li — lii корешков. Двигательные волокна (n. spermaticus externus) иннервируют m. crema. ster и tunica dartos, чувствительные (пп. lumbo-inguinalis, spermaticus internus) — кожу передней и внутренней поверхностей бедра в верхней трети.
При поражении нерва угасает рефлекс кремастера и возникают расстройства чувствительности в соответствующей зоне (см. рис. 96).
Plexus sacralis (крестцовое сплетение)
Крестцовое сплетение составляется из волокон передних ветвей LV, SI, SII и части волокон LIV и SIII спинальных нервов и состоит из двух нижних поясничных и двух верхних крестцовых петель (ansae): из LIV — LV, LV — SI, SI — SII и SII — SIII. Сплетение расположено на передней поверхности крестца. Исходящие из него нервы выходят через большое седалищное. отверстие. При посредстве части волокон передней ветви Liv спинального нерва крестцовое сплетение соединяется с поясничным (см. рис. 95).
Поражение крестцового сплетения или корешков, из которых оно составляется, вызывает выпадение функции всех нервов, из него исходящих.
N. ischiadicus (седалищный нерв)
Смешанный, самый мощный нерв человеческого тела, составляющийся из волокон LV, SI, SII и SIII корешков (см. рис. 95).
Лишь очень высокое поражение его выше ягодичной складки дает, кроме выпадения функций большеберцового и малоберцового нервов, выпадение функции мышц, иннервируемых нервом на бедре, т. е. невозможность сгибания голени (поражение mm. biceps femoris, semitendinosus и semimembranosus). Такие высокие поражения часто сопровождаются одновременным поражением и n. cutanei femoris posterioris (см. ниже). Естественно, что при полном поражении седалищного нерва страдают функции обеих его ветвей — тибиального и перонеального нервов, что дает основной симптомокомплекс в виде полного паралича стопы и пальцев, утраты рефлекса ахиллова сухожилия и. анестезии почти всей голени и стопы (кроме зоны n. sapheni — см. рис. 96).
Поражения n. ischiadici могут сопровождаться жестокими болями. При раздражении нерва характерным является симптом Ласега: если больному в положении лежа на спине сгибать в тазобедренном суставе (поднимать) выпрямленную в коленном суставе ногу, то возникает боль по ходу седалищного нерва, т. е. по задней поверхности бедра и голени (первая фаза); если же согнуть ногу в коленном суставе, то дальнейшее сгибание в тазобедренном суставе происходит безболезненно (вторая фаза приема Ласега).
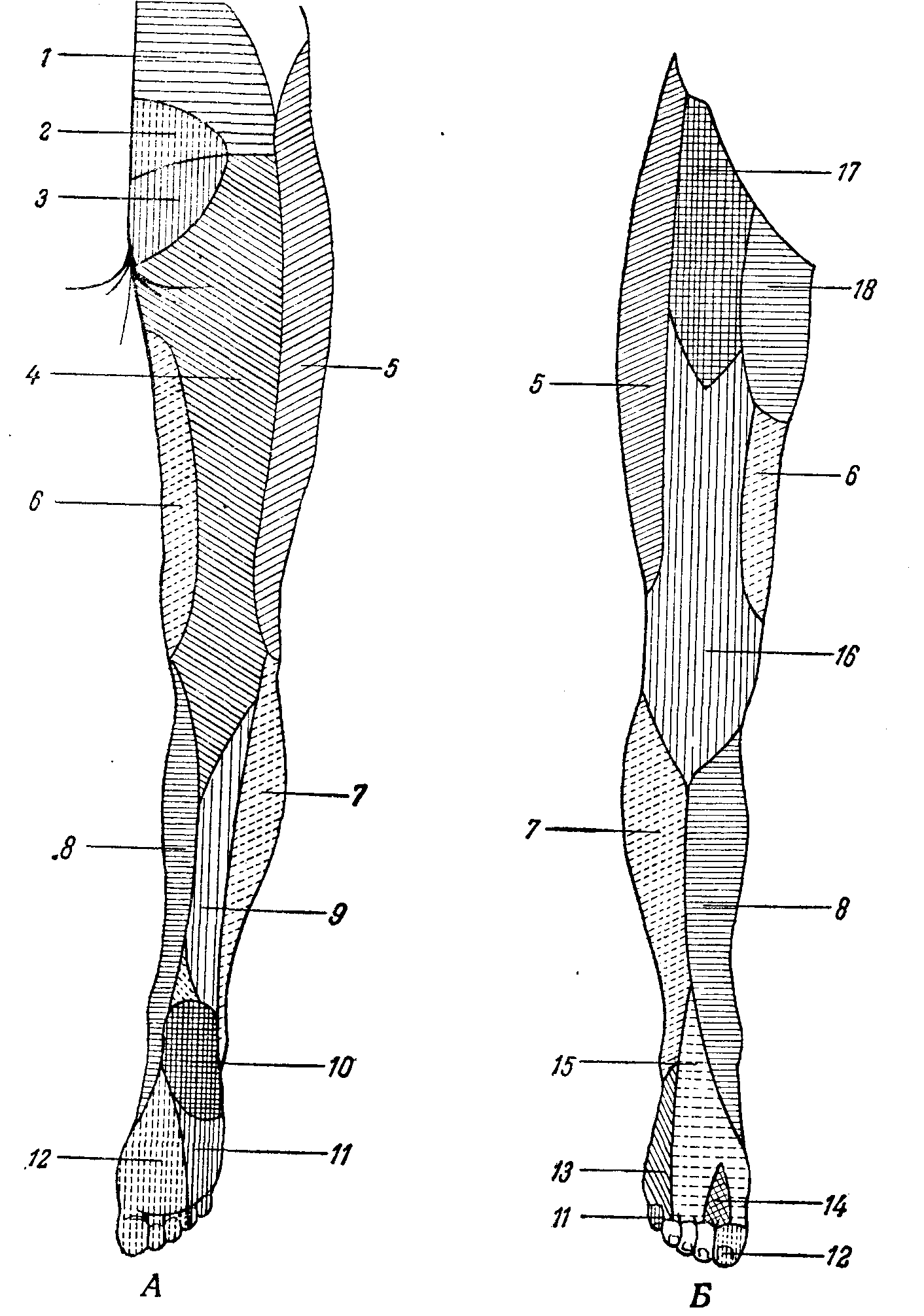
Рис. 96. Схема кожной иннервации нижней конечности. А — задняя поверхность; Б — передняя поверхность.
1 — nn. clunium superiores; 2 — rami posteriores sacrales; 3 — nn. clunium medii; 4 — n. cutaneus femoris posterior; 5 — n. cutaneus femoris lateralis 6 — n. obturatorlus; 7 — n. cutaneus surae lateralis (от n. peroneus); 8 — n. saphenus (от n. femoralis); 9 — n. cutaneus surae medialis (от n. tibialis); 10 — ramus calcaneus (от n. tibialis); 11 — n. plantaris lateralis (от n. tibialis); 12 — n. plantaris medialis (от n. tibialis), 13 — n. suralis (от tibialis и n. peroneus); 14 — n. peroneus profundus; 15 — n. peroneus superficialis; 16 — n. cutaneus femoris anterior (от n. femoralis); 17 — n. ilio-inguinalis; 18 — n. genito-femoralis.
Анатомическое деление седалищного на большеберцовый и малоберцовый нервы происходит, как правило, в верхнем отделе подколенной ямки. Однако совершенно отчетливое субэпиневральное обособление тибиальной и перонеальной порций нерва осуществляется обычно еще в полости малого таза. Ранения такого крупного нерва, как седалищный, редко бывают полными. Чаще страдает больше та или другая его порция.
N. peroneus (малоберцовый нерв)
Нерв смешанный, является одной из двух основных ветвей седалищного нерва и возникает в основном из волокон LIV, LV и SI корешков.
Двигательные волокна иннервируют, главным образом, разгибатели стопы (m. tibialis anterior), разгибатели пальцев (mm. extensores digitorum) и мышцы, поворачивающие стопу кнаружи (mm. peronei).
Чувствительные волокна нерва иннервируют кожу наружной поверхности голени (n. cutaneus surae lateralis) и тыльную поверхность стопы и пальцев (кожные ветви от n. peroneus superficialis и n. peroneus profundus), как это показано на рис. 96.
При поражении малооерцового нерва невозможно разгибание (тыльная флексия) стопы и пальцев, а также поворот стопы кнаружи. Ахиллов рефлекс (n. tibialis) сохраняется.
Чувствительные расстройства возникают на наружной поверхности голени и тыльной поверхности стопы (см. рис. 96).
Суставно-мышечное чувство в пальцах ног не нарушается (из-за сохранности чувствительности от n. tibialis). Боли обычно незначительны или отсутствуют; то же относится и к трофическим расстройствам.
Стопа при поражении малоберцового нерва свисает, слегка повернута кнутри, пальцы несколько согнуты (pes equino-varus — рис. 97). Заметно исхудание мышц на передне-наружной поверхности голени. Походка больного становится весьма типичной («перонеальная», «петушиная», stoppage): больной, чтобы не задевать пола носком свисающей стопы, высоко поднимает ногу и сначала ступает носком, затем наружным краем стопы и, наконец, подошвой.
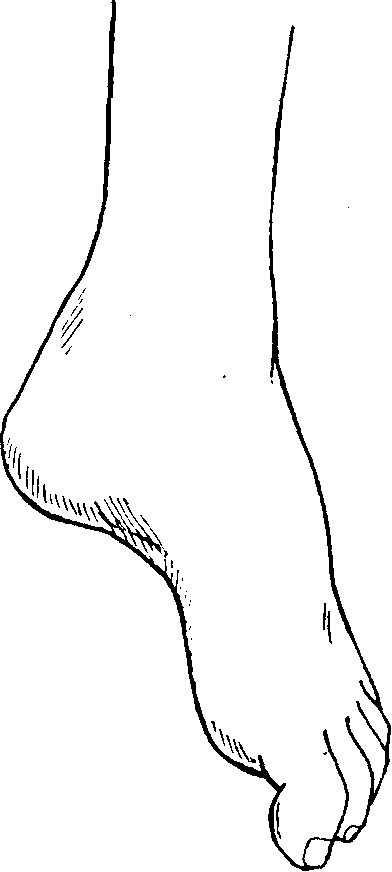
Рис. 97. „Свисающая» стопа при поражении малоберцового нерва.
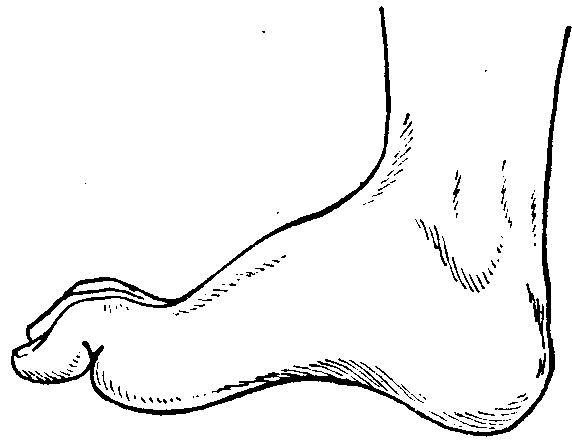
Рис. 98. Pes calcaneus при поражении большеберцового нерва.
Для определения двигательных расстройств, возникающих при поражении малоберцового нерва, кроме указанной походки, существуют следующие основные тесты.
1. Невозможно разгибание (тыльная флексия) и поворот стопы кнаружи, а также разгибание пальцев.
2. Невозможно становиться и ходить на пятках.
N. tibialis (большеберцовый нерв)
Смешанный нерв, является другой основной ветвью n. ischiadici и возникает из волокон от LIV до SIII корешков. В функциональном отношении он в значительной мере является антагонистом малоберцового нерва.
Двигательные волокна его иннервируют сгибатели стопы (m. triceps surae, т. е. m. soleus и две головки т. gastrocnemii), сгибатели пальцев (mm. flexores digitorum) и мышцы, поворачивающие стопу кнутри (главным образом m. tibialis posterior).
Чувствительные волокна нерва иннервируют заднюю поверхность голени (n. cutaneus surae medialis), подошву и подошвенную поверхность пальцев с заходом на тыльную поверхность концевых фаланг (rr. cutanei от nn. plantares lateralis и medialis) и наружный край стопы (n. suralis, составляющийся от анастомозов волокон малоберцового и большеберцового нервов), как это изображено на рис. 96.
Поражение большеберцового нерва вызывает паралич мышц, сгибающих стопу и пальцы (подошвенная флексия) и поворачивающих стопу кнутри. Ахиллов рефлекс утрачен.
Чувствительные расстройства возникают в зонах, указанных на рис. 96, т. е. на задней поверхности голени, подошве и подошвенных поверхностях пальцев, на тыле их концевых фаланг. Суставно-мышечное чувство в пальцах стопы при сохранности функции n. peronei не страдает (оно нарушается только при совместном поражении обоих нервов, т. е. малоберцового и большеберцового или основного ствола седалищного нерва).
Атрофии мышц обычно значительны и касаются задней группы мышц голени (m. triceps surae) и подошвы (углубленный свод стопы, западение межплюсневых промежутков).
Стопа находится в положении экстензии; выступающая пятка, углубленный свод и «когтистое» положение пальцев определяют наименование pes calcaneus (рис. 98).
Походка затруднена, но меньше, чем при «свисающей» перонеальной стопе: в данном случае больной становится на пятку в силу имеющейся экстензии стопы.
Тестами для определения двигательных расстройств при поражении n. tibialis являются: 1) невозможность сгибания (подошвенной флексии) стопы и пальцев и поворота стопы кнутри и 2) невозможность ходьбы на носках.
Боли при поражении n. tibialis (и волокон его в стволеn. ischiadici) возникают, как правило, и часто бывают крайне интенсивными. Ранения большеберцового нерва и пучков его в стволе седалищного нерва могут вызывать каузалгический синдром. Вазомоторно-секреторно-трофические расстройства также обычно значительны. В этом отношении существует определенное сходство большеберцового нерва со срединным, почему относительно каузалгии и трофических расстройств при поражении его можно сослаться на сказанное выше в. разделе общей симптоматологии данной главы и в описании поражения срединного нерва.
N. glutеus superior (верхний ягодичный нерв)
Двигательный нерв, составляющийся из волокон LIV, LV и SI корешков и иннервирующий mm. glutei medii, glutei minimi и m. tensor fasciae latae. Основной функцией нерва является отведение бедра кнаружи. При поражении его затруднено отведение бедра, а при двухстороннем — возникает валкая «утиная» походка.
N. g1utеus inferior (нижний ягодичный нерв)
Двигательный нерв, формирующийся из волокон LV, si и SII корешков и иннервирующий m. gluteus maximus.
Основной функцией нерва является разгибание (отведение кзади) бедра, а при стоянии в согнутом вперед положении — выпрямление туловища.
При поражении его возникает слабость разгибания (отведения кзади) бедра и соответствующие указанному затруднения движений туловища.
N. cutaneus femoris posterior (задний кожный нерв бедра)
Чувствительный нерв, составляющийся из волокон SI, SII и SIII корешков и иннервирующий кожу нижних отделов ягодиц, частично промежности и, главным образом, задней поверхности бедра.
При поражении нерва могут быть боли, парестезии и возникают расстройства чувствительности, преимущественно в коже задней поверхности бедра
Дата добавления: 2016-01-26; просмотров: 3134;
