Тяжелые механические травмы
Таблица 37. Тяжелые виды механических травм
| Локализация травм | Виды механических травм |
| Травмы мягких тканей | Ушиб, сотрясение, растяжение, разрыв, Сдавление. |
| Травмы опорно-двигательного аппарата | Вывих, перелом. |
| Черепно-мозговая травма | Механическое повреждение черепа и внутричерепного содержимого. |
| Травмы внутренних органов | Открытые или закрытые разрывы селезенки, печени, почки и т.д., проникающие ранения грудной клетки с развитием пневмоторакса (скопление воздуха в грудной клетке) и повреждением легкого, повреждение сердца и т.д. |
| Травмы органов чувств | травмы глаз, ушей, носа |
| Травмы вследствие длительного сдавления | Синдром длительного сдавления (СДС), синдром позиционного сдавления (СПС) |
| Политравма | Множественные, сочетанные и комбинированные повреждения. |
ТРАВМЫ МЯГКИХ ТКАНЕЙ
ПРИЗНАКИ МЕХАНИЧЕСКИХ ТРАВМ МЯГКИХ ТКАНЕЙ
Боль, припухлость, болезненность при прикосновении, гематома (кровоизлияние в ткани, синяк зеленовато-желтый или багровый цвет кожи).
Ушиб– это повреждение мягких тканей и образование гематомы (внутреннего кровоизлияния).
Растяжение связок– это то же повреждение мягких тканей, но с более продолжительной болью. Лечение: замечательно помогает мазь индовазин. Разрыв связок – иммоблизация.
Травма живота
Повреждения живота отмечаются в 5-9% всех травм. Страдают в основном мужчины 18-53 лет. В походных условиях – это обычно кататравма (при падении с высоты).
Травмы живота могут быть открытыми, проникающими. Особенно опасны закрытые травмы, происходящие в результате мощного прямого тупого насилия – например, при сильном ударе доской, палкой, или при падении животом на твердый предмет; при этом видимые повреждения отсутствуют (или незначительны), симптомы ограничиваются болями в животе, напряжением передней брюшной стенки.
Особенностью закрытых травм живота является нередкость в подобных случаях тяжелых повреждений внутренних органов, массивных внутренних кровотечений из-за травм сосудов, разрушений ткани органов, с излиянием агрессивного содержимого желудка, петель кишечника в брюшную полость. Об этих травмах следует помнить всегда!
Тупые травмы живота
Наиболее часто повреждаются паренхиматозные органы!
Таблица 38. Процент повреждения внутренних органов
| Паренхиматозные и полые органы | % |
| печень | 21%, |
| селезенка | 14-30%, |
| почки | 10,2%, |
| поджелудочная железа | 4,5%, |
| тонкая кишка | 23,8%, |
| мочевой пузырь | 12%, |
| толстая кишка | 10,1%, |
| желудок | до 5%, |
| двенадцатиперстная кишка | 1,9%. |
Для своевременного распознавания повреждений живота, органов брюшной полости следует учитывать: механизмы травмы; места приложения насилия и локализацию поражений; величину силового воздействия; возможность опосредованного поражения.
Таблица 39.Локализация поражений
| Локализация поражения | Что страдает? |
| Прямой удар в спину | Повреждаются почки; возможны забрюшинные кровотечения. |
| Сдавление между двумя предметами | Тонкая кишка, желудок, селезенка (с массивным кровотечением); нередки забрюшинные кровотечения, травмы мочевого пузыря. |
| Падение с высоты | страдают передняя брюшная стенка, печень, почки, желудок, тонкая и толстая кишка; забрюшинные кровотечения. |
| Падение на твердый предмет на спину | Поражаются почки. |
| Падение на живот | Часто повреждается печень (обширное кровотечение); желудок, кишечник (истечение агрессивного содержимого, в последующем – тяжелый сепсис). |
Дополнительные признаки
ü Язык сухой, обложенный.
ü Тошнота. Рвота, может быть с кровью.
ü Передняя брюшная стенка напряжена.
ü Возможен дегтеобразный стул – признак внутрижелудочного (в том числе вследствие язвы желудка), внутрикишечного кровотечения (вследствие травм, опухолей и пр.).
ü Боли в пояснице
ü Боли и чувство рези при мочеиспускании, болезненные позывы, кровь в моче; характерны для травм почек.
Для возникновения травм имеют значение: степень защищенности органов, особенности фиксации их; сила и направление удара; фиксация туловища (противоудар); инерция движения при падении с высоты (отрыв, смещение); степень наполнения полых органов содержимым, гидростатический эффект (лоханки почек, заполненные мочой).
Проникающие травмы живота
ü Занимают особое место. В походных условиях – это ранения холодным оружием – ножами, топорами, пилами.
ü Открытые травмы, ранения живота – в основном проникающие, с повреждениями внутренних органов.
ü Как правило, сопровождаются ранениями брюшины, паренхиматозных, полых органов.
Признаки
1. Рана живота.
2. Возможны: выпадение петель кишки, сальника, печени (частичное); ранения петель кишок – кровотечение с примесью кала (нечасто).
3. Обморок, коллапс. Шок. Больной бледен, покрыт холодным потом. Пульс частый, слабый. Артериальное давление снижено. Дыхание учащенное, поверхностное, грудного типа. Нарастающие явления дыхательной недостаточности. Рвота.
4. При ранениях мочевого пузыря из раны брюшной стенки запах мочи.
5. При осторожной пальпации живота (может осуществляться только при крайней необходимости, не касаясь раны!) отмечаются раз литые боли с преобладанием в области раны. Передняя брюшная стенка напряжена.
Внимание! Особое внимание нужно уделять пострадавшим, внутренние органы которых выходят во внешнюю среду. При отсутствии асептической повязки следует накладывать стерильную повязку; при отсутствии последней – использовать любую чистую хлопчатобумажную ткань.
Недопустимо! Давать употреблять воду и пищу.
Травма груди
Различают: открытые, закрытые травмы; ранения огнестрельным, холодным оружием – проникающие, непроникающие, касательные; сотрясения груди, органов грудной полости (тяжело протекают сотрясения сердца); ушибы, сжатия, сдавления, – при прямых ударах (каким-либо орудием, предметом, кулаком).
Они возможны в любых ситуациях – в быту, при стихийных бедствиях, катастрофах, дорожно-транспортных происшествиях, при взрывах, пожарах, обвалах породы (камнепадах и лавинах).
Закрытые травмы сердца
Внимание!
Возможны:
ü разрывы всех слоев мышцы сердца (смерть на месте происшествия);
ü разрывы мышечных волокон с кровоизлияниями в мышечные ткани сердца, под оболочки, отчасти в полость сердечной сумки (перикарда). Клинически они оцениваются как ушибы сердца; у больных сердечно-сосудистыми заболеваниями и у пожилых ушибы могут сопровождаться развитием инфаркта миокарда;
ü сотрясения мышцы сердца, сопровождающиеся функциональными нарушениями, угнетением проводящей системы – тяжелыми функциональными нарушениями сердечно-сосудистой системы;
ü закрытые ранения сердца – каким-либо оружием или отломками ребер, грудины.
Повреждения сердца часто сопровождаются гемоперикардом, гемотораксом, пневмотораксом.
Диагностика травм сердца затруднена, симптоматика непостоянна. Признаки повреждений могут появиться через несколько часов и даже дней после травмы. Важны анамнез, тщательный анализ механизма и особенностей повреждения.
Признаки
1. Боли в области сердца; сразу после травмы боли могут отсутствовать.
2. Резкая слабость, головная боль, одышка, головокружение. Симптомы непостоянны. Кожа бледная (иногда цианотичная).
3. Возможны гематомы, ссадины в области сердца (непостоянны).
4. Пальпация кожи, подкожной клетчатки иногда болезненна.
5. Пульс учащен. Тоны сердца глухие. Возможны экстрасистолия, мерцательная аритмия. Артериальное давление снижается.
6. Часто развиваются тяжелый шок, отек легких, острая дыхательная недостаточность.
ПМП
ü Максимальный покой. Строгий постельный режим. Тепло. Тщательный уход.
ü Могут сниматься приемом нитроглицерина, нитросорбида, Моно Мака, валидола, анальгина или же только наркотических средств.
ü При развитии терминальных состояний – реанимация.
Ранения груди
Различают ранения огнестрельные – пулевые, осколочные; холодным оружием – колотые, резаные; непроникающие, проникающие; с открытым или закрытым клапанным пневмотораксом; с переломами ребер и без переломов; с массивным или умеренным кровотечением – гемотораксом, пневмогемотораксом.
Признаки
ü Наличие раны. Боли в груди. Затруднения дыхания.
ü При открытом пневмотораксе: беспокойство, страх; на рушения дыхания, одышка, острая дыхательная недостаточность, острая сердечная недостаточность.
ü Цианоз – синюшность покровов.
ü При ранениях легких – кровотечение. Открытый или клапанный пневмоторакс.
ü Ранения сердца сопровождаются массивным кровотечением – наружным или перикардиальным (опасность тампонады сердца!).
ПМП
1. Обеспечить полный покой. Строгий постельный режим. Тщательный уход. Тепло.
2. Очистить окружающие ткани от обрывков одежды, грязи, инородных тел. Раны не касаться! Наложить асептическую повязку.
3. При подозрении на ранение сердца, легких наложить асептическую повязку на рану.
4. При открытом или клапанном пневмотораксе обработать окружающие ткани – вычистить, протереть тампоном с бензином (при сильном загрязнении), спиртом (водкой, одеколоном); обработать тампоном, смоченным настойкой йода 5% (перед каждой обработкой кожа должна высыхать на открытом воздухе).
5. Затем наложить герметичную повязку (на расстоянии 3-4 см от краев раны кожу смазать вазелином в виде полосы шириной около 2-х см. Вырезать кусок чистой клеенки, обработать ее).
АЛГОРИТМ ПМП ПРИ ТРАВМАХ МЯГКИХ ТКАНЕЙ
1. Полный покой.
2. Обезболивание.
3. Тугая повязка.
4. Холод.
5. Иммобилизация или фиксация.
6. Возвышенное положение (при травме конечности).
7. Транспортировать в зависимости от травмы (транспортировку см. ниже).
8. Постоянный контроль общего состояния.
9. Противошоковые мероприятия.
ТРАВМЫ ОПОРНО-ДВИГАТЕЛЬНОГО АППАРАТА
Вывих – это чрезмерное, значительно превышающее нормальное смещение суставных поверхностей, образующих сустав, относительно друг друга.
ПМП
ü Ограничивается наложением шины и применением болеутоляющих средств.
ü Самостоятельная вправка суставов не рекомендуется, так как вывихи, особенно голеностопных, коленных, лучезапястных и локтевых суставов часто сочетаются с переломами отростков костей.
ü Обязательна транспортировка пострадавшего в медпункт.
Перелом– это нарушение анатомической целостности кости. Переломы бывают закрытые и открытые (с повреждением покровных тканей), со смещением и без смещения костных отломков и т.д.
Признаки перелома конечности
Таблица 40. Абсолютные и относительные признаки перелома конечностей
| Абсолютные (достоверные) | Относительные |
| - Ненормальная подвижность в области подозреваемого перелома. - Хруст в костях или щелкающий звук в момент получения травмы. - Крепитация (характерное похрустывание при ощупывании). - Неестественное положение конечности (вывернута пятка или кисть). - Наличие в ране отломков кости в случае открытого перелома. | - Деформация конечности. - Болезненность в области перелома при ощупывании. - Нарушение функции поврежденной конечности. |
Закрытый перелом – кожа в области перелома не повреждена.
Открытый перелом – целостность кожи в области перелома нарушена.
ПМП при закрытом переломе
ü Иммобилизировать повреждённую конечность.
ü Обезболить и транспортировать в травмпункт.
ПМП при открытом переломе
ü Конечность зафиксировать в том положении, в каком она находится в момент повреждения.
ü Вправление обломков не производить.
ü Обработать кожу вокруг раны (йодом, зеленкой, спиртом).
ü Наложить стерильную повязку.
ü При сильном кровотечении наложить жгут.
ü Обезболить, наложить шину и транспортировать в больницу.
Особенно опасны переломы в области позвоночника, черепа, таза. При таких травмах необходимо экстренное вмешательство врача. Транспортировать пострадавшего можно лишь при обеспечении полной иммобилизации (жёсткие носилки, деревянный щит).
Переломы бывают разнообразной формы: поперечные, косые, спиральные, продольные.
Рис. 28. 1. – перелом закрытый, 2 – перелом открытый.

Признаки
Таблица 41. Типичные признаки повреждений костей таза и бедренной кости
| 1. Укорочение ноги | С разворотом стопы кнаружи и симптомом «прилипшей пятки» (пораженный не может приподнять пятку) соответствуют повреждениям: - верхней трети бедренной кости или шейки бедра, - костей таза без повреждения целостности тазового кольца, - тазобедренного сустава. |
| 2. Вынужденная поза «лягушки» | Ноги приподняты в коленях, разведены и развернуты стопами кнаружи) соответствуют повреждениями: - костей таза с нарушениями целостности тазового кольца, - двух бедренных костей, - двустороннему повреждению тазобедренных суставов. Пострадавший не может изменить положения ног. |
ПМП при переломах костей таза и бедер (вынужденная поза «лягушки»
1. Остановка кровотечения (в случае открытого перелома).
2. Обезболивание.
3. Наложение асептической повязки на рану (в случае открытого перелома).
4. Применение холода на область перелома.
5. Уложить пострадавшего на спину (на ровную поверхность).
6. Подложить под колени валик из одежды.
7. Зафиксировать конечности за валик.
8. Противошоковые мероприятия (покой, поддержание функции дыхания и сердечной деятельности и др.).
Переложить пострадавшего на твердые ровные носилки. Если есть возможность – это нужно делать втроем, удерживая все части тела в одной горизонтальной плоскости – «Нидерландский мост» (используется и при переломе позвоночника):
Первый спасатель – удерживает голову и плечи.
Второй спасатель– удерживает спину, таз и руки.
Третий спасатель– удерживает голени и стопы.
Транспортировка в таком состоянии в лечебное учреждение
ТРАНСПОРТНАЯ ИММОБИЛИЗАЦИЯ
Транспортная иммобилизация – это прием, с помощью которого поврежденной части тела придают спокойное положение на время транспортировки.
Цель транспортной иммобилизации – профилактика травматического шока, постгеморрагического шока вследствие вторичного кровотечения, раневой инфекции, жировой эмболии (закупорка сосудов кусочками жировой ткани, попавшими в кровоток из области перелома), дополнительного повреждения нервных стволов. Эти осложнения наиболее вероятны при переломах трубчатых костей (бедренной, плечевой), костей таза. Любая транспортная иммобилизирующая повязка состоит из трех частей: собственно шины (стандартные табельные или подручные средства, неповрежденная конечность), прокладки и фиксирующей повязки.
ПРАВИЛА ИММОБИЛИЗАЦИИ
1. Шины должны быть надежно закреплены и хорошо фиксировать область перелома.
2. Шину нельзя накладывать непосредственно на обнаженную конечность, последнюю предварительно надо обложить ватой или какой-нибудь тканью.
3. Создавая неподвижность в зоне перелома, необходимо произвести фиксацию двух суставов выше и ниже места перелома (например, при переломе голени фиксируют голеностопный и коленный сустав) в положении, удобном для больного и для транспортировки.
4. При переломах бедра следует фиксировать все суставы нижней конечности (коленный, голеностопный тазобедренный).
Рис.29. Фиксация 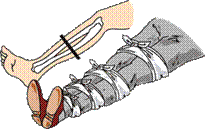


*До и после наложения шины необходимо проверить кровообращение в поврежденной части тела. Если определяются онемение, похолодание, побледнение или посинение кончиков пальцев поврежденной конечности, то транспортная иммобилизация выполнена неправильно. Необходимо ослабить фиксирующую повязку.
Перелом позвоночника
Перелом позвоночника – чрезвычайно тяжелая травма, после которой, как правило, остаются инвалидами. Признаком ее является сильнейшая боль в спине при малейшем движении. Переломы и ушибы позвоночника могут возникать от прямого удара, при падении с высоты, транспортных катастрофах и т.п. При незначительных повреждениях позвоночника (без смещения позвонков и разрыва спинного мозга возможно появление резкой боли в спине, припухлости, кровоподтеков.

Рис. 30. Перелом грудных, поясничных позвонков. Иммобилизация подручными средствами на крестовинах. 1 – вид спереди. 2 – вид сзади.
ПМП
 1. Создать покой для пострадавшего.
1. Создать покой для пострадавшего.
Рис. 31.
Это имеет крайне важное значение для жизни пострадавшего и для дальнейшего течения и исхода повреждения. Цель обездвиживания при подозрении на повреждение позвоночника состоит в том, чтобы устранить возможность дальнейшего смещения позвонков и разгрузить позвоночник. Переворачивание и укладывание пострадавшего на щит осуществляется следующим образом: один человек приподнимает больного за голову и плечи, второй – за нижнюю часть грудной клетки и таз, третий – за ноги («Нидерландский мост»). Если больной перевозится на спине, под шею необходимо подложить валик (свернутую одежду, одеяло, подушку и т.п.) высотой около 15 см, если на животе – голову надо повернуть в сторону.
Дата добавления: 2016-01-09; просмотров: 1082;
