Доброкачественные опухоли
Дермоидотносится к порокам развития (хористомам). Составляет около 22% среди доброкачественных опухолей конъюнктивы у детей. Выявляют в первые месяцы жизни. Нередко сочетается с пороками развития век. Может быть двухсторонним. Микроскопически в образовании находят элементы потовых желез, жировых долек, волос. Образование беловато-желтого цвета, расположено чаще вблизи наружного или нижне-наружного лимба.
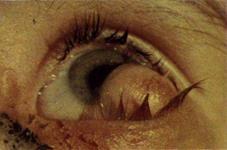
Дермоид глаза
Описаны анулярные дермоиды, окружающие роговицу по лимбу. При такой локализации опухоль рано распространяется на роговицу. К новообразованию подходят расширенные сосуды. Распространяясь на роговицу, опухоль может прорастать до глубоких ее слоев. Поверхность дермоида на роговице гладкая, блестящая, цвет белый. Дермолипома– дермоид с большим содержанием жировой ткани. Локализуется чаще в области сводов. Лечение опухоли хирургическое.
Папилломаконъюнктивы встречается чаще в первые две декады жизни. Опухоль представлена множественными узелками, преимущественно локализующимися в нижнем конъюнктивальном своде. Отдельные узелки можно наблюдать в конъюнктиве глаза или на полулунной складке. Узелки полупрозрачны, поверхность их гладкая, состоят узелки из отдельных долек, пронизанных собственными сосудами, что придает им красновато-розовый цвет. Мягкая консистенция, тонкое основание в виде ножки делает их подвижными и легко ранимыми. Поверхность узелков кровоточит даже при самом легком касании стеклянной палочкой. У старших пациентов ороговевающая папиллома локализуется, как правило, вблизи лимба в виде одиночного, неподвижного, серовато-белого образования. Поверхность его шероховатая, дольки плохо различимы. При локализации вблизи лимба папиллома распространяется на роговицу, где имеет вид сероватого полупрозрачного образования. Первый тип микроскопически представлен неороговевающими сосочковыми разрастаниями, в центре которых расположены сосудистые петли. Для второго типа характерна сосочковая гиперплазия эпителия с выраженными явлениями пара- и гиперкератоза. Папилломы первого типа могут спонтанно регрессировать. Учитывая многофокусность поражения, хирургическое лечение их чаще неудачно. Эффективно лазериспарение или аппликации на зону поражения 0,04% раствора митомицина С. Ороговевающая папиллома подлежит лазерэксцизии, так как описаны случаи озлокачествления. При полном удалении прогноз хороший.
Эпителиома Боуэна(карцинома in situ) выявляется, как правило, на 5-м десятилетии жизни и старше. Мужчины страдают чаще. Процесс обычно односторонний, монофокальный. К этиологическим моментам относят ультрафиолетовое облучение, длительный контакт с продуктами переработки нефти, присутствие папилломатозного вируса человека. Опухоль представляет собой плоскую или слегка выступающую над поверхностью бляшку с достаточно четкими границами. Цвет опухоли сероватый, может иметь и красноватый оттенок при выраженной васкуляризации. Опухоль начинается в эпителии, может проникать в глубокие слои конъюнктивы, но базальная мембрана всегда остается интактной. Распространяясь на роговицу, опухоль не прорастает боуменову мембрану. Лечение хирургическое или комбинированное, включающее предоперационную обработку опухоли 0,04% раствором митомицина С (за 2-3 дня до операции ), иссечение опухоли и обработка операционной раны раствором митомицина С на операционном столе и в последующие 2-3 дня. Эффективна короткодистанционная терапия.
Сосудистые опухолив конъюнктиве представлены капиллярной ангиомой и лимфангиомой, относятся к группе гамартом, появляются с рождения или проявляют себя в первые месяцы жизни. Капиллярная гемангиома чаще локализуется во внутреннем углу глазной щели. Представлена резко извитыми небольшого калибра сосудами синюшного цвета, которые инфильтрируют полулунную складку, конъюнктиву глазного яблока. Распространяясь на свод, могут проникать в орбиту. Возможны спонтанные кровоизлияния. Лечение капиллярной гемангиомы конъюнктивы заключается в дозированной погружной электрокоагуляции. На ранней стадии роста опухоли эффективна лазеркоагуляция. Лимфангиома встречается значительно реже гемангиом, представлена расширенными тонкостенными сосудистыми каналами неправильной формы, внутренняя поверхность которых выстлана эндотелием. Эти каналы содержат серозную жидкость с примесью эритроцитов. Опухоль локализуется в конъюнктиве глазного яблока или в сводах. В процесс вовлекается полулунная складка, слезное мясцо. Опухоль выглядит, как утолщение конъюнктивы, полупрозрачное, желтоватого цвета, состоит из мелких долек, заполненных прозрачной жидкостью, иногда с примесью крови. На поверхности лимфангиомы нередко видны мелкие кровоизлияния. В дольках и между ними располагаются сосуды, заполненные кровью. Опухоль инфильтрирует мягкие ткани орбиты. Маленькие, нераспространенные лимфангиомы могут быть излечены с помощью СО-2 лазера. При более распространенных случаях можно рекомендовать брахитерапию с использованием стронциевого аппликатора, позволяющего вывести из зоны облучения роговицу.
Невус– пигментная опухоль конъюнктивы – составляет 21-23% среди доброкачественных новообразований. Впервые выявляется в детском возрасте, реже на 2-3 декадах жизни. По клиническому течению невусы подразделяют на стационарные и прогрессирующие, голубой невус и первичный приобретенный меланоз. Стационарный невус замечают у маленьких детей. Излюбленные места локализации – конъюнктива глазного яблока в области глазной щели. Никогда не возникает в слизистой век. Окраска невуса от светло-желтой или розоватой до светло-коричневой с хорошо развитой сосудистой сетью. Располагаются обычно вблизи лимба.
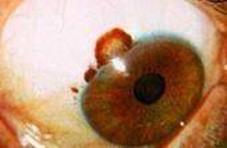
Невус конъюнктивы
До 1/3 стационарных невусов беспигментны. В период пубертатного развития возможно изменение цвета невуса. Поверхность их гладкая или слегка шероховатая за счет формирования в опухоли маленьких светлых кист. Границы четкие. При локализации в конъюнктиве глаза они легко смещаются над склерой. У лимба – неподвижны. Невусы в области полулунной складки и слезного мясца обнаруживают, как правило, у взрослых. Они чаще более интенсивно пигментированы (светло-коричневые, интенсивно-коричневые). Нередки случаи очаговой пигментации, что особенно часто наблюдается в невусах слезного мясца. Полулунная складка при невусе выглядит утолщенной, а в области слезного мясца опухоль слегка проминирует. Границы четкие. Прогрессирующий невус характеризуется увеличением размеров, изменением его окраски. Поверхность невуса становится пестрой: наряду с беспигментными или слабо пигментированными участками появляются зоны интенсивной пигментации, границы опухоли становятся менее четкими за счет распыления пигмента. Скопление пигмента можно наблюдать и в отдалении от опухоли. Резко расширяются собственные сосуды опухоли, увеличивается их количество. Наличие триады признаков: изменение пигментации (усиление или ослабление ее), васкуляризации невуса и нечеткость границпозволяет дифференцировать истинную прогрессию опухоли от ее увеличения за счет реактивной гиперплазии эпителия. Появление ограничения смещаемости невуса по отношению к склере – поздний симптом, свидетельствующий о развитии меланомы.Пограничный невус чаще диагностируют у детей, смешанные, особенно в области слезного мясца, – у взрослых. Лечение показано при появлении признаков роста и заключается в иссечении невуса. По последним сведениям частота озлокачествления конъюнктивальных невусов достигает 2,7%.
Голубой невус(клеточный невус) – врожденное образование, встречается крайне редко. Его рассматривают, как один из симптомов системного поражения кожи окуло-дермальной области. В отличие от кожи при голубом невусе конъюнктива глаза окрашена в коричневый цвет, образование плоское, достигает больших размеров, не имеет четкой формы, но границы его хорошо очерчены. Может сочетаться с меланозом. Лечения не требуют, так как в конъюнктиве злокачественных вариантов голубого невуса не описано.
Первичный приобретенный меланоз (ППМ)конъюнктивы, как правило, односторонний. Опухоль возникает в среднем возрасте. Может появляться в любом участке конъюнктивы, в том числе в сводах и пальпебральной части. В процессе роста ППМ характерно появление новых зон пигментации. ППМ имеет интенсивно темную окраску, очаги плоские, с достаточно четкими границами. Достигая зоны лимба, опухоль легко распространяется на роговицу. Лечение заключается в широкой лазерной или электроэксцизии опухоли с предварительными аппликациями 0,04% раствора митомицина. При небольшом распространении ППМ неплохие результаты дает криодеструкция. При поражении сводов и тарзальной конъюнктивы большая эффективность лечения достигается при использовании брахитерапии. Прогноз серьезен, так как 2/з случаев ППМ подвергаются озлокачествлению.
Дата добавления: 2015-09-07; просмотров: 1743;
