Облитерирующие заболевания артерий нижних конечностей
Окклюзия или стеноз сосудов нижних конечностей наиболее часто возникает вследствие атеросклероза артерий, облитерирующего тромбангиита (эндартериита), аортоартериита, фиброзно-мышечной дисплазии. Эти заболевания являются основной причиной периферической артериальной недостаточности.
Сужение и облитерация артерий вызывают резкое ослабление кровотока, ухудшает кровообращение в сосудах микроциркуляторного русла, снижают доставку кислорода тканям, вызывают тканевую гипоксию и нарушение тканевого обмена. Последний ухудшается вследствие раскрытия артериоло-венулярных анастомозов. Уменьшение напряжения кислорода в тканях ведет к накоплению недоокисленных продуктов обмена и метаболическому ацидозу. В этих условиях возрастают адгезивные и агрегационные и снижаются дезагрегационные свойства тромбоцитов, усиливается агрегация эритроцитов, возрастает вязкость крови, что неизбежно приводит к гиперкоагуляции и образованию тромбов. Тромбы блокируют микроциркуляторное русло, усугубляют степень ишемии пораженного органа. На этом фоне развивается диссеминированное внутрисосудистое свертывание.
Активация макрофагов, нейтрофильных лейкоцитов, лимфоцитов и клеток эндотелия в условиях ишемии сопровождается выделением из них провоспалительных цитокинов (Ил-1, Ил-6, Ил-8, ФНО), которые играют важную роль в регуляции микроциркуляторного кровообращения, повышении проницаемости капилляров, в тромбозе сосудов, повреждении (некрозе) тканей активными кислородными радикалами. В тканях увеличивается содержание гистамина, серотонина, простагландинов, обладающих мембрано-токсическим действием. Хроническая гипоксия ведет к распаду лизосом и высвобождению гидролаз, лизирующих клетки и ткани. Организм сенсибилизируется продуктами распада белков. Возникают патологические аутоиммунные процессы, усугубляющие нарушения микроциркуляции и усиливающие местную гипоксию и некроз тканей.
Клиническая картина и диагностика. В зависимости от степени недостаточности артериального кровоснабжения пораженной конечности различают четыре стадии заболевания (по классификации Fontaine—Покровского).
Стадия I — функциональной компенсации. Больные отмечают зябкость, судороги и парестезии в нижних конечностях, иногда покалывание и жжение в кончиках пальцев, повышенную утомляемость, усталость. При охлаждении конечности приобретают бледную окраску, становятся холодными на ощупь. При маршевой пробе уже через 500—1000 м возникает перемежающаяся хромота. С целью стандартизации маршевой пробы больному рекомендуют двигаться со скоростью 2 шага в секунду (по метроному). Определяется протяженность пройденного пути до появления болей в икроножной мышце и время до полной невозможности продолжать ходьбу. Пробу удобно проводить на тредбане. По показателям маршевой пробы можно судить о прогрессировании заболевания и об успешности лечения. Перемежающаяся хромота возникает вследствие недостаточности кровоснабжения мышц, нарушения утилизации кислорода, накопления в тканях недоокисленных продуктов обмена веществ.
Стадия II — субкомпенсации. Интенсивность перемежающейся хромоты нарастает. При указанном темпе ходьбы она возникает уже после преодоления расстояния 200—250 м (Па стадия) или несколько меньше (116 стадия). Кожа стоп и голеней теряет присущую ей эластичность, становится сухой, шелушащейся, на подошвенной поверхности выявляется гиперкератоз. Замедляется рост ногтей, они утолщаются, становятся ломкими, тусклыми, приобретая матовую или бурую окраску. Нарушается и рост волос на пораженной конечности, что приводит к появлению участков облысения. Начинает развиваться атрофия подкожной жировой клетчатки и мелких мышц стопы.
Стадия III — декомпенсации. Впораженной конечности появляются боли в покое, ходьба становится возможной лишь на расстоянии 25—50 м. Окраска кожных покровов резко меняется в зависимости от положения пораженной конечности: при подъеме ее кожа бледнеет, при опускании появляется покраснение кожи, она истончается и становится легкоранимой. Незначительные травмы вследствие потертостей, ушибов, стрижки ногтей приводят к образованию трещин и поверхностных болезненных язв. Прогрессирует атрофия мышц голени и стопы. Трудоспособность значительно снижена. При тяжелом болевом синдроме для облегчения страданий больные принимают вынужденное положение — лежа с опущенной ногой.
Стадия IV — деструктивных изменений. Боли в стопе и пальцах становятся постоянными и невыносимыми. Образующиеся язвы обычно располагаются в дистальных отделах конечностей, чаще на пальцах. Края и дно их покрыты грязно-серым налетом, грануляции отсутствуют, вокруг них имеется воспалительная инфильтрация; присоединяется отек стопы и голени. Развивающаяся гангрена пальцев и стоп чаще протекает по типу влажной гангрены. Трудоспособность в этой стадии полностью утрачена.
Уровень окклюзии накладывает определенный отпечаток на клинические проявления болезни. Для поражения бедренно-подколенного сегмента характерна "низкая" перемежающаяся хромота — появление болей в икроножных мышцах. Для атеросклеротического поражения терминального отдела брюшной аорты и подвздошных артерий (синдром Лериша) характерны "высокая" перемежающаяся хромота (боль в ягодичных мышцах, в мышцах бедер и тазобедренного сустава), атрофия мышц ноги, импотенция, снижение или отсутствие пульса на бедренной артерии. Импотенция обусловлена нарушением кровообращения в системе внутренних подвздошных артерий. Встречается в 50% наблюдений. Она занимает незначительное место среди других причин импотенции. У части больных при синдроме Ле-риша кожные покровы конечностей приобретают цвет слоновой кости, появляются участки облысения на бедрах, становится более выраженной гипотрофия мышц конечностей, иногда они жалуются на боли в околопупочной области, возникающие при физической нагрузке. Эти боли связаны с переключением кровотока из системы брыжеечных артерий в систему бедренной артерии, т. е. с синдромом "мезентериального обкрадывания".
В большинстве случаев правильный диагноз удается установить с помощью обычного клинического обследования, а специальные методы исследования, как правило, лишь детализируют его. Планируя проведение консервативной терапии, при правильном использовании клинических методов можно отказаться от ряда инструментальных исследований. Инструментальная диагностика имеет несомненный приоритет в период предоперационной подготовки, в ходе операции и послеоперационном наблюдении.
Осмотр дает ценную информацию о характере патологического процесса. При хронической ишемии нижних конечностей у больных обычно развивается мышечная гипотрофия, уменьшается наполнение подкожных вен (симптом канавки или высохшего русла реки), изменяется окраска кожи (бледность, мраморность и т. д.). Затем появляются трофические нарушения в виде выпадения волос, сухости кожи, утолщения и ломкости ногтей и др. При выраженной ишемии на коже появляются пузыри, наполненные серозной жидкостью. Чаще возникает сухой (мумификация) или влажный (влажная гангрена) некроз дистальных сегментов конечности.
Существенную информацию о локализации патологического процесса дают пальпация и аускультация сосудов ноги. Так, отсутствие пульса на подколенной артерии указывает на облитерацию бедренно-подколенного сегмента, а исчезновение пульса на бедре — на поражение подвздошных артерий. У ряда больных с высокой окклюзией брюшной аорты пульсацию обнаружить не удается даже при пальпации аорты через переднюю брюшную стенку. У 80—85%больных облитерирующим атеросклерозом пульс не определяется на подколенной артерии, а у 30% — и на бедренной. Следует помнить, что у небольшого числа пациентов (10—15%) может быть изолированное поражение сосудов голени или стопы (дистальная форма). Всем больным необходимо проводить аускультацию бедренных, подвздошных артерий и брюшной аорты. Над стенозированными артериями обычно выслушивают систолический шум. При стенозе брюшной аорты и подвздошных артерий его можно хорошо определить не только над передней брюшной стенкой, но и на бедренных артериях под паховой связкой.
Избирательное поражение дистальных артерий является причиной того, что у больных облитерирующим тромбангиитом в первую очередь исчезает пульсация артерий на стопах. В то же время следует иметь в виду, что у 6—25% практически здоровых людей пульс на тыльной артерии стопы может не определяться в связи с аномалиями ее положения. Поэтому более достоверным признаком является отсутствие пульса на задней боль-шеберцовой артерии, анатомическое положение которой не столь вариабельно.
Функциональные тесты.Симптом плантарной ишемии О п -пеля заключается в побледнении подошвы стопы пораженной конечности, поднятой вверх под углом 45°. В зависимости от скорости побледнения можно судить о степени нарушения кровообращения в конечности. При тяжелой ишемии оно наступает в течение 4—6 с. Позднее были внесены изменения в пробу Гольдфлама и Самюэлса, позволяющие более точно судить о времени появления побледнения и восстановления кровообращения. В положении лежа на спине больному предлагают поднять обе ноги и удерживать их под прямым углом в тазобедренном суставе. В течение 1 мин предлагают сгибать и разгибать стопы в голеностопном суставе. Определяют время появления побледнения стоп. Затем больному предлагают быстро занять положение сидя с опущенными ногами и отмечают время до заполнения вен и появления реактивной гиперемии. Полученные данные поддаются цифровой обработке, дают возможность судить об изменении кровообращения в процессе лечения.
Проба Гольдфлама. В положении больного на спине с приподнятыми над кроватью ногами ему предлагают производить сгибания и разгибания в голеностопных суставах. При нарушении кровообращения уже через 10—20 движений больной испытывает утомление в ноге. Одновременно ведется наблюдение за окраской подошвенной поверхности стоп (проба Самюэлса). При тяжелой недостаточности кровоснабжения в течение нескольких секунд наступает побледнение стоп.
Проба Ситенко-Шамовой проводится в том же положении. На верхнюю треть бедра накладывается жгут до полного пережатия артерий. Через 5 мин бинт снимают. В норме не позднее чем через 10 с появляется реактивная гиперемия. При недостаточности артериального кровообращения время появления реактивной гиперемии удлиняется в несколько раз.
Коленный феномен Панченко определяется в положении сидя. Больной, запрокинув больную ногу на колено здоровой, вскоре начинает испытывать боль в икроножных мышцах, чувство онемения в стопе, ощущение ползания мурашек в кончиках пальцев пораженной конечности.
Симптом сдавления ногтевого ложа заключается в том, что при сдавлении концевой фаланги I пальца стопы в переднезаднем направлении в течение 5—10 с у здоровых людей образовавшееся побледнение ногтевого ложа немедленно сменяется нормальной окраской. При нарушении кровообращения в конечности оно держится несколько секунд. В тех случаях, когда ногтевая пластинка изменена, сдавливают не ногтевое ложе, а ногтевой валик. У больных с нарушенным периферическим кровообращением образовавшееся в результате компрессии белое пятно на коже исчезает медленно, в течение нескольких секунд и более.
Установить степень ишемии больной конечности помогают реография, ультразвуковая допплерография, транскутанное определение р02 и рС02 нижних конечностей.
Для облитерирующих поражений характерны снижение амплитуды основной волны реографической кривой, сглаженность ее контуров, исчезновение дополнительных волн, значительное уменьшение величины реографического индекса. Реограммы, записанные с дистальных отделов пораженной конечности при декомпенсации кровообращения, представляют собой прямые линии.
Данные ультразвуковой допплерографии обычно свидетельствуют о снижении регионарного давления и линейной скорости кровотока в дистальных сегментах пораженной конечности, изменении кривой скорости кровотока (регистрируется так называемый магистрально-измененный или коллатеральный тип кровотока), уменьшении величины индекса лодыжечного систолического давления, являющегося производным от отношения систолического давления на лодыжке к давлению на плече.
С помощью ультразвукового дуплексного сканирования у больных с синдромом Лериша удается отчетливо визуализировать изменения в терминальном отделе брюшной аорты и подвздошных артериях, окклюзию или стеноз бедренной, подколенной артерии, определить характер и давность поражения в основных коллатеральных артериях (в частности, в глубокой артерии бедра). Оно позволяет определить локализацию и протяженность патологического процесса, степень поражения артерий (окклюзия, стеноз), характер изменений гемодинамики, коллатерального кровообращения, состояние дис-тального кровеносного русла.
Верификация топического диагноза осуществляется при помощи ангиографии (традиционной рентгеноконтрастной, МР-или КТ-ангиографии) — наиболее  информативного метода диагностики облитерирующего атеросклероза.
информативного метода диагностики облитерирующего атеросклероза.
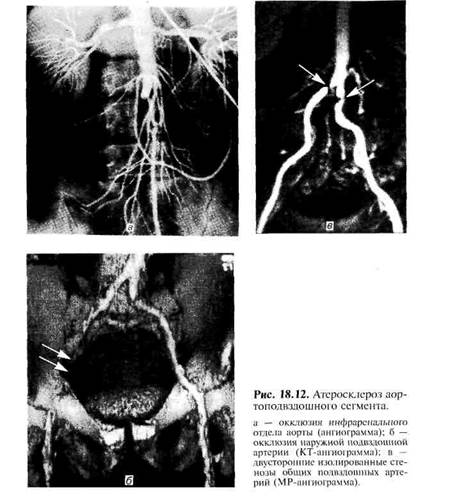
К ангиографическим признакам атеросклероза относят краевые дефекты наполнения, изъеденность контуров стенок сосудов с участками стеноза, наличие сегментарных или распространенных окклюзии с заполнением дистальных отделов через сеть коллатералей (рис. 18.12; 18.13).
При тромбангиите на ангиограммах определяют хорошую проходимость аорты, подвздошных и бедренных артерий, коническое сужение дистального сегмента подколенной артерии или проксимальных отрезков берцовых артерий, облитерацию артерий голени на остальном протяжении с сетью множественных, мелких извитых коллатералей. Бедренная артерия в случае вовлечения ее в патологический процесс представляется равномерно суженной. Характерно, что контуры пораженных сосудов, как правило, ровные.
Хирургическое лечение. Показания к выполнению реконструктивных операций при сегментарных поражениях могут быть определены уже начиная со Пб стадии заболевания. Противопоказаниями являются тяжелые сопутствующие заболевания внутренних органов — сердца, легких, почек и др., тотальный кальциноз артерий, отсутствие проходимости дистального русла. Восстановление магистрального кровотока достигается с помощью эндартерэктомии, обходного шунтирования или протезирования.
 Рис. 18.14.Бедренно-подколенное шунтирование.
Рис. 18.14.Бедренно-подколенное шунтирование.
При облитерации артерии в бедренно-подколенном сегменте выполняют бедренно-подколенное или бедренно-тибиальное шунтирование сегментом большой подкожной вены. Малый диаметр большой подкожной вены (менее 4 мм), раннее ветвление, варикозное расширение, флебосклероз ограничивают использование ее в пластических целях. В качестве пластического материала применяют вену пупочного канатика новорожденных, алловенозные трансплантаты, лиофилизированные ксенотрансплантаты из артерий крупного рогатого скота. Синтетические протезы находят ограниченное применение, так как часто тромбируются уже в ближайшие сроки после операции. В бедренно-подколенной позиции наилучшим образом зарекомендовали себя протезы из политетрафторэтилена (рис. 18.14).
При атеросклеротических поражениях брюшной аорты и подвздошных артерий выполняют аортобедренное шунтирование (рис. 18.15) или резекцию бифуркации аорты и протезирование (рис. 18.16) с использованием бифуркационного синтетического протеза. В случае необходимости операция может быть завершена иссечением некротизированных тканей.
В последние годы в лечении атеросклеротических поражений артерий широкое распространение получил метод рентгеноэндоваскулярной дилатации и удержания просвета дилатированного сосуда с помощью специального металлического стента. Метод достаточно эффективен в лечении сегментарных атеросклеротических окклюзии и стенозов бедренно-подколенного сегмента и подвздошных артерий. Его с успехом применяют и в качестве дополнения к реконструктивным операциям, при лечении "многоэтажных" поражений. При диабетических макроангиопатиях реконструктивные операции позволяют не только восстановить магистральный кровоток, но и улучшить кровообращение в микроциркуляторном русле. Ввиду поражения сосудов малого диаметра, а также распространенности процесса реконструктивные операции при облитерирующем тромбангиите находят ограниченное применение.
В настоящее время при окклюзиях дистального русла (артерий голени и стопы) разрабатываются методы так называемой непрямой реваскуляризации конечности. К ним относятся такие виды хирургических вмешательств, как артериализация венозной системы, реваскуляризирующая остеотрепанация.
В случае диффузного атеросклеротического поражения артерий, при невозможности выполнения реконструктивной операции из-за тяжелого общего состояния больного, а также при дистальных формах поражения устраняют спазм периферических артерий, производя поясничную симпатэктомию, вследствие чего улучшается коллатеральное кровообращение. В настоящее время большинство хирургов ограничиваются резекцией двух-трех поясничных ганглиев. Выполняют либо одностороннюю, либо двустороннюю поясничную симпатэктомию. Для выделения поясничных ганглиев применяют внебрюшинный или внутрибрюшинный доступ.
Современное оборудование позволяет выполнять эндоскопическую поясничную симпатэктомию. Эффективность операции наиболее высока у больных с умеренной степенью ишемии пораженной конечности (II стадия заболевания), а также при поражениях, локализующихся ниже паховой связки.
При некрозе или гангрене возникают показания к ампутации конечности. При этом уровень ампутации зависит от уровня и степени поражения магистральных артерий и состояния коллатерального кровообращения.
Объем оперативного вмешательства должен быть строго индивидуализирован и выполняться с учетом кровоснабжения конечности и удобств последующего протезирования. При изолированных некрозах пальцев с четкой демаркационной линией выполняют экзартикуляцию фаланг с резекцией головки тарзальной кости или некрэктомию. При более распространенных поражениях производят ампутации пальцев, трансметатарзальные ампутации и ампутацию стопы в поперечном — шопаровом сочленении. Распространение некротического процесса с пальцев на стопу, развитие влажной гангрены, нарастание симптомов общей интоксикации являются показаниями к ампутации конечности. В одних случаях она может быть выполнена на уровне верхней трети голени, в других — в пределах нижней трети бедра.
Консервативное лечение показано в ранних (I—Па) стадиях заболевания, а также при наличии противопоказаний к операции или отсутствии технических условий для ее выполнения у больных с тяжелой ишемией. Оно должно быть комплексным и носить патогенетический характер. Лечение вазоактивными препаратами направлено на улучшение внутриклеточной утилизации кислорода, улучшение микроциркуляции, стимуляцию развития коллатералей.
Основные принципы консервативного лечения: 1) устранение воздействия неблагоприятных факторов (предотвращение охлаждения, запрещение курения, употребления спиртных напитков и т. д.); 2) тренировочная ходьба; 3) устранение спазма сосудов с помощью спазмолитических средств (пентоксифиллин, компламин, циннаризин, вазапростан, никошпан); 4) снятие болей (нестероидные анальгетики); 5) улучшение метаболических процессов в тканях (витамины группы В, никотиновая кислота, солкосерил, ан-гинин, продектин, пармидин, даларгин); 6) нормализация процессов свертывания крови, адгезивной и агрегационной функций тромбоцитов, улучшение реологических свойств крови (антикоагулянты непрямого действия, при соответствующих показаниях — гепарин, реополиглюкин, ацетилсалициловая кислота, тиклид, курантил, трентал). Наиболее популярным препаратом при лечении пациентов с хроническими облитерирующими заболеваниями артерий является трентал (пентоксифиллин) в дозе до 1200 мг/сут при пероральном и до 500 мг — при внутривенном введении. У пациентов с критической ишемией (III—IV стадии) наиболее эффективен вазапростан.
У пациентов с аутоиммунным генезом заболевания возникает необходимость применения кортикостероидов, иммуностимуляторов. Большинству пациентов с атеросклерозом требуется коррекция липидного обмена, которую необходимо производить на основании данных о содержании общего холестерина, триглицеридов, липопротеидов высокой и низкой плотности. При неэффективности диетотерапии могут применяться ингибиторы синтеза холестерина (эндурацин), статины (зокор, мевакор, ловастатин), антагонисты ионов кальция (верапамил, циннаризин, коринфар), препараты чеснока (алликор, алисат). Могут применяться физиотерапевтические и бальнеологические процедуры (УВЧ-, СВЧ-, низкочастотная ДМВ-терапия, магнитотерапия, импульсные токи низкой частоты, электрофорез лекарственных веществ, радиоактивные, йодобромные, сульфидные ванны), целесообразны гипербарическая оксигенация, санаторно-курортное лечение.
Особенно важно устранить факторы риска, настойчиво добиваясь от больных резкого сокращения употребления животных жиров, полного отказа от курения. Необходим регулярный и правильный прием лекарственных средств, назначенных для лечения сопутствующего заболевания (сахарный диабет, гипертензия, гиперлипопротеинемия), а также заболеваний, связанных с нарушением функций легких и сердца: увеличение минутного объема сердца приводит к повышению перфузии тканей ниже места окклюзии, а следовательно, и улучшению снабжения их кислородом.
Существенное значение для развития коллатералей имеет тренировочная ходьба, особенно при окклюзии поверхностной бедренной артерии, когда сохранена проходимость глубокой артерии бедра и подколенной артерии. Развитие коллатералей между этими артериями может заметно улучшить кровоснабжение дистальных отделов конечности.
Вопросы лечения и реабилитации больных с облитерирующим атеросклерозом нижних конечностей неразрывно связаны с проблемой лечения общего атеросклероза. Прогрессирование атеросклеротического процесса порой значительно снижает эффект реконструктивных сосудистых операций. В лечении подобного рода больных наряду с лекарственной терапией используют гемосорбцию.
Прогноз заболевания во многом зависит от профилактической помощи, оказываемой больному с облитерирующими заболеваниями. Они должны находиться под диспансерным наблюдением (контрольные осмотры через каждые 3—6 мес). Курсы профилактического лечения, которые следует проводить не реже 2 раз в год, позволяют сохранить конечность в функционально удовлетворительном состоянии.
Дата добавления: 2015-09-07; просмотров: 1354;
