Эти шумы могут быть органическими и функциональными.
Органические внутрисердечные шумы большей частью обусловлены наличием препятствия для кровотока. Это может быть сужение клапанных отверстий (в этом случае кровоток осуществляется в обычном направлении), недостаточность клапанов (кровоток ретроградный через узкое отверстие между не полностью сомкнувшимися створками клапана), дефекты перегородок (межжелудочковой и межпредсердной), соустья между крупными артериями (незаращение артериального протока).
К мышечным шумам можно отнести следующие:
- шум относительной митральной недостаточности, обусловленной выраженной дилатацией левого желудочка с расширением клапанного кольца и регургитацией крови в предсердие (дилатационная кардиомиопатия, митрализация аортальных пороков, миокардит и др.),
- шум при пролапсе створки митрального клапана у пациентов с острым инфарктом миокарда с вовлечением сосочковой мышцы, т.е. в случаях, когда основной причиной регургитации крови через атриовентрикулярный клапан является патология мышцы сердца, а створки клапана не изменены.
Условно сюда можно отнести и шум при пролапсе митрального клапана, обусловленном дисплазией.
Хордальные шумы обычно объясняют нахождением на пути тока крови хорды при аномалии развития или при разрыве сосочковой мышцы у пациентов с острым инфарктом миокарда. В последнем случае шум непостоянный, т.к. хорда перемещается вместе с частью сосочковой мышцы и во время систолы может не попадать в струю крови или попадать в различных положениях. Однажды в такой ситуации периодически выслушивался дистанционный шум громкостью свыше 6/6 баллов, т.е. невооруженным ухом на расстоянии нескольких метров от пациента.
Функциональные шумы обусловлены ускорением кровотока при отсутствии патологии сердца. Сюда можно отнести анемические шумы и скоростные шумы у быстро растущих детей и юношей.
В последнее время появилось новое название при оценке шумов –физиологические шумы. К ним относят анемические шумы, шумы при лихорадке, тиреотоксикозе, беременности. Все они обусловлены ускорением кровотока. С этим названием трудно согласиться, т.к., кроме беременности, речь идет о патологических состояниях. Лучше эти шумы называть динамическими, как делает ряд авторов.
Многие моменты о происхождении и проведении внутрисердечных шумов можно понять на простом опыте – при аускультации искусственно суженных крупных артерий. Удобно исследовать плечевую артерию (рис.2). У лежащего на спине пациента без патологии сердечнососудистой системы артерию прощупывают на всем протяжении, отмечают ее проекцию на коже дермографом и прижимают пальцем к плечевой кости несколько выше середины плеча. Головку стетоскопа помещают дистальнее сдавления на 1,5-2 см, а степень ее сужения регулируют давлением пальца таким образом, чтобы выслушивался громкий шум. После этого, не меняя степени давления пальцем, выслушивают всю артерию – дистальнее сужения до локтевого сгиба и проксимальнее до подмышечной впадины, а также выслушивают внутреннюю поверхность плеча в обе стороны от артерии на всем протяжении. Обнаруживается следующая аускультативная картина. При равной степени сужения артерии шум лучше всего выслушивается после сужения и хорошо проводится, постепенно ослабевая, до локтевого сгиба. Проксимальнее сдавливающего пальца шум значительно слабее. Шум хорошо проводится в обе стороны от артерии: на равном расстоянии от места сужения он лучше выслушивается в стороны от артерии, чем проксимально.
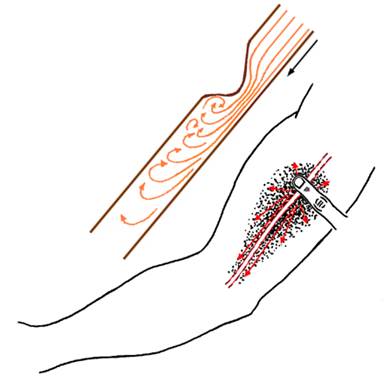
Рис.2. Схема проведения искусственно вызванного артериального стенотического шума.
Этот опыт хорошо демонстрирует выявленные С.Ф.Олейником механизмы образования и проведения стенотических шумов: шум образуется дистальнее места сужения, проводится в стороны от места образования, очень хорошо проводится по току крови и значительно хуже – в противоположном направлении.
Применительно к сердцу эти закономерности сохраняются, но несколько трансформируются вследствие сложного строения органа. Следует обратить внимание на очень важное положение: шум образуется не в узком клапанном отверстии, а после него по току крови. Так, шумы митрального стеноза и аортальной недостаточности образуются в левом желудочке, шум аортального стеноза – в аорте. Вихревой поток крови при митральной недостаточности образуется в левом предсердии.
Но шумы проводятся с места своего образования не только по току крови. Вихревой поток, лежащий в основе образования шума, вызывает колебания окружающих структур сердца, по которым шум проводится на грудную клетку, где проводится аускультация. Например, шум митральной недостаточности образуется в левом предсердии (рис.3), но колебания передаются на створки клапана, а через хорды и сосочковые мышцы – на весь миокард левого желудочка и дальше на ткани грудной клетки. Поэтому шум лучше выслушивается над левым желудочком и латеральнее, в подмышечной области, хотя может быть хорошо слышен и в проекции увеличенного левого предсердия как спереди, так и сзади.
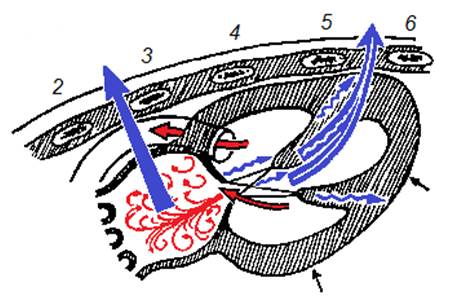
Рис.3. Механизм образования и проведения на грудную клетку шума митральной недостаточности по Олейнику. Красные стрелки указывают направление тока крови в аорту и ретроградно в левое предсердие. Сплошная синяя стрелка обозначает проведение шума к ближайшей точке выслушивания, двойная синяя стрелка – против тока крови на верхушку сердца. Извилистые стрелки показывают проведение вибраций по структурам сердца.
С практической точки зрения важно определять проведение шума в стороны от точки максимальной громкости, точнее – возможность выслушать шум на каком-либо расстоянии от точки максимальной громкости (см. рис.4-7).
Внесердечные шумыобусловлены трением серозных оболочек или являются дыхательными шумами, усиливающимися в ритме сердечной деятельности.
Последовательность аускультации сердца и методические приемы, используемые для решения поставленных задач.
На вопрос о последовательности выслушивания сердца имеются разные точки зрения. Большинство врачей начинают аускультацию с верхушки сердца, где обычно хорошо слышны первый и второй тоны сердца. Если верхушечной толчок не пальпируется, стетоскоп помещают чуть кнутри от левой границы относительной сердечной тупости в пятом межреберье. Здесь оценивают ритм сердечной деятельности, определяют, который тон первый, и оценивают его свойства.
Ритм сердечной деятельности определяют, сравнивая между собой диастолические паузы, которые в большинстве случаев практически равны между собой. У молодых пациентов нередко заметна дыхательная аритмия, когда во время вдоха ритм учащается (диастолические паузы укорачиваются), а во время выдоха урежается (диастолические паузы удлиняются). У взрослых людей дыхательная аритмия мало заметна, но если попросить пациента глубоко дышать, она становится отчетливой.
Который тон первый?
При правильном сердечном ритме систолическая пауза короче диастолической,поэтому тон, слышимый перед короткой паузой, систолический, т.е. первый. Если систолическая и диастолическая паузы равны (маятникообразный ритм) или продолжительность диастолы меняется (мерцание предсердий, частые желудочковые экстрасистолы), единственно надежным способом отличить первый тон от второго является пальпация сонной артерии одновременно с аускультацией сердца. Пульсация ее практически совпадает с первым тоном. Не следует пальпировать лучевые артерии, т.к. пульс на них заметно запаздывает по сравнению с первым тоном.
Громкость, продолжительность и высота тонов не могут быть критериями для их различения, т.к. в патологии параметры тонов изменяются, иногда даже противоположно нормальным.
Физическая характеристика тонов.
Четко определив I тон, оценивают его на верхушке сердца по громкости и высоте, сравнивая со II тоном и с I тоном здоровых людей такого же возраста и телосложения, что должно быть в памяти врача. При эмфиземе легких I тон оценивают над абсолютной тупостью сердца в положении пациента на правом боку.
Оценить первый тон, обусловленный правым желудочком, в норме не удается. Мощность его в сравнении с левожелудочковым первым тоном очень небольшая. Выслушиваемый над правым желудочком первый тон (у основания мечевидного отростка или на грудине у места прикрепления к ней хряща V ребра справа), по сути дела, является левожелудочковым. Он имеет в этих точках меньшую громкость, чем на верхушке, потому что проводится из левого желудочка через расположенный перед ним правый желудочек.
Затем выслушивают аорту во втором межреберье справа у края грудины, где оценивают аортальный компонент II тона.
После этого проводят аускультацию зоны легочной артерии, начиная от II межреберья вниз до IV ребра у левого края грудины, где врач пытается уловить расщепление II тона на вдохе и оценить его пульмональный компонент (IIР).Аускультация должна быть продолжительной, вначале при спокойном, затем при более глубоком, но бесшумном (!) дыхании пациента, лучше с открытым ртом. Но дыхание не должно быть очень глубоким, т.к. при глубоком вдохе легкое прикрывает сердце и IIP может не выслушиваться. Если расщепления II тона выявить не удалось, несколько раз переставляют стетоскоп из 3-й точки во 2-ю и наоборот, чтобы сравнить громкость II тона на легочном стволе и аорте, т.е. определить наличие или отсутствие акцента II тона.
В пятой точке аускультации сердца, предложенной для выслушивания шума аортальной недостаточности, точнее в зоне Боткина–Эрба, тоны не оцениваются. Эта область является местом наслоения зон аускультации аорты и легочного ствола, и в ней оцениваются лёгочный компонент II тона и шум недостаточности аортального клапана.
Таким образом, для оценки тонов сердца достаточно аускультации левого желудочка (обычно верхушки сердца), аорты во II межреберье у правого края грудины (IIА) и легочного ствола во II-III межреберьях у левого края грудины, где в одной из точек при расщеплении II тона можно хорошо услышать IIP. При отсутствии расщепления II тона он оценивается во II межреберьях справа и слева у края грудины как для сравнения с I тоном, так и для определения физиологического или патологического акцента.
Оценка шумов сердца
Внутрисердечные шумы.
Если ни в одной из трех стандартных точек оценки тонов шумы не выслушиваются и у пациента не выявлено патологии сердца другими способами, можно думать, что шумов действительно нет. Но всегда надо выслушать предсердечную область слева вдоль края грудины от II до V межреберья, где обычно выслушивается любой из шумов сердца.
Шумы проводятся с места своего образования не только по току крови, но и по структурам сердца и тканям грудной клетки.
Вихревой поток, лежащий в основе образования шума, вызывает колебания окружающих структур сердца, по которым шум проводится на грудную клетку, где проводится аускультация. Например, шум митральной недостаточности образуется в левом предсердии (рис.3), но колебания передаются на створки клапана, а через хорды и сосочковые мышцы – на весь миокард левого желудочка и дальше на ткани грудной клетки. Поэтому шум лучше выслушивается над левым желудочком и латеральнее, в подмышечной области, хотя может быть хорошо слышен и в проекции увеличенного левого предсердия как спереди, так и сзади.
Чтобы правильно понять причину появления шума, надо ответить на ряд вопросов:
1. Фаза, в которой выслушивается шум.
2. Точка его максимальной громкости.
3. Локализация шума в фазе (в начале, в середине, в конце) и его продолжительность.
4. Характер и высота шума.
5. Громкость шума:
5.1. Абсолютная максимальная громкость в баллах.
5.2. Изменение громкости в фазе (на ФКГ это форма шума).
5.3. Изменение громкости шума при изменении положения тела и после физической нагрузки, а также в зависимости от дыхания.
6. Зоны проведения шума.
7. Для шумов, возникающих в начале фазы, – начинается он вместе с тоном или после него.
Для ответа на поставленные вопросы врач использует различные методические приемы.
Фазу, в которой выслушивается шум, определяют одновременной пальпацией сонной артерии.
Чтобы ответить на вопрос оточке максимальной громкости шума, надо выслушать всю предсердечную область, азону проведения шума находят выслушиванием от точки максимальной громкости радиально по всем направлениям до исчезновения шума, не ограничиваясь предсердечной областью. Шум аортального стеноза нередко выслушивается и за пределами грудной клетки – на шее и плече справа. Выслушивают также грудную клетку со спины (задние зоны аускультации).
Степень громкости шума при аускультации может быть определена только условно. Здесь много объективных (телосложение пациента, толщина грудной стенки – мышцы, жир, отек и др.) и субъективных моментов. Точность оценки зависит от опыта врача. Имеются рекомендации оценивать громкость, или интенсивность шума по 6-балльной шкале (S.A.Levine, W.P.Harvey, 1959):
1 балл (1/6) – очень слабый шум, который может быть услышан даже в тихой комнате не сразу, а после того, как сосредоточишь активное внимание на соответствующей фазе сердечной деятельности – прислушаешься,
2 балла (2/6) – тихий, но легко распознаваемый шум, который выслушивается в обычных условиях в точке его максимальной громкости,
3 балла (3/6) – умеренно громкий шум,
4 балла (4/6) – громкий шум,
5 баллов (5/6) – очень громкий шум, который слышен, даже если стетоскоп не всей окружностью головки касается грудной клетки,
Дата добавления: 2015-08-14; просмотров: 1048;
