Опишите методику назотрахеапьной интубации вслепую
Эндотрахеальную трубку необходимо обработать гелем с лидокаином и на несколько минут для усиления кривизны согнуть так, как показано на рис. 5-24. Больного укладывают в "принюхивающееся" положение. Конец трубки осторожно проводят в носовой ход перпендикулярно поверхности лица. Пассаж воздуха через трубку следует постоянно контролировать тактильно, на слух или капногра-фией. Трубку продвигают вперед постепенно, на вдохе. Если спонтанные дыхательные движения сохраняются, но пассажа воздуха через трубку нет, то это указывает на интубацию пищевода. В этом случае трубку немного подтягивают и затем вновь продвигают вперед. Задержки дыхания и кашель означают, что конец трубки находится в непосредственной близости от гортани и поэтому трубку следует продолжать продвигать при каждом вдохе. Если трубка не попадает в трахею, то существует несколько приемов, исправляющих ситуацию. После того как трубка будет подведена ко входу в гортань, в ее просвет можно ввести клюшкооб-разно изогнутый проводник, после чего кончик трубки отклонится вперед. Разгибание головы также способствует смещению конца трубки кпереди, тогда как повороты головы из стороны в сторону вызывают боковые девиации трубки. Давление на гортань или перстневидный хрящ улучшают взаимное расположение между концом трубки и голосовой щелью. Раздувание манжетки трубки, которая находится в гипофаринксе, также может способствовать смещению ее конца в переднем направлении.
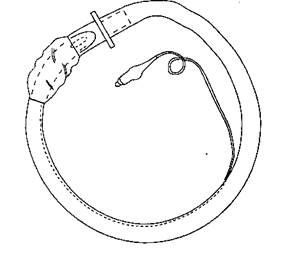
Рис. 5-24. Эндотрахеальная трубка, свернутая в кольцо; чем круче изогнута трубка, тем легче она проходит в гортань при назотрахеальной интубации вслепую
Если трубка упорно соскальзывает в пищевод, можно попросить больного высунуть язык, что угнетает акт глотания и также способствует смещению трубки кпереди.
После того как интубация трахеи завершена, можно приступать к индукции анестезии. По завершении дренирования экстубация возможна только после того, как полностью восстановятся сознание и рефлексы с дыхательных путей. Необходимое оборудование и персонал должны быть готовы для непредвиденной реинтубации.
Какая регионарная анестезия показана для обеспечения интубации при сохраненном сознании?
Язычные и некоторые глоточные ветви языко-глоточного нерва, обеспечивающие чувствительность задней трети языка и ротоглотки, легко блокируются инъекцией 2 мл местного анестетика в основание каждой нёбно-язычной дужки (также известной как передняя миндаликовая дужка) иглой для спинномозговой пункции № 25 (рис. 5-25). Двусторонняя блокада верхнего гортанного нерва и транстрахеальная блокада вызывают анестезию дыхательных путей ниже голосовой щели (рис. 5-26). Пальпируют подъязычную кость и вводят по 3 мл 2 % раствора лидокаина на 1 см ниже каждого большого рожка, где внутренняя ветвь верхнего гортанного нерва проходит через щито-подъязычную мембрану.
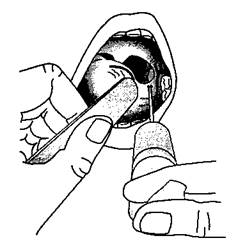
Рис. 5-25. Нервная блокада. Язык смещают вбок шпателем. При инфильтрации основания нёбно-язычной дужки раствором местного анестетика блокируется язычная и глоточная ветви языкоглоточного нерва. Следует отметить, что язычная ветвь языкоглоточного нерва — это не язычный нерв, который, в свою очередь, является ветвью тройничного нерва
Транстрахеальная блокада выполняется следующим образом: шею разгибают (подложив валик), после чего идентифицируют перстнещитовидную мембрану, которую затем перфорируют иглой. Нахождение иглы в просвете трахеи подтверждается аспирацией воздуха; затем в конце выдоха в трахею вводят 4 мл 4 % раствора лидокаина. Глубокий вдох и кашель непосредственно после введения анестетика способствуют его распространению в трахее. Хотя все эти блокады обеспечивают комфорт больного во время интубации при сохраненном сознании, вместе с тем они также притупляют защитный кашлевой рефлекс и угнетают глотательный рефлекс, что может привести к аспирации. Анестезия глотки орошением может вызвать преходящую обструкцию дыхательных путей, так как она угнетает рефлекторную регуляцию просвета дыхательных путей на уровне голосовой щели.
Так как у нашей больной существует высокий риск аспирации, то целесообразно ограничиться местной анестезией полости носа. Применение 4 % раствора кокаина не имеет существенных преимуществ по сравнению с применением смеси 4 % раствора лидокаина и 0,25 % раствора фенилэфрина и может быть причиной побочных эффектов со стороны сердечно-сосудистой системы. Следует рассчитать максимальную безопасную дозу местных анестетиков и не превышать ее (см. гл. 14). Анестетик наносится на слизистую оболочку носа с помощью марлевого аппликатора, после чего введение смазанного лидокаиновым гелем носоглоточного воздуховода не доставит неприятных ощущений больной.
Чем обусловлена необходимость держать набор для экстренной трахеотомии наготове?
Ларингоспазм — вполне вероятное осложнение интубации в отсутствие миорелаксации, даже если сознание сохранено. При ларингоспазме высок риск несостоятельности масочной вентиляции. Если для устранения ларингоспазма вводят сукцинилхолин, то в результате расслабления мышц глотки может возникнуть обструкция верхних дыхательных путей, что дополнительно усугубит расстройства дыхания. В подобной ситуации экстренная трахеотомия может спасти жизнь.
Какие альтернативные методики интубации могут быть использованы в этом случае?
Существует методика ретроградной интубации. Длинный проволочный проводник или эпидуральный катетер ретроградно проводят через перстнещитовидную мембрану в трахею. Проводник (или катетер) продвигают краниально, он попадает в глотку и выходит через нос или рот. Эндотрахе-альную трубку проводят по катетеру как по напра-вителю. После того как трубка проходит в гортань, катетер удаляют. Вариантом этой методики является ретроградное проведение проволочного проводника через аспирационный канал фибро-бронхоскопа или реинтубационного стилета, которые служат направителями для предварительно надетой на них трубки. Направители большого диаметра облегчают проведение трубки в трахею.
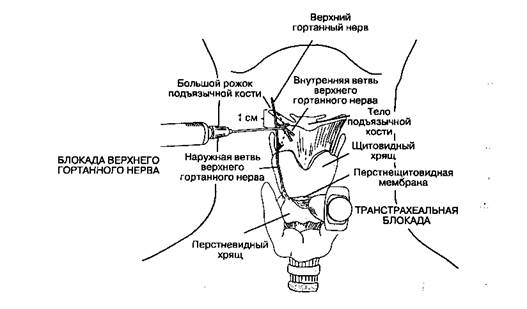
Рис. 5-26.Блокада верхнего гортанного нерва и транстрахеальная блокада
ТАБЛИЦА 5-8.Портативный набор оборудования на случай трудной интубации
| • Клинки к ларингоскопу, форма и размер которых отличаются от постоянно используемых • Набор эндотрахеальных трубок различного диаметра • Проводники для эндотрахеальных трубок. Возможные варианты включают (но не ограничены перечисленным): полужесткие стилеты (монолитные и с полостью для струйной ВЧ ИВЛ), светящийся проводник, щипцы для манипулирования дистальным концом эндотрахеальной трубки • Фибробронхоскоп • Оборудование для ретроградной интубации • По крайней мере один комплект оборудования для экстренного "нехирургического" обеспечения вентиляции. Возможные варианты включают (но не ограничены перечисленным): респиратор для транстрахеальной струйной ВЧ ИВЛ, полый стилет для струйной ВЧ ИВЛ, ларингеальную маску, пи-щеводно-трахеальную комбинированную интубационную трубку • Набор для экстренного хирургического обеспечения проходимости дыхательных путей (например, для коникотомии) • Капнометр |
| Примечание. Предлагаемый перечень набора оборудования носит рекомендательный характер. Он может быть изменен в зависимости от потребностей медицинского учреждения, предпочтений и навыков врача. Набор соответствует приведенному выше алгоритму действий при трудной интубации. (Из: Practice guidelines for management of the difficult airway: A report by the American Society of Anesthesiologists Task Force on Management of the Difficult Airway. Anesthesiology, 1993. 78: 597. Воспроизведено с изменениями с разрешения Американского общества анестезиологов.) |
Существует немалое количество специализированного оборудования и инструментов для обеспечения проходимости дыхательных путей. Оно должно быть легко доступно в экстренных ситуациях (табл. 5-8). Другой возможностью является кони-котомия, которая описана в гл. 48. В рассмотренной клинической ситуации при использовании любой из этих методик могут возникнуть трудности, поскольку подчелюстной абсцесс сопровождается отеком и анатомической деформацией шеи.
Избранная литература
Benumof J. L. Management of difficult adult airway with special emphasis on awake traheal intubation. Anesthesiology, 1991. 75: 1087. Прекрасный обзор, посвященный прогностическим признакам трудной интубации, ретроградной
интубации, транстрахеальной струйной ВЧ ИВЛ, применению пищеводно-трахеальной комбинированной трубки.
Berry F. A. Anesthetic Management of Difficult and Routine Pediatric Patients, 2nd ed. Churchill Li-vingstone, 1990.
Crosby E. T., Lui A. L. The adult cervical spine: Implications for airway management. Can. J. Anesth., 1990. 37: 77. Обзор посвящен предоперационному обследованию при патологии дыхательных путей, особое внимание уделено интубации больных с нестабильностью шейного отдела позвоночника.
Dorsch J. A., Dorsch S. E. Understanding Anesthesia Equipment, 3rd ed. Williams & Wilkins, 1991. Представлены характеристики эндотрахеальных трубок, ларингоскопов, лицевых масок и воздуховодов.
Ellis H., Feldman S. Anatomy for Anaesthetists, 6th ed. Blackwell, 1993. Содержит главу, посвященную анатомии дыхательных путей.
Gorback M. S. (ed.). Emergency Airway Management. Mosby Year Book, 1991.
Latto I. P., Rosen M. Difficulties in Tracheal Intubation. Bailliere Tindall, 1985.
McIntyre J. W. R. Laryngoscope design and the difficult adult tracheal intubation. Can. J. Anaesth., 1989. 36; 94. Освещены вопросы выбора ларингоскопа в зависимости от анатомических особенностей (например, каким клинком следует воспользоваться в конкретной ситуации — Миллера или Макинтоша).
Miller K. A., Harkin C. P., Bailey P. L. Postoperative tracheal extubation. Anesth. Analg., 1995 80: 149.
Nishino T. Swallowing as a protective reflex for the upper respiratory tract. Anesthesiology 1993. 79: 588. Интересное и клинически важное обсуждение глотательного рефлекса и влияния нарушений глотания на общую анестезию.
Ovassapian A. Fiberoptic Airway Endoscopy in Anesthesia and Critical Care. Raven Press, 1990. Издание очень хорошо иллюстрировано.
Pennant J. H., White P. F. The laryngeal mask airway: Its uses in anesthesiology. Anesthesiology, 1993. 79:144. Хороший обзор, посвященный показаниям и противопоказаниям к применению ла-рингеальной маски.
Roberts J. T. (ed.). Fiberoptics in Anesthesia. Saunders, 1991.
Roberts J. T. (ed.). Clinical Management of the Airway. Saunders, 1994.
Дата добавления: 2015-08-04; просмотров: 932;
