Болезнь Крона
Болезнь Крона – хроническое рецидивирующее заболевание неясной этиологии, характеризующееся трансмуралъным гранулематозным воспалением с сегментарным поражением разных отделов пищеварительного тракта. Заболевание впервые было описано американским врачом В. В. Crohn в 1932 году. Патология характерна для индустриально развитых стран и главным образом городского населения. Болезнь Крона поражает преимущественно молодых людей (средний возраст заболевших 20^10 лет), что делает ее социально значимым заболеванием. Мужчины и женщины болеют приблизительно с одинаковой частотой. Распространенность болезни в разных регионах мира колеблется в широком диапазоне – 20‑150 случаев на 100 000 населения, достигая максимальных показателей в скандинавских странах, Северной Америке, Канаде, Израиле. Ежегодный прирост заболеваемости в Европе составляет 5‑10 случаев на 100000 жителей. Воспалительный процесс при болезни Крона локализуется преимущественно в кишечнике, хотя могут поражаться все отделы желудочно‑кишечного тракта, включая пищевод, желудок, ротовую полость, язык. Выделяют болезнь Крона с поражением подвздошной кишки (терминальный илеит) – 30–35 %; илеоцекального отдела – около 40 %; толстой кишки, включая аноректальную зону – 20 %; тонкой кишки – 5‑10 %.
Этиология и патогенез
В настоящее время нет единого взгляда на этиологию воспалительных заболеваний кишечника. По современным представлениям, болезнь Крона считается полиэтиологическим заболеванием с генетической предрасположенностью, которая позволяет реализоваться неизвестным пока повреждающим агентам. На роль последних могут претендовать бактериальные антигены и их токсины, а также аутоантигены. Влияние микрофлоры рассматривается с позиций стимуляции медиаторов воспаления бактериальными эндотоксинами – липополисахаридами бактерий, которые являются мощными хемотаксическими веществами и вызывают миграцию клеточных элементов в очаг воспаления. Существенную роль в патогенезе играет, по‑видимому, генетически обусловленная повышенная проницаемость кишечной стенки, приводящая к снижению функции кишечного барьера для бактерий и их токсинов. В последнее время особое внимание исследователей привлекает концепция иммунопатогенеза хронических воспалительных заболеваний кишечника. Можно считать доказанным, что при болезни Крона повышается местная выработка антител и обнаруживается сдвиг соотношения секреции IgG и IgA в сторону увеличения продукции IgG.
Классификация
Существующие классификации характеризуют, в основном, локализацию воспалительного процесса в желудочно‑кишечном тракте, но не отражают многообразия клинического течения болезни Крона. За рубежом чаще всего используют классификацию Bocus (1976), согласно которой выделяют семь форм болезни Крона: 1‑я – еюнит, 2‑я – илеит, 3‑я – еюноилеит, 4‑я – энтероколит, 5‑я – гранулематозный колит, 6‑я – поражение анальной области, 7‑я – панрегиональное поражение кишечника с вовлечением верхнего отдела желудочно‑кишечного тракта (желудка, двенадцатиперстной кишки). В России наибольшее применение нашла классификация, предложенная В. Д. Федоровым и М. X. Левитаном (1982), в соответствии с которой выделяют: энтерит, энтероколит и колит.
Клиническая картина и данные объективного исследования
В клинической картине болезни Крона присутствуют несколько основных синдромов: кишечный синдром; эндотоксемия, обусловленная острым воспалением; внекишечные проявления; синдром мальабсорбции. Клинические симптомы определяются морфологическими особенностями воспаления, локализацией и протяженностью процесса. В активной фазе заболевания с развернутой клинической картиной отмечаются диарея, постоянные локализованные боли в животе, кровотечения. Боль в животе является классическим симптомом при болезни Крона и встречается у 85–90 % больных. Поскольку чаще всего воспаление при болезни Крона локализуется в терминальном отрезке подвздошной кишки, для этого заболевания характерна рецидивирующая боль в нижнем правом квадранте живота, причем она может симулировать картину острого аппендицита или непроходимости кишечника (по поводу которых иногда ошибочно больным выполняют лапаротомию, а если выполнен разрез в правой подвздошной области, то – и аппендэктомию). Диарея наблюдается у 90 % больных и обычно бывает менее тяжелой, чем при неспецифическом язвенном колите. При вовлечении в процесс только тонкой кишки частота стула колеблется от 2 до 5 раз в день, а в случаях энтероколитов – до 10 раз. Консистенция кала чаще бывает кашицеобразной. Однако у тех больных, у которых значительно поражена только тонкая кишка, стул может быть более жидким или водянистым. Упорная диарея и белковый катаболизм приводят к значительной потере массы тела. Источником кровотечений при болезни Крона являются глубокие язвы и трещины на каком‑либо участке кишечной стенки. Массивные кишечные кровотечения, которые рассматриваются как осложнение заболевания, отмечаются у 1–2% больных. Повышение температуры тела относится к основным проявлениям болезни Крона и регистрируется при обострении заболевания у трети больных. Лихорадка обычно связана с наличием гнойных процессов (свищи, инфильтраты, абсцессы) или системными осложнениями токсико‑аллергического характера. Уменьшение массы тела при болезни Крона, так же как и при язвенном колите, связано с недостаточным поступлением питательных веществ из‑за отсутствия аппетита и боли в животе, нарушением процесса их всасывания и усилением катаболизма. Основные нарушения обмена веществ включают анемию, стеаторею, гипопротеинемию, авитаминоз, гипокальциемию, гипомагниемию и дефицит других микроэлементов. Болезнь Крона часто сопровождается аутоиммунным системным поражением органов. Наиболее часто встречаются артропатии, примерно у 40–60 % пациентов. Обычно отмечаются моно– и полиартриты крупных суставов, артралгии и артропатии мелких суставов, реже встречаются анкилозирующий спондилит, сакроилеит. Кожные поражения чаще проявляются узловатой эритемой и гангренозной пиодермией. Наиболее типичным осложнением со стороны слизистых оболочек является афтозный стоматит. Часто встречается остеопороз, который имеет смешанный механизм развития. Как правило, он связан с нарушением всасывания и обмена кальция или является следствием стероидной терапии, однако возможен и иммуновоспалительный компонент в его развитии. Местными осложнениями болезни Крона могут быть анальные и перианальные поражения (свищи прямой кишки, абсцессы в параректальной клетчатке, анальные трещины), стриктуры различных отделов кишечника, инфильтраты и абсцессы в брюшной полости, наружные и внутренние свищи. Такие жизнеугрожающие осложнения, как перфорация и токсическая дилатация кишки при болезни Крона встречаются редко.
Лабораторная и инструментальная диагностика
Следующие лабораторные показатели дают ориентировочную информацию о степени тяжести воспалительного процесса в кишечнике: СОЭ, С‑реактивный белок, лейкоциты, тромбоциты, альбумин сыворотки, железо, показатели свертывающей системы крови. Лабораторная диагностика болезни Крона основана на определении антител к пекарским дрожжам Saccharomyces cerevisiae (ASCA) класса Js6, антител к цитоплазме нейтрофилов с определением типа свечения, антител к Saccharomyces cerevisiae (ASCA) класса JSA, антител к бокаловидным клеткам кишечника, антител к экзокринной части поджелудочной железы, антител к цитоплазме нейтрофилов класса SgA. Информативность этих тестов в комплексе до 95 %.
Рентгенологическая диагностика болезни Крона основывается на выявлении прерывистого характера поражения кишечника, вовлечения в процесс тонкой и толстой кишок, правосторонней локализации процесса в ободочной кишке с образованием глубоких язв‑трещин, внутренних свищей, ретроперитонеальных абсцессов с формированием свищей и слепых синусов в случаях вовлечения в процесс тонкой кишки. Ведущим рентгенологическим симптомом болезни Крона является сужение пораженного участка кишки. Степень сужения прямо пропорциональна давности заболевания. В отдельных случаях кишка суживается неравномерно и эксцентрично. Гаустры в недалеко зашедших случаях сглаживаются и принимают неправильную форму, при прогрессировании процесса они исчезают вовсе. Весьма характерным при болезни Крона считается чередование пораженных фрагментов кишки с нормальными. Эндоскопическая картина при болезни Крона характеризуется наличием афтоидных язв на фоне неизмененной слизистой оболочки. По мере прогрессирования процесса язвы увеличиваются в размерах, принимают линейную форму. Чередование островков сохранившейся слизистой оболочки с глубокими продольными и поперечными язвами‑трещинами создает картину «булыжной мостовой» (рис. 177).
При морфологическом исследовании биоптатов отмечается трансмуральный характер воспаления, наличие гранулем с характерными клетками типа Пирогова‑Ланхганса. К сожалению, даже при микроскопии точный диагноз устанавливается лишь в 23–30 % случаев.
Таблица № 1 Дифференциально‑диагностические критерии неспецифического язвенного колита и болезни Крона
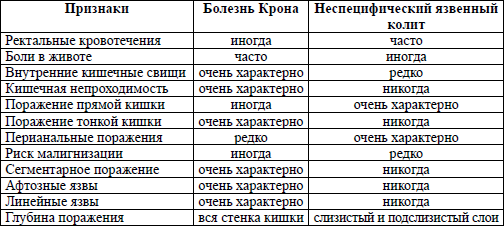
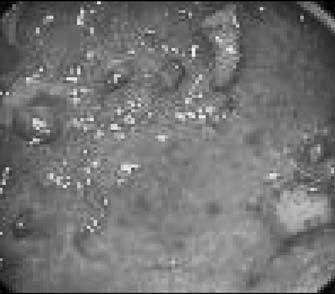
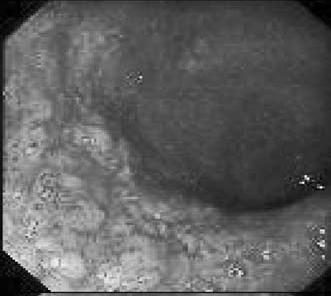
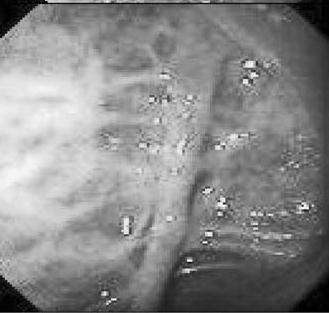
Рис. 177. Эндоскопическая картина при болезни Крона.
Болезнь Крона необходимо дифференцировать от многих заболеваний. Гранулематозное поражение тонкой кишки часто диагностируется как аппендикулярный абсцесс или острый аппендицит, так как дифференцировать их крайне трудно. Иногда невозможно отличить болезнь Крона от воспаления в дивертикуле Меккеля и других острых заболеваний брюшной полости. Наиболее сложна дифференциальная диагностика болезни Крона и неспецифического язвенного колита, от которого она отличается отсутствием поражения прямой кишки в 50 % случаев, более глубокими язвами толстой кишки, асимметричностью и прерывистостью процесса, тенденцией к формированию стриктур и свищей. Основные дифференциальнодиагностические критерии язвенного колита и болезни Крона отражены в таблице 1 (Г. И. Воробьев, 2001, с изменениями). Лечение
Принципы консервативного и противорецидивного лечения болезни Крона включают в себя противовоспалительную, гормональную, симптоматическую терапию. Комплексная терапия назначается на фоне специальной щадящей диеты с исключением цельного молока, фруктов и овощей, включением нежирного мяса и рыбы. Основными медикаментами являются салазопрепараты – сульфасалазин, месалазин, салофальк и другие. Широко применяются кортикостероиды, они, как правило, высокоэффективны как при системном, так и при местном применении. Однако необходимо отметить, что применение гормональной терапии уменьшает клинические проявления заболевания, но не улучшает гистологическую и эндоскопическую картину заболевания. У пациентов с повышенной психологической возбудимостью целесообразно назначение седативных препаратов.
Хирургическое лечение болезни Крона, в отличие от язвенного колита, не носит радикальный характер, так как гранулематозное воспаление может развиваться в любом отделе желудочно‑кишечного тракта. Целями хирургического лечения при болезни Крона являются борьба с осложнениями и улучшение качества жизни пациентов, когда этого невозможно достичь медикаментозными средствами. Независимо от характера течения болезни Крона примерно у 60 % пациентов в связи с развитием осложнений возникает необходимость в оперативном лечении, особенно в случаях поражения толстой и подвздошной кишки. Неэффективные кортикостероидная и иммуносупрессивная терапия, даже при отсутствии осложнений, также являются показанием к операции – резекции пораженного участка. Однако нет никакой гарантии, что после операции не возникнет рецидив в зоне анастомоза или в любом другом месте ЖКТ, так как естественное течение болезни Крона не прерывается и после хирургического вмешательства. Частота послеоперационных рецидивов составляет 20–40 % в течение 5 лет после резекции, как минимум каждый третий больной нуждается в повторной операции.
Дата добавления: 2015-05-13; просмотров: 1322;
