Глубина расположения 100 %, 80 % и 50 % изодоз при наиболее
РАК ЛЁГКОГО
Рак лёгкого (бронхиальная карцинома, бронхогенный рак) — злокачественная опухоль, развивающаяся из эпителия слизистой оболочки бронхиального дерева.
Клиническая картина РЛ зависит от локализации опухоли (центральная, периферическая), формы роста (эндофитная, экзофитная), гистологической структуры (мелкоклеточный, немелкоклеточный), вторичных воспалительных
изменений в лёгочной ткани (раковый пневмонит, перифокальная пневмония), стадии заболевания, особенностей неспецифической гиперергической реакции организма на опухоль (паранеопластические синдромы).
Центральный рак лёгкого
Ведущим симптомом в клинической картине центрального (бронхогенного) РЛ является малопродуктивный кашель, не приносящий облегчения больному. Заболевание развивается постепенно, возрастающая интенсивность упорного, не поддающегося лечению кашля у больного хроническим бронхитом позволяет заподозрить новообразование. Характерна необильная слизистая или слизисто-гнойная мокрота, иногда с прожилками крови вследствие изъязвления и поверхностного распада опухоли. Изредка наблюдаются кровохарканье и лёгочное кровотечение.
При эндобронхиальном росте опухоли возникают гиповентиляция и обту-рационная эмфизема сегмента, а затем характерные признаки ателектаза. Появляются одышка разной степени выраженности, неопределённые боли различной интенсивности в грудной клетке. Иногда на стороне поражения можно обнаружить отставание грудной клетки при дыхании, ослабление бронхофонии и голосового дрожания (при пневмонии наблюдается их усиление), тупой перкуторный звук. При аускультации дыхание резко ослабленное или отсутствует. Изредка могут выслушиваться сухие «бронхитические» хрипы или крепитация. Возможно развитие обтурационного пневмонита или параканкрозной пневмонии, проявляющейся усилением кашля с выделением слизисто-гнойной мокроты, высокой лихорадкой, болью в груди на стороне поражения, лейкоцитозом со сдвигом формулы влево, увеличением СОЭ.
Прорастание опухоли в плевру, грудную стенку, перикард или диафрагму (III стадия РЛ) сопровождается упорным болевым синдромом, развитием экс-судативного плеврита с накоплением в плевральной полости серозно-геморрагической жидкости. После эвакуации экссудат быстро (иногда уже через сутки) накапливается вновь, что, несомненно, отличает течение опухолевого плеврита от туберкулёзного, парапневмонического и др. Поздними симптомами болезни являются кахексия и общая слабость.
Диагностика центрального РЛ должна быть комплексной и включать полипозиционную рентгенографию органов грудной клетки, исследование мокроты, бронхоскопию с эндобронхиальной биопсией. Больным с плевральным выпотом выполняют лечебно-диагностическую плевральную пункцию. Центральный РЛ характеризуется сложной динамикой теневой картины, объективно отражающей неуклонное прогрессирование болезни. На рентгенограммах поступательно возникают теневые феномены, обусловленные разными объектами: опухолевым узлом, ателектазом сегмента или всей доли лёгкого, гиперплазированными лимфатическими узлами, плевральным выпотом, метастазами. Нередко появляется инфильтрация лёгочной паренхимы вследствие обтурационного пневмонита или параканкрозной пневмонии. При прорастании опухоли в позвоночник признаки его деструкции хорошо заметны на боковых рентгенограммах.
Рентгенологические изменения зависят от локализации и формы центрального РЛ (эндобронхиальная, перибронхиальная разветвлённая или перибронхиальная узловая). Первичную опухоль диаметром менее 5-6 мм выявить на рентгенограммах невозможно. Узел большего размера определяется в виде ограниченного гомогенного затенения средней интенсивности, связанного с корнем лёгкого или прилежащего к средостению, с выпуклым наружным контуром, иногда — с заметной радиальной лучистостью, направленной кнаружи от тени опухоли.
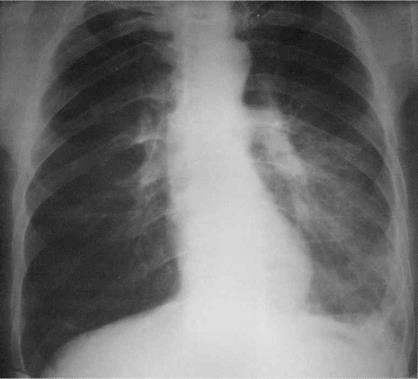
Больной, 61 год. Многократно лечился амбулаторно от рецидивирующей пневмонии. В стационаре клинико-рентгенологически верифицирован левосторонний центральный рак с гипоателектазом верхней доли (Т2N1 M0 II стадия). Диагноз был подтверждён с помощью КТ.
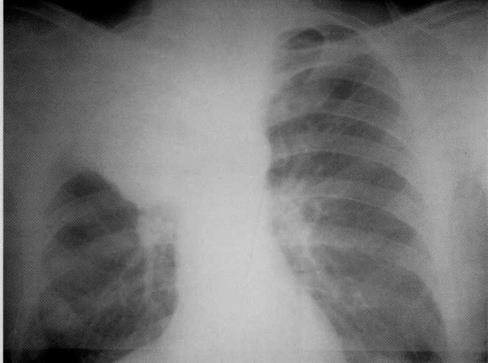
Больной, 47 лет. Центральный рак верхней доли правого лёгкого
(T2N2MQ, IIIA стадия). Гистологически — плоскоклеточный рак
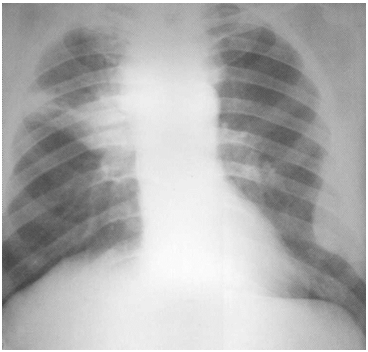 |
Больной, 57 лет. Центральный рак верхней доли правого лёгкого с ателектазом в S3 (T2N2M,, IV стадия). Ограниченный паракостальный плеврит слева в результате метастазирования.
Периферический рак лёгкого
Периферический рак лёгкого длительное время (2-5 лет и более) может протекать бессимптомно и выявляться случайно при флюорографическом обследовании. Кашель и кровохарканье наблюдаются значительно реже, чем при центральном раке, и обусловлены вторичным прорастанием крупных бронхов. В далеко зашедших случаях возможно развитие карциноматозного плеврита.
При периферическом раке рентгенологически выявляется тень опухолевого узла с чёткими наружными контурами. Распад опухоли приводит к образованию полости с толстыми стенками и неровными внутренними контурами, иногда с небольшим уровнем жидкости.
Дифференциальную диагностику периферического рака лёгкого необходимо проводить с метастазами рака иных локализаций, доброкачественными опухолями, абсцессами, ретенционной кистой, затяжной пневмонией, туберкулёмами , эхинококкозом.
При подозрении на опухоль лёгкого для верификации диагноза помимо рентгенографии показаны КТ или ЯМР, а также бронхоскопия или трансторакальная пункционная биопсия.
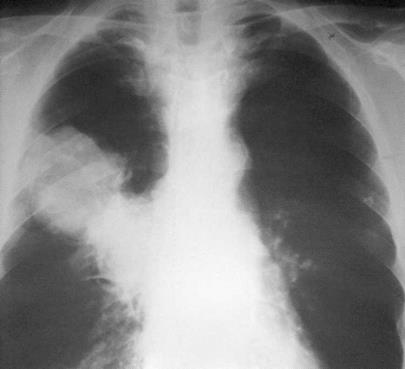
Больной, 52 года. Периферический рак верхней доли правого лёгкого с прорастанием в близлежащие бронхи (T3N2M0, IIIA стадия). На рентгенограмме — интенсивная гомогенная тень овальной формы с чёткими наружными контурами с вовлечением лимфатических узлов корня лёгкого.
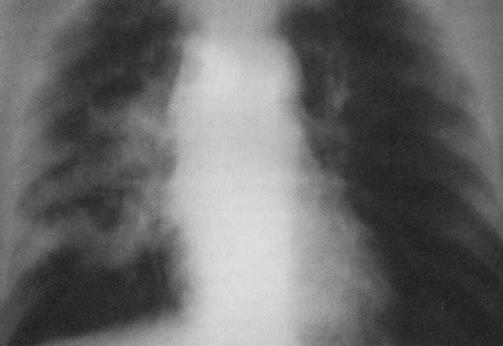
Больной, 60 лет. Длительно лечился от туберкулёза. Томограмма: рак правого лёгкого в фазе множественного распада — полостная форма периферического рака (T3N2M0, IIIA стадия). Больной оперирован, диагноз подтверждён гистологически — плоскоклеточный рак.
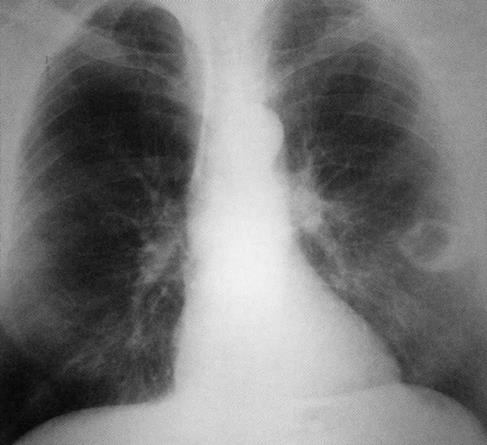
Больная, 62 года. Периферический рак нижней доли левого лёгкого в фазе распада — полостная форма периферического рака (T2N0M0, I стадия).
Метастатическое поражение лёгких
Метастатическое поражение лёгких возникает при первичном раке желудка, почек, щитовидной железы, простаты, яичника и раке иных локализаций. На рентгенограммах метастазы в лёгких могут определяться в виде множественных очаговых теней различной величины. Клиническая картина при метастатическом раке зависит от степени поражения лёгких, локализации и других особенностей первичной опухоли.
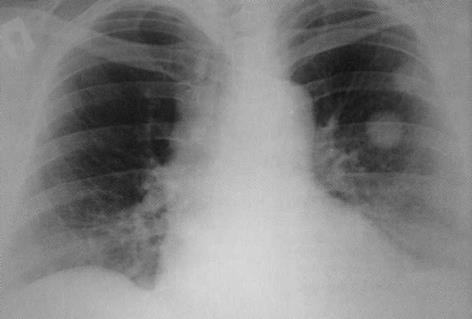
Больная, 50 лет. В анамнезе — радикальная операция по поводу рака левого яичника. Через 3 года выявлены метастазы в верхней доле левого лёгкого: хорошо видны 2 опухолевидных образования диаметром 27 и 23 мм
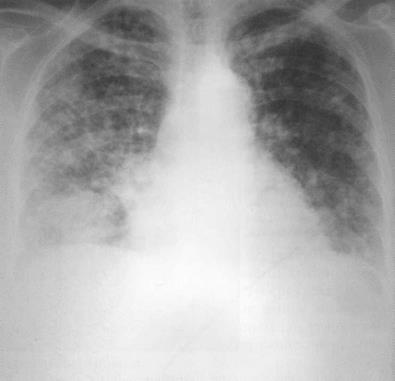
Больная, 67 лет. Двусторонний тотальный метастатический процесс в лёгких с поражением позвоночника. Первичная локализация рака — в левом яичнике. На рентгенограмме — очаговые тени (больше справа) различной величины и интенсивности местами сливного характера с вовлечением в процесс лимфатических узлов корня лёгкого.
Глубина расположения 100 %, 80 % и 50 % изодоз при наиболее
Дата добавления: 2015-02-16; просмотров: 1161;
