Діагностика
Для встановлення діагнозу необхідно:
Зібрати анамнез: детальне опитування вагітної з метою виявлення факторів ризику, що могли б призвести до аномалії розташування плаценти.
- Оцінити клінічні прояви – поява кровотечі, що повторюється, не супроводжується болем та підвищеним тонусом матки.
- Провести акушерське обстеження:
А. Обережне зовнішнє акушерське обстеження:
· високе розташування передлеглої частини;
· тонус матки не підвищений;
· аускультативно в ділянці нижнього сегменту може визначатися
шум плаценти;
· може виявлятися неправильне положення плода, або тазове
передлежання.
Б. Огляд шийки матки і піхви в дзеркалах виключно в умовах розгорнутої
операційної:
· дозволяє виключити інші джерела кровотечі (розрив варикозних
вузлів піхви, псевдоерозію і рак шийки матки).
В. Піхвове дослідження виключно в умовах розгорнутої операційної:
a. при закритій шийці матки:
· через склепіння пальпується тістуватість, пастозність тканин,
пульсація судин; високе стояння передлеглої частини і
неможливість її пальпувати;
b. при відкритті шийки матки не менше ніж на 4-6 см виявляють:
· плацентарну тканину – повне передлежання (placenta praevia totalis);
· плідні оболонки і тканину плаценти – бокове передлежання (placenta praevia lateralis);
· плідні оболонки і край плаценти – крайове передлежання (placenta praevia marginalis);
· шороховатість плідних оболонок – низьке прикріплення плаценти.
У разі значної кровотечі уточнення характеру передлежання не має сенсу, оскільки акушерська тактика визначається об’ємом крововтрати та станом вагітної.
- Ультразвукове дослідження має високу інформативну цінність у визначенні локалізації плаценти та виду передлежання.
Диференційна діагностикапроводиться із захворюваннями, які супроводжуються кровотечами:
- передчасним відшаруванням нормально розташованої плаценти;
- розривом матки;
- розривом варикозних вузлів в ділянці вульви і піхви;
- раком та ерозією шийки матки.
Лікування та акушерська тактика при передлежанні плаценти. Кровотеча в ІІ половині вагітності є терміновим показанням для госпіталізації. Лікування та обстеження вагітних з кровотечею у ІІ половині вагітності повинно проводитися тільки в стаціонарі. Тактика лікаря залежить від:
1. об'єму крововтрати та інтенсивності кровотечі;
2. стану жінки та плода;
3. виду передлежання плаценти;
4. терміну вагітності;
5. ступеня зрілості легенів плода.
Акушерська тактика при недоношеній вагітності
При появі кров’янистих виділень в другій половині вагітності, в першу чергу, слід запідозріти передлежання плаценти і терміново госпіталізувати вагітну.
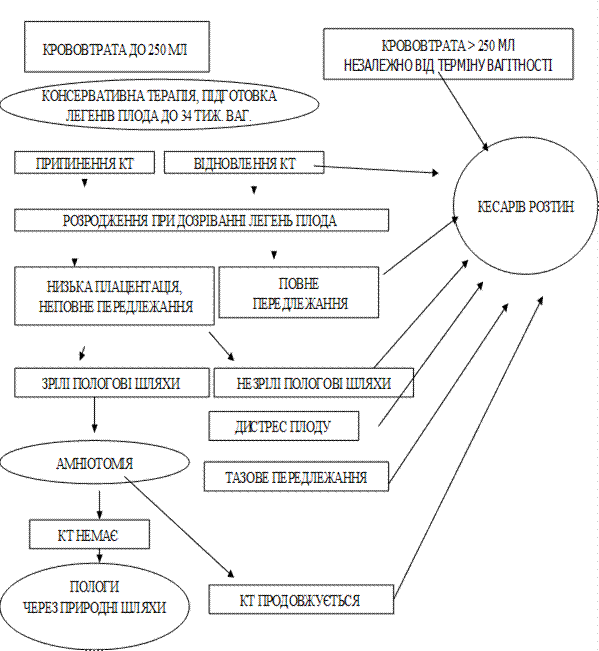
1. У разі невеликої крововтрати (до 250 мл), відсутності симптомів геморагічного шоку, дистресу плода, відсутності пологової діяльності, незрілості легенів плода при вагітності до 37 тижнів – вичікувальна тактика. Метою такої тактики є пролонгація вагітності для дозрівання легенів плода.Проводиться:
- госпіталізація;
- токолітична терапія за показаннями;
- прискорення дозрівання легень плода до 34 тижнів вагітності (дексаметазон 6 мг через 12 годин протягом 2 діб );
- моніторне спостереження за станом вагітної та плода.
2. У разі прогресування кровотечі (більше 250 мл), появі симптомів геморагічного шоку, дистресу плода, незалежно від стану плоду та терміну вагітності – термінове розродження шляхом кесаревого розтину.
Акушерська тактика при доношеній вагітності.
1. При крововтраті до 250 мл. За умови розгорнутої операційної уточнюється ступінь передлежання:
- у разі часткового передлежання плаценти, можливості досягнення амніотичних оболонок та головного передлежання плода, активних скороченнях матки, виконується амніотомія. При відновленні кровотечі - кесарів розтин. При припиненні кровотечі пологи ведуться через природні пологові шляхи. Після народження плода - в/м введення 10 ОД окситоцину, ретельне спостереження за скороченням матки та характером виділень із піхви.
- при повному або неповному передлежанні плаценти, неправильному положенні плода (косе або поперечне) чи тазовому передлежанні виконується кесарів розтин;
- при неповному передлежанні плаценти, мертвому плоді можлива амніотомія, при припиненні кровотечі - розродження через природні пологові шляхи.
2. При крововтраті більше 250мл - незалежно від ступеню передлежання - терміновий кесарів розтин.
3.При повному передлежанні,діагностованому за допомогою УЗД, без кровотечі - госпіталізація до строку розродження, кесарів розтин у терміні 37-38 тижнів.
У ранньому післяпологовому періоді, - ретельне спостереження за станом породіллі. При відновленні кровотечі після операції кесаревого розтину та досягненні загальної крововтрати більше 1% від маси тіла - термінова релапаротомія, екстирпація матки без додатків, за необхідності - перев'язка внутрішніх клубових артерій спеціалістом, який володіє цією операцією.
Відновлення величини крововтрати, лікування геморагічного шоку і ДВЗ-синдрому проводиться за показаннями (див. відповідну тему заняття).
АЛГОРИТМ ДІЙ ЛІКАРЯ ПРИ ПЕРЕДЛЕЖАННІ ПЛАЦЕНТИ
Дата добавления: 2015-02-05; просмотров: 1140;
