Послеоперационные грыжи передней брюшной стенки
«Неблагоприятное последствие, с которым преимущественно приходится считаться при чревосечении, есть грыжа рубца».
Н. М. ВОЛКОВИЧ
Вопрос о послеоперационных грыжах недостаточно освещен в учебниках и практических руководствах. Методика хирургического лечения этого заболевания находится в стадии поисков и пока далека от совершенства.
Н. 3. Монаков (1959) впервые в нашей литературе представил анализ материала, касающегося клиники и лечения послеоперационных грыж по данным отечественной и зарубежной литературы, а также на основании собственных наблюдений. Сводный материал, охватывающий более 28 000 случаев, позволяет прийти к заключению, что с конца XIX столетия по 1959 г. удельный вес послеоперационных грыж не снизился. По данным отечественных авторов, послеоперационные грыжи отмечаются в 2,4%, по сводным данным Мессона — в 5,9% общего числа грыж.
По данным Беллони, Унгания (Bellni, Ungania, 1961) послеоперационные грыжи составляют около 5 % всех осложнений после чистых чревосечений и около 10% — после нагноившихся операционных ран.
Нередко грыжи развиваются после операций по поводу огнестрельных ранений живота. По данным С. И. Банайтиса, О. Н. Сурвилло, И. М. Айзмана, процент грыж, возникших после операций по поводу проникающих ранений живота на фронтах Великой Отечественной войны 1941—1945 гг., достигал 27,1. А. В. Мельников послеоперационные грыжи среди оперированных по поводу огнестрельных ранений живота наблюдал у 10,6 %.
Послеоперационные грыжи имеют различные названия: рубцовая грыжа (hernia cicatrica, incisinal hernia), вентральная грыжа (hernia ventralis). Названия «вентральная грыжа», «послеоперационная грыжа» являются наиболее распространенными.
Иногда смешивают два различных термина: «рецидивная грыжа» и «послеоперационная грыжа». Под рецидивной грыжей принято понимать возврат заболевания после произведенного грыжесечения на типичном анатомическом участке с сохранением топографических соотношений и клинической картины первичного заболевания (рецидивная паховая, бедренная, пупочная грыжа и др.). Однако в типичном месте, например в паховой области, может возникнуть выпячивание в области операционного рубца без рецидива первичного грыжевого выпячивания, что нам пришлось наблюдать несколько раз. Такая грыжа должна быть названа послеоперационной, но не рецидивной, так как она не имеет элементов первичного заболевания.
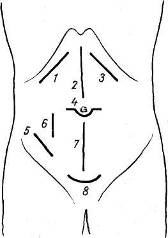
Рис. 97. Операционные разрезы брюшной стенки.
1 — косой разрез в правом подреберье; 2 — верхний срединный разрез; 3 — косой разрез в левом подреберье; 4 — разрез при операции пупочной грыжи; б — разрез Волковича — Дьяконова; 6—разрез Ленандера; 7 — нижнее рединный разрез; 8 — разрез Пфаненштиля.
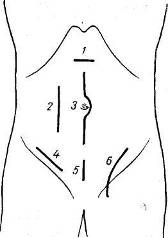
Рис. 98. Операционные разрезы брюшной стенки.
1 — поперечный разрез через белую линию живота; 2 — трансректальный разрез; 3 — срединный разрез; 4 — разрез при операции паховой грыжи; 5 — срединный разрез в надлобковой области; 6 — разрез при операции бедренной грыжи (паховый доступ).
Термины «рубцовая грыжа», «грыжа рубца» не соответствуют патогенезу заболевания, так как послеоперационная грыжа развивается не от первичного растяжения рубца, а от формирования широкого дефекта передней брюшной стенки, что зависит от разнообразных причин, связанных с дефектами техники и послеоперационными осложнениями (нагноения, гематомы, расхождения швов). Образовавшийся дефект выполняется органами брюшной полости с последующим прогрессирующим выпячиванием и растяжением рубца.
Послеоперационные грыжи наблюдаются чаще в тех анатомичеческих областях, где обычно проводятся типовые разрезы для доступа к органам брюшной полости: белая линия живота (верхний и нижний срединные разрезы), область пупка, правая подвздошная область (аппендэктомии, операции на слепой кишке), правое подреберье (операции на печени и желчных путях), левое подреберье (операции на селезенке), боковая поясничная область (операции на почке, мочеточнике), надлобковая область (гинекологические операции и операции на мочевом пузыре) (рис. 97—98).
Классификация. Предложенные классификации вентральных грыж имеют своим обоснованием либо анатомо-топографическое деление, либо величину и форму послеоперационных грыж, либо в этих классификациях совмещаются оба принципа [Н. 3. Монаков, Мейснер (F. Meissner)]. Наиболее приемлемым в практической деятельности является деление по локализации, величине дефекта брюшной стенки и выпячивания; особо следует выделить грыжи послеоперационные рецидивные.
I. По локализации вентральные грыжи делятся соответственно наиболее типичным хирургическим доступам на стенке живота (см. рис. 97, 98):
1. Срединные (медиальные): срединные, срединные верхние, срединные нижние.
2. Боковые (латеральные): боковые верхние, боковые нижние (правосторонние, левосторонние).
II. По величине: малые, большие, громадные послеоперационные грыжи (они требуют разных способов и методов их устранения, а также различной дооперационной подготовки).
III. Рецидивные послеоперационные грыжи, — сюда входят и нередко встречающиеся повторные (многократные) рецидивы.
В практической работе, в смысле выбора метода и способа операции и могущих встретиться технических трудностей при устранении выпячивания и закрытия дефекта стенки живота, наиболее сложными являются: а) грыжи большие с многокамерным мешком; б) громадные невправимые грыжи типа обширных эвентраций1; в) повторные многократные рецидивы; г) ущемленные послеоперационные грыжи, особенно в сочетании со спаечной непроходимостью, либо когда имеет место ущемление рецидивной послеоперационной грыжи.
Послеоперационные грыжи в связи с огнестрельными ранениями и другими проникающими повреждениями передней брюшной стенки могут локализоваться на любом участке брюшной стенки.
Не всегда при выпячивании брюшной стенки в области послеоперационного рубца формируется брюшинный грыжевой мешок, — иногда наблюдается расхождение швов, наложенных на брюшину, при целости кожных швов и кожного рубца. При этом органы брюшной полости под влиянием внутрибрюшного давления выходят непосредственно через дефект брюшины и располагаются под мышцами, между ними или же непосредственно в подкожной клетчатке, оформляя тем самым «грыжевое» выпячивание без грыжевого (брюшинного) мешка. Л. М. Ратнер, исследуя гистологически иссеченные при послеоперационных грыжах мешки, не находил в них элементов брюшины и поэтому предлагал заменить термин «вентральные грыжи» термином «эвенте-рация».
Патогенез. Причиной возникновения послеоперационной грыжи чаще всего является выбор хирургического доступа без учета анатомо-физиологических условий, что вызывает нарушение кровоснабжения и иннервации с последующими стойкими изменениями тканей (Н. М. Волкович, О. А. Юцевич).
Значительную роль в патогенезе послеоперационных грыж следует отвести осложнениям в ране (нагноения), что чаще наблюдается при обширных неотложных операциях, при которых не всегда удается сохранить асептичность (перфорация полостных органов, завороты кишок с гангреной, ранения желудочно-кишечного тракта). Завершение операций тампонадой брюшной полости, часто длительной, также является причиной образования послеоперационных грыж.
Осложнения в послеоперационном периоде пневмонией и бронхитом являются, несомненно, причинами, предрасполагающими к развитию послеоперационных грыж. Обширные плоскостные спайки и рубцовые тяжи, фиксирующие сальник и кишечные петли к неэластическому рубцу передней брюшной стенки, способствуют возникновению хронической кишечной непроходимости.
1 В этих случаях выпавшие внутренности из-за давности заболевания как бы потеряли «право жительства» в брюшной полости и с трудом удерживаются бандажом.
Клиника послеоперационных грыж. При обследовании больных с послеоперационными грыжами необходимо иметь все сведения о проведенной ранее операции, о послеоперационном течении и осложнениях. Лучше всего принять меры к получению протокола операции, что даст возможность наметить обоснованный план вмешательства.
Тщательно собранный анамнез способствует уточнению диагноза и облегчает составление плана операции.
Рентгенологическое исследование желудочно-кишечного тракта до операции дает возможность определить сращения органов брюшной полости со стенками грыжевого мешка, со стенкой рубца и прилегание к брюшной стенке тех или иных органов.
При осмотре послеоперационных рубцов по белой линии выше и ниже пупка обращается внимание на выпячивания по линии рубца и по сторонам его. Больного осматривают в положении стоя, полупрофильном и лежа. Незначительные выпячивания лучше определяются в лежачем положении больного при активном поднимании головы и верхней части туловища, что вызывает напряжение брюшной стенки и позволяет определить незначительные щели и выпячивания, не сопровождающиеся болевыми ощущениями; одновременно выявляются сопутствующие расхождения прямых мышц в области операционного рубца.
Грыжевые выпячивания в ранних стадиях развития послеоперационных грыж являются вправимыми и не сопровождаются болевыми ощущениями. При резком натуживании, падении, поднятии тяжести больные жалуются на боли и связывают их с дальнейшим увеличением выпячивания. При наличии сращений органов брюшной полости со стенкой грыжевого мешка и окружающими эти органы тканями болевые ощущения усиливаются, приобретая иногда схваткообразный характер. Одновременно развиваются вялость кишечника, запор, метеоризм, тошнота, отрыжка.
Эти изменения способствуют увеличивающемуся ослаблению брюшной стенки в целом; само же грыжевое выпячивание может быть частично или полностью невправимым (рис. 99, 100).
При прогрессировании грыжи резко снижается активность больных, развиваются явления спланхоптоза; периодически наблюдающиеся каловые застои сопровождаются интоксикацией. Постепенно заболевание осложняется изменениями в сердечно-сосудистой системе и органах дыхания.
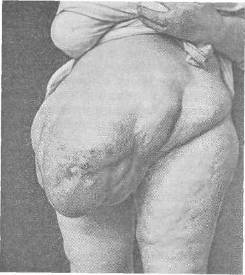
Рис. 99. Больная 68 лет с невправимой
грыжей после операции по поводу
кисты яичника.
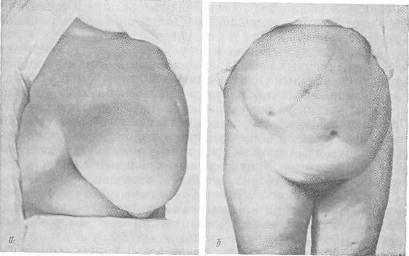
Рис. 100.
а - большая послеоперационная вентральная грыжа после операции по поводу гнойного аппендицита у больной 62 лет; б — послеоперационная грыжа после холецистэктомии.
Растянутый рубец истончается, и через брюшную стенку можно проследить перистальтику кишечных петель, определить урчание, шум плеска.
При послеоперационных грыжах, располагающихся над лобком (разрез по Пфаненштилю и срединный разрез по белой линии), больные могут жаловаться на расстройства мочеиспускания. К наиболее опасным осложнениям при вентральных грыжах следует отнести ущемление и прежде всего потому, что при больших грыжах трудно провести дифференциальный диагноз между ущемлением и непроходимостью кишечника.
Особые трудности в этом отношении» представляют невправимые послеоперационные грыжи, которые сопровождаются спаечным процессом и в грыжевом мешке, и в прилегающих кишечных петлях в брюшной полости. Смертность при ущемленных послеоперационных грыжах значительно выше, чем при обычных, — 2,4 % при ущемленных паховых грыжах и 8,8 % при послеоперационных (Б. А. Петров, 1957).
Больные с послеоперационными грыжами часто бывают обречены на пожизненное ношение бандажей, которые не всегда удовлетворяют своему назначению при частично или полностью невправимых грыжах.
По мере роста выпячивания требуется частая смена бандажей. Нередко больные вынуждены отказываться от бандажей и прибегать к самодельным повязкам, набрюшникам.
Трудоспособность больных продолжает снижаться. При дальнейшем увеличении послеоперационных грыж, особенно располагающихся по белой линии и в области пупка, помимо увеличения грыжевого выпячивания, происходит значительное расхождение прямых мышц живота, еще большее истончение поверхности рубца; грыжевое выпячивание образует по нижнему своему краю отвисание и на резко выраженной складке и в окружности ее развиваются раздражение кожи, слущивание эпидермиса, воспалительные явления.
При таких значительных изменениях передней брюшной стенки и органов брюшной полости, размещающихся в грыжевом выпячивании, вопрос об операции является уже весьма сложным.
Техническая сложность операции делает прогноз сомнительным, особенно у больных пожилого возраста и тучных.
При ущемлении послеоперационной грыжи операция еще более осложняется тем, что может потребоваться обширная резекция кишок, сальника.
Дата добавления: 2014-12-14; просмотров: 1209;
