Инфекции, вызываемые стрептококками группы А
Стрептококки группы А, по классификации Лансифилда (пиогенные стрептококки), имеют исключительно важное значение, поскольку часто вызывают инфекционные заболевания у человека и играют существенную, роль в развитии ревматизма и гломерулонефрита.
Этиология. Групповой специфический углевод стрептококков группы А представляет собой полимерное соединение рамнозы и М-ацетилглюкозамина. В группу А входит примерно 80 определенных и условных серотипов. Система типирования основана на выявлении антигенных различий компонента клеточной стенки, известного как М-протеин (основной фактор вирулентности стрептококков группы А). Микроорганизмы, содержащие большое количество М-протеина, in vitro весьма резистентны к фагоцитозу сегментоядерными лейкоцитами и способны вызывать заболевания у человека и животных. Бактерии, не содержащие М-протеина, авирулентны. Противофагоцитарное действие М-протеина связано, по меньшей мере частично, с его способностью предупреждать опсонизацию стрептококков системой комплемента. Приобретенный человеком иммунитет к стрептококковой инфекции основан на выработке опсонирующих антител, нейтрализующих антифагоцитарное действие М-протеина. Этот вид иммунитета типоспецифичен и может сохраняться в течение многих лет. М-протеины стрептококков определенных видов имеют общие антигенные детерминанты с тканями сердца человека.
Т-протеин служит основой вспомогательной системы типирования, которая оказалась полезной при классификации штаммов, не поддающихся типированию посредством систем с использованием М-протеина. В отличие от М-протеина Т-антиген не играет никакой роли в вирулентности стрептококков. Установлено, что липотейхоевая кислота, соединение с выраженным сродством к биологическим мембранам, играет у человека ключевую роль при колонизации путем связывания стрептококков группы А с фибронектином и специфическими участками рецепторов на эпителиальных клетках. Клеточная мембрана бактерий содержит несколько антигенных структур, определенная часть которых, как установлено, имеет общие детерминанты с компонентами сердечной ткани человека и с базальной мембраной почечных клубочков. Во время ранней логарифмической фазы размножения стрептококки покрыты тонкой капсулой из гиалуроновой кислоты, способствующей замедлению фагоцитоза, и в силу этого служит дополнительным фактором вирулентности стрептококков. Гиалуронат стрептококков не обладает антигенными свойствами при введении человеку, поскольку он, как полагают, идентичен таковому в его соединительной ткани.
По мере роста in vitro или in vivo стрептококки продуцируют ряд внеклеточных веществ. Эритрогенный токсин (пирогенный экзотоксин), образующийся путем лизогении с участием умеренного бактериофага, ответствен за образование сыпи при скарлатине. Различают четыре серологических типа токсина, действие которых может быть нейтрализовано антителами. Вырабатывается два типа гемолизинов. Продукция стрептолизина О подавляется обратимо кислородом (поэтому этот стрептолизин действует главным образом на внутритканевые колонии) и необратимо — холестерином. Он вырабатывается почти всеми штаммами стрептококков группы А и многими штаммами возбудителей групп С и G. В клинической практике определение титров антител антистрептолизина О (АСО) в сыворотке человека относится к наиболее широко применяемым серологическим методам диагностики заболеваний, вызываемых стрептококками группы А. Гемолиз на кровяном агаре происходит главным образом в результате действия стрептолизина S. Несмотря на то что он отличается от стрептолизина О устойчивостью к действию кислорода и лишен антигенных свойств, и тот и другой повреждают мембраны сегментоядерных лейкоцитов, тромбоцитов и субклеточных органелл. Другие внеклеточные вещества могут способствовать выживанию стрептококков in vitro, разжижая гной [стрептокиназа и дезоксирибонуклеазы (ДНКазы) А и D] или облегчая их проникновение через тканевые барьеры (гиалуронидаза и протеиназа). Остается недоказанной роль этих веществ в обеспечении вирулентности стрептококков.
Стрептококки группы А чаще всего вызывают фарингит и пиодермию. Они значительно отличаются по своим эпидемиологическим, клиническим и бактериологическим характеристикам.
Стрептококковый фарингит. Эпидемиология. Наиболее высок уровень заболеваемости этой инфекцией среди детей в возрасте 5—15 лет, причем мальчики и девочки заболевают одинаково часто. В большинстве случаев заболевание вызывается стрептококками группы А, однако иногда его возбудителями могут быть штаммы других серогрупп, в частности группы С или G. Возбудитель обычно передается от человека человеку, вероятнее всего, воздушно-капельным путем, причем передаче инфекции способствует скученность населения. Этим можно объяснить повышение уровня заболеваемости стрептококковым фарингитом в северных странах в холодные месяцы года точно так же, как и его вспышки в казармах для военных новобранцев и в других учреждениях с большим скоплением людей. Иногда регистрируются групповые вспышки стрептококкового фарингита с высоким уровнем заболеваемости при употреблении пищевых продуктов, загрязненных бета-гемолитическими стрептококками.
У больных с острым стрептококковым фарингитом в передних носовых ходах и в глотке определяется большое количество возбудителей. Если не проводится лечение антибиотиками, стрептококки могут сохраняться на слизистой оболочке верхних дыхательных путей в течение нескольких недель и месяцев после исчезновения симптомов заболевания. Однако по мере удлинения сроков носительства количество стрептококков уменьшается, они исчезают из наружных носовых ходов и в них не удается обнаружить М-протеин. В связи с этим вероятность передачи стрептококков группы А восприимчивым лицам от носителей-реконвалесцентов значительно меньше, чем в остром периоде болезни. Носительство стрептококков группы А варьирует в зависимости от региона, сезонности и возраста заболевших. Среди школьников было зарегистрировано 15 20% случаев носительства, среди взрослых их было значительно меньше.
Симптоматика. Инкубационный период при стрептококковом фарингите составляет обычно 2—4 дня. У детей старшего возраста и у взрослых в классических случаях типично довольно острое начало с болями в глотке, особенно при глотании. Наряду с этим появляются головная боль, чувство недомогания, повышается температура тела на фоне анорексии. Часто больной жалуется на познабливание, однако настоящий озноб встречается редко. У детей часты тошнота, рвота и боли в животе.
Данные физикального обследования. Общее состояние больного довольно удовлетворительно, у него определяется тахикардия, температура тела часто превышает 38,3°С. Задняя стенка глотки покрасневшая, отечная с гиперплазией лимфоидных элементов. Миндалины увеличены, покрасневшие, покрыты точечным или сливным экссудатом, который может быть желтого, серого или белого цвета. На гипертрофированных лимфоидных фолликулах задней стенки глотки могут быть видны отдельные участки с экссудатом размером с булавочную головку. Иногда на мягком небе появляются мелкие красные, приподнятые фолликулы с желтоватым центром (в форме бублика). Передние шейные лимфатические узлы в углах нижней челюсти увеличены и болезненны. Кашель и охриплость голоса выражены умеренно и при отсутствии упомянутых ранее признаков и симптомов могут служить основанием для постановки диагноза стрептококко вого фарингита. Вовлечение, в процесс гортани с потерей голоса не типично для стрептококковой инфекции.
Развернутая клиническая картина острого экссудативного тонзиллофарингита часто отмечается во время крупных вспышек стрептококковой инфекции, особенно в организованных коллективах, таких как военные казармы для новобранцев. Однако в эндемических условиях среди гражданского населения заболевание протекает часто значительно легче. И действительно, примерно только у половины детей с болями в горле и определением стрептококков группы А в посевах на миндалинах видны налеты, а у 1/3 или менее температура тела превышает 38,3°С или выражен лейкоцитоз. У больных после тонзиллэктомии заболевание протекает легче. У детей при стрептококковой инфекции верхних дыхательных путей отмечается тенденция к менее четкой локализации патологического процесса в лимфоидной ткани зева и задней стенки глотки. Инфекция у них характеризуется ринореей с экскориацией кожи в области носовых ходов, субфебрильной температурой, анорексией и затяжным клиническим течением. Стрептококки весьма редко бывают причиной экссудативного фарингита у детей в возрасте до 3 лет.
Клиническое течение. Стрептококковый фарингит обычно непродолжителен и купируется самопроизвольно. Температура тела нормализуется в течение недели (обычно в течение 3—5 дней). Основные симптомы и боли в горле исчезают при нормализации температуры тела или вскоре после этого. Однако для того чтобы размеры миндалин и лимфатических узлов сократились до нормы, может потребоваться несколько недель.
Скарлатина. Клиническая картина при скарлатине развивается, если фарингит обусловлен продуцирующим Эритрогенный токсин лизогенным штаммом стрептококка у человека, у которого отсутствуют нейтрализующие токсин антитела. Эта ситуация, возможно, более сложная, чем полагали ранее, поскольку предрасполагающим к развитию скарлатины фактором, возможно, служит предсуществующее состояние гиперчувствительности к выделяемым стрептококками продуктам.
Сыпь обычно появляется в течение 2 дней после появления болей в горле вначале на коже в области шеи, на груди и спине, затем распространяется на кожу остальных отделов туловища и рук и ног, не затрагивая ладонных и подошвенных поверхностей. У лиц негроидной популяции могут возникнуть трудности при распознавании сыпи. Высыпания представлены диффузной эритемой, бледнеющей при надавливании, и многочисленными точечными папулами размером 1—2 мм, придающим коже вид наждачной бумаги. Точечные элементы отсутствуют на коже лица, однако в целом она ярко-красная при выраженной бледности в окологубной области. Сыпь наиболее интенсивна в области кожных складок, например на коже локтевых сгибов и подмышечных впадин, причем в этих участках нередко отмечают линейные полоски сливающихся петехий, известные под названием линий Пасти а, образующихся в результате повышенной хрупкости капилляров.
Наряду с экзантемой при скарлатине отмечается и энантема, представляющая собой точечные эритемы и петехии на мягком небе. На ранней стадии болезни язык покрыт белым налетом, сквозь который проступают гипертрофированные сосочки в виде красных островков («белый клубничный» язык). К 4-му или 5-му дню налет на языке исчезает, а язык приобретает вид красной говядины («красный клубничный» или «малиновый» язык). Иногда скарлатина осложняется желтухой, плевральным выпотом и артралгиями.
Высыпания продолжаются обычно в течение 4—5 дней, затем на их месте происходит выраженное шелушение (обычно через несколько дней или через 3—4 нед после начала болезни), один из самых типичных клинических признаков болезни в период реконвалесценции.
Скарлатина обычно обусловлена инфицированием верхних дыхательных путей стрептококками группы А, хотя иногда эритрогенные токсины могут продуцировать стрептококки других групп и определенные штаммы стафилококков. Более того, скарлатина может развиться вследствие стрептококкового импетиго или вторичного инфицирования стрептококками поверхностных ран или хирургических разрезов. Заболевание следует дифференцировать от таковых, сопровождающихся различными высыпаниями при детских инфекциях (краснуха, корь, внезапная экзантема), синдрома токсического шока, болезни Кавасаки, инфекционного мононуклеоза, сопровождающегося высыпаниями, потницы и лекарственных сыпей. Лечение проводят соответствующими этиотропными препаратами.
Осложнения. Стрептококковый фарингит может вызвать различные гнойные осложнения, из которых чаще всего встречаются острое воспаление среднего уха и острый синусит. Отмечаются также случаи гнойного шейного лимфаденита. Вызванный стрептококками воспалительный процесс в области зева может привести к развитию перитонзиллярных целлюлита и абсцесса или заглоточного абсцесса. Однако в содержимом абсцессов обычно определяют разнообразную флору ротоглотки, включая анаэробные бактерии в присутствии или отсутствие стрептококков группы А. С наступлением эры антибиотиков почти не встречаются такие осложнения, как распространение воспалительного процесса на решетчатую кость или сосцевидный отросток с последующим развитием менингита, абсцесса мозга или тромбоза мозговых венозных синусов и бактериемия с метастатическими очагами инфекции, например гнойным артритом, эндокардитом, остеомиелитом или абсцессом печени. Стрептококковый фарингит может обусловить острые ревматизм и гломерулонефрит. Эти заболевания обсуждаются соответственно в гл. 186 и 223.
Диагностика. Боли в горле при инфекции стрептококками группы А следует дифференцировать от таковых при заболеваниях другой этиологии. Дифтерия у^ привитых лиц встречается редко. Она характеризуется появлением дифтерийной пленки, а в тяжелых случаях затруднениями дыхания в результате вовлечения в процессе гортани, а также миокардитом и параличом черепных нервов. При посеве на среду Леффлера обнаруживают дифтерийные палочки. Гонококковый тонзиллофарингит следует заподозрить при указаниях на гомосексуальные связи или фелляцию, при этом диагноз подтверждают результатами соответствующих бактериологических исследований. Ангина Венсана характеризуется болями в горле и тонзиллофарингеальным экссудатом. Однако в отличие от стрептококкового фарингита она начинается незаметно, без ярко выраженных основных симптомов, часто протекает с изъязвлениями слизистой оболочки глотки и часто бывает односторонней.
Большие трудности возникают при проведении дифференциальной диагностики с вирусными инфекциями верхних дыхательных путей, встречающихся значительно чаще стрептококковых инфекций. Во многих случаях вирусную этиологию заболевания можно заподозрить при более выраженных катаральных и «простудных» явлениях. Аденовирусы могут вызвать экссудативный фарингит, который клинически бывает неотличим от такового при инфекции стрептококками группы А. При инфекционном мононуклеозе также развивается выраженный экссудативный фарингит с лихорадочным состоянием и интоксикацией, иногда он сопровождается появлением сыпи, которую можно принять за скарлатинозную. Определению этого заболевания способствуют генерализованная лимфаденопатия, спленомегалия, длительное лихорадочное состояние и измененные лимфоциты и гетерофильные антитела в периферической крови. Фарингит, вызванный вирусами Коксаки группы А (герпангина) или простого герпеса, характеризуется образованием, пузырьков, которые лопаются и оставляют поверхностные язвы. Инфицирование вирусом гриппа часто происходит во время эпидемий; оно сопровождается сильными миалгиями, часто присоединяются признаки бронхита, при этом заболевают лица всех возрастных групп. Легочные микоплазмы могут вызвать фарингит, иногда экссудативный. Об этой инфекции следует подумать при буллезном воспалении барабанной перепонки.
Несмотря на то что учет алгоритмов, в том числе сочетание эпидемиологических данных, симптомов и признаков, может повысить точность диагноза, во многих случаях только на основании клинических данных невозможно отдифференцировать стрептококковый фарингит от нестрептококкового. По этой причине для точного диагноза требуется идентификация инфицирующего глотку возбудителя. С этой целью надежнее всего посевы слизи из глотки. При получении отделяемого из нее важно плотно прикладывать ватный тампон к обеим миндалинам или тонзиллярным ямкам, слизистой оболочке ротоглотки и носоглотки позади язычка. Для того чтобы определить тип гемолиза, полученный материал следует посеять на бараний кровяной агар и инкубировать в течение ночи. При выделении бета-гемолитических стрептококков их можно предварительно отнести к группе А, если их рост подавляется на участках вокруг дисков с низким содержанием бацитрацина (0,04 ЕД). Окончательно идентифицировать можно с помощью реакций флюоресцирующих антител, агглютинации или преципитации. Некоторые положительные результаты посевов, особенно при относительно скудном росте микроорганизмов, свидетельствуют скорее о носительстве стрептококков, нежели об острой инфекции. На основании результатов посевов нельзя с уверенностью дифференцировать заболевание от носительства, однако они позволяют отменить лечение противобактериальными препаратами при фарингите (примерно у 70% больных, у которых результаты посева на бета-гемолитические стрептококки отрицательны). Доступны несколько коммерческих диагностических наборов, позволяющих посредством иммунологических методов обнаружить антиген стрептококков группы А непосредственно в содержимом слизистой оболочки глотки, полученном с помощью тампона. При использовании этих наборов ответ можно получить менее чем через час, а в некоторых случаях через несколько минут. Прямые реакции на выявление антигена высокоспецифичны, и врач может уверенно проводить лечение на основании положительных результатов этих реакций. Несмотря на то что иммунологические реакции в целом довольно чувствительны, они недостаточно надежно позволяют выявить больных в тех случаях, когда в культурах отмечается очень скудный рост возбудителя. Вместе с тем нередко они бывают бессимптомными носителями. До сих пор не установлена окончательная роль реакций стрептококков труппы А на антиген, обеспечивающих быстрое получение результата за счет некоторого снижения чувствительности, по сравнению с посевами содержимого из глотки.
При отборе больных для проведения бактериологического исследования содержимого глотки или реакций с антигенами следует помнить о том, что в США фарингитом, вызванным стрептококками группы А, и острым ревматизмом довольно редко страдают дети в возрасте до 3 лет. Точно так же первые приступы ревматизма редко регистрируются у пожилых людей. В этих возрастных группах менее рентабельно использовать различные методы исследования на стрептококки.
При определении сывороточных антител к внеклеточным продуктам стрептококков (например, АСО) можно получить данные о недавней стрептококковой инфекции у больного с подозрением на острый ревматизм или острый гломерулонефрит, однако эти реакции неинформативны при диагностике острой стрептококковой инфекции.
Лечение, При стрептококковом фарингите лечение направлено прежде всего на профилактику острого ревматизма и гнойных осложнений. Не ясно, возможно ли лечением больного с предшествующей стрептококковой инфекцией предупредить развитие острого гломерулонефрита. Профилактика острого ревматизма зависит от купирования стрептококковой инфекции глотки, для достижения чего требуется длительное лечение антибиотиками. Пенициллин относится к препаратам выбора. Он недорогостоящ и нетоксичен, а стрептококки группы А высокочувствительны к нему. Однократное внутримышечное введение бензатиновой соли пенициллина в дозе 600 000 ЕД ребенку с массой тела 27 кг или менее и 1,2 млн ЕД остальным больным обеспечивает длительную пенициллинемию и представляет собой наиболее эффективный метод лечения. Учитывая низкий риск острого ревматизма в настоящее время во многих регионах США, многие врачи предпочитают назначать антибиотик для приема внутрь. Этот путь введения представляет собой привлекательную альтернативу, поскольку, как полагают, риск развития тяжелых побочных реакций в этом случае меньший, чем при внутримышечном введении. Курс лечения должен составлять 10 дней, однако придерживаться этого часто бывает трудно, поскольку симптомы болезни купируются намного раньше. При решении проводить лечение пенициллином V, принимаемым внутрь, его назначают в дозе 125—250 мг 3—4 раза в сутки.
При аллергии к пенициллину больного можно лечить эритромицином (внутрь). Дозы и схемы лечения его различными формами следует уточнять по прилагаемой к ним аннотации. Чаще препараты эритромицина назначают в суточной дозе 40 мг/кг, которую делят на 2—4 равные части. Общая суточная доза не должна превышать 1 г.
У больных США почти все стрептококки группы А чувствительны к эритромицину, однако у больных ряда стран мира, например в Японии, отмечается устойчивость к нему. С другой стороны, в США встречаются больные, у которых штаммы стрептококков устойчивы к тетрациклину, поэтому использовать его не рекомендуют. Сульфаниламиды эффективны при стрептококковой инфекции, хотя они могут быть полезны для профилактики реинфицирования глотки стрептококками группы А и рецидивов острого ревматизма (см. гл. 186).
Из-за очень низкого уровня заболеваемости острым ревматизмом и того, что большая часть «терапевтических неудач» регистрируется при лечении носителей стрептококков, нежели лиц с острым заболеванием, нет необходимости в проведении рутинного бактериологического контроля при бессимптомном течении болезни. Однако исключением из этого правила должны быть больные, в анамнезе у которых есть указания на острый ревматизм и семейные контакты.
Профилактика острого ревматизма обеспечивается даже в том случае, если соответствующий курс лечения антибиотиками назначается на 9-й день от начала острого фарингита. В связи с этим задержка с назначением антибиотиков на ранних стадиях болезни из-за проведения бактериологического исследования слизи из глотки, как правило, не должна вызывать беспокойства. Несмотря на то что при лечении быстрее нормализуется температура тела, прекращаются боли в горле и купируются общие симптомы, связанные со стрептококковым фарингитом, его результаты во многих случаях внешне не столь выражены. Действительно, учитывая самопроизвольное излечение, очень трудно связать улучшение состояния больных с действием антибиотиков либо плацебо, если лечение начинали через 24 ч от. начала заболевания и позднее. Если у больного температура тела невысокая, не выражена общая интоксикация либо отсутствуют признаки гнойных осложнений, лечение антибиотиками можно отложить до получения результатов посевов слизи из глотки.
Если состояние больного оценивается как тяжелое, лечение больного начинают при его первом обращении к врачу и после взятия слизи из глотки на посев. При назначении антибиотиков для приема внутрь результаты посевов из глотки могут служить указанием на необходимость завершения его полного 10-дневного курса либо, напротив, повторного вызова больного и назначения для внутримышечного введения бензатиновой соли пенициллина G.
Больные с более тяжелыми гнойными осложнениями, например с мастоидитом или этмоидитом, нуждаются в более высоких дозах пенициллина, нежели те, которые назначают при неосложненном фарингите. При осложнении стрептококковой инфекции верхних дыхательных путей развитием абсцессов и гнойным воспалением шейных лимфатических узлов или перитонзиллярных или позадифарингеальных мягких тканей обычно требуются их разрез и дренирование.
Остается неясной роль тонзиллэктомии у больных с частыми рецидивами острого фарингита или с целью профилактики острого ревматизма. После нее клинические эпизоды фарингита более редки и протекают в более умеренной форме, однако это может, вероятно, затруднить выявление инфекции, вызываемой иммунологически важными штаммами стрептококков, и соответствующее лечение больного.
У лиц, контактирующих в семье с больным стрептококковым фарингитом, часто развиваются клинически выраженные формы инфекции или бессимптомное носительство возбудителя в глотке. Больным с вторичными, клинически проявляющимися, семейными случаями заболевания следует назначать соответствующее лечение. При угрожающих обстоятельствах и бессимптомном заболевании лиц, имевших семейные контакты, необходимо провести бактериологическое исследование. При этом имеются в виду больные ревматизмом члены семьи или выявление на данной территории случаев заболевания острым ревматизмом. В случае невысокого риска нет необходимости в регулярном проведении этого исследования у лиц, контактирующих с больным членом семьи.
Стрептококковые инфекции кожи. Рожистое воспаление. Заболевание, известное также под названием «огонь Святого Антония», представляет собой острую инфекцию кожи, сопровождающуюся вовлечением в процесс кожных лимфатических сосудов, вызываемую стрептококками группы А. В редких случаях оно этиологически бывает связано с другими штаммами стрептококков и золотистым стафилококком. Чаще всего заболевают дети раннего возраста и пожилые. Наиболее типична локализация воспалительного процесса на коже лица, в которую возбудитель проникает из слизистой оболочки верхних дыхательных путей (источник инфекции), как полагают, через небольшие или незаметные нарушения целостности кожи. Рожистое воспаление может быть обусловлено инфицированием стрептококками ран, хирургических разрезов или области грибкового поражения кожи на любом участке тела.
Заболевание обычно начинается остро. К первым его симптомам относятся чувство недомогания, познабливание, лихорадочное состояние, головная боль и рвота. В области пораженного участка кожи вначале могут появиться лишь зуд и чувство незначительного дискомфорта, после чего вскоре на ней образуется небольшой участок эритемы, который в течение ближайших часов расширяется. Воспалительный процесс быстро распространяется, становясь максимально выраженным через 3—6 дней. Вовлеченный в процесс участок кожи горячий на ощупь, приобретает цвет от розового до темно-красного, его границы расширяются, имеют неправильные очертания, приподняты и окружены здоровой кожей. Возможно образование мелких и крупных пузырей; они лопаются, оставляя корочки. В то время как на периферии очага воспаление продолжается, в центре возможно появление признаков обратного развития с нормализацией вида кожи или с остаточной пигментацией. Очаг воспаления может иметь менее четкие границы в местах, где кожа тонкая, однако и при этом постоянны отек и эритема. Рожистое воспаление на лице часто локализуется на спинке носа и одной или обеих щеках, сыпь при этом имеет форму бабочки (рис. 95-1).
Заболеванию может сопутствовать высокая температура тела и бактериемия. Выздоровление обычно наступает к концу первой недели от начала болезни, однако сроки могут меняться в зависимости от тяжести инфекции. Уровень смертности при бактериемических формах рожистого воспаления, высокий в доантибиотическую эру, заметно снизился после введения в практику лечения пенициллина. Умирать продолжают дети первых месяцев жизни, а также пожилые ослабленные больные и больные с иммунодефицитом. Заболевание отличается склонностью к рецидивированию, особенно в местах хронического нарушения лимфатического оттока.
Рожистое воспаление диагностируют главным образом на основании клинических данных. Со слизистой оболочки верхних дыхательных путей или из крови иногда могут быть выделены стрептококки группы А. При посевах отечной жидкости или изотонического раствора хлорида натрия, полученного после его введения в очаг воспаления, можно обнаружить стрептококки, однако при этом редко получают положительные результаты.
Пиодермия. Этот термин используется для обозначения локализованных гнойных поражений кожи стрептококковой этиологии. Некоторые виды пиодермии, очевидно, обусловлены вторичной инфекцией в местах ран или ожогов. Однако чаще всего этим термином пользуются как синонимом для определения стрептококковых или контагиозных импетиго и дискретных гнойных элементов, по-видимому, обусловленных первичной инфекцией кожи. Стрептококковое импетиго
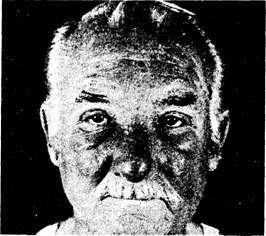
Рис. 95-1. Сыпь в виде бабочки у больного с рожистым воспалением (через 48 ч после начала лечения пенициллином, когда признаки воспаления и общей интоксикации стали менее выраженными).
отличается от стрептококкового фарингита по ряду признаков (табл. 95-1). Эпидемиологически импетиго более широко распространено среди детей социально-низких слоев населения, проживающих в странах с жарким, влажным климатом (юго-восточные регионы США или тропические страны). Им заболевают также в летнее время лица, проживающие в северных регионах (резервации для американских индейцев в штате Миннесота). Наиболее высок уровень заболеваемости среди детей раннего возраста (2—4 года), при этом каких-либо половых или расовых различий не выявляется.
Путь передачи стрептококковой пиодермии не установлен, вместе с тем существенную роль играют, вероятно, как личные контакты, так и насекомые-переносчики (мухи Hippelates). «Кожные штаммы» стрептококков группы А (т. е. штаммы типов М и Т, обычно выделяемые при пиодермии) могут загрязнять неповрежденную кожу, с которой они попадают в ее глубокие слои при расчесах, ссадинах или укусах насекомых. При импетиго дети часто становятся носителями кожных штаммов на слизистой оболочке носа и глотки, однако этого обычно не происходит до наступления носительства стрептококков на коже или развития клинически выраженной инфекции.
Типы иммунологических реакций при стрептококковом импетиго отличаются от таковых при инфекции верхних дыхательных путей. В частности, титры АСО при импетиго низкие, возможно, из-за того, что стрептолизин О инактивируется липидами кожи. Однако при этом было зарегистрировано повышение уровня антител при постановке реакций с анти-ДНКазой В и антигиалуронидазой, как и при реакциях гемагглютинации на стекле со стрептозимом. Результаты типоспецифических реакций против штаммов С вариабельны и зависят в определенной мере от антигенности штамма, однако в целом эти реакции выражены слабее, чем при фарингеальной инфекции. Недостаточно изучена роль типоспецифических антител в защите от реинфекции при пиодермии.
Стрептококковое импетиго локализуется на открытых участках тела, чаще всего на коже ног. Высыпания обычно четко отграничены, часто множественные. Вначале они появляются в виде папул, которые вскоре превращаются в везикулы, окруженные участком эритемы. Везикулярные элементы редко диагностируются клинически; они переходят в пустулы, которые постепенно увеличиваются, а затем разрываются на 4—6-й день с образованием характерных толстых корочек. Элементы сыпи медленно регрессируют, оставляя участки депигментации. Глубокие, изъязвляющиеся формы импетиго известны под названием эктимы. Несмотря на частое развитие регионарного лимфаденита, общие симптомы обычно отсутствуют.
Таблица 95-1. Сравнительная характеристика фарингита и пиодермии, вызываемых стрептококками группы А
| Признаки | Фарингит | Пиодермия |
| Распространение преиму | Повсеместно | Субтропики/тропики |
| щественно в определен | ||
| ных регионах | ||
| Сезонность (зона умерен | Зима/весна | Лето/осень |
| ного климата) | ||
| Возрастная группа, наи | 5—15 лет | 2 года — 5 лет |
| более подверженная за | ||
| болеванию | ||
| Способ передачи | Прямой контакт (воз | Не известен (? через на |
| душно-капельный) | секомых) | |
| Клиническое течение | Острое | Вялое |
| Типы стрептококков | Обычно немногочислен | Обычно многочисленные |
| ные М-штаммы | М-штаммы | |
| Титр АСО | Высокий | Низкий |
| Титр типоспецифических | Обычно высокий | Разный, часто низкий |
| антител | ||
| Негнойные осложнения | Острые ревматизм и гло- | Острый гломерулонефрит |
| мерулонефрит |
По: Wannamaker L. W. — N. Engl. J. Med. 282 : 23, 1970
Наряду с этими безболезненными, импетигинозными кожными формами инфекции у детей отмечались более тяжелые и обширные пиодермии у военнослужащих в условиях жаркого влажного климата, например в джунглях Юго-Восточной Азии. Во время войны во Вьетнаме такого рода «джунглевые язвы» были одной из частых медицинских проблем у пехотинцев. Чаще всего они проявлялись множественными эктиматозными изъязвлениями в области голеностопных суставов или на тыльной стороне стопы. Язвы бывают обычно округлой формы, имеют вид штампованных элементов диаметром 0,5—3,0 см, четкие края и окружены зоной эритемы, заполнены гнойным содержимым и покрыты серовато-желтыми, плотно прилегающими корочками. Могут развиться вторичные целлюлиты или лимфадениты.
Диагноз стрептококковой пиодермии подтверждается результатами бактериологического исследования. Образец для посева берут со дна язвы, удаляя покрывающую ее корку, если она мешает. Несмотря на то что при этом могут быть выделены как пиогенные стрептококки, так и золотистый стафилококк, первый из этих микроорганизмов представляет собой основной возбудитель пиодермии. Морфологически доказано, что патологические изменения под влиянием пенициллинотерапии регрессируют даже в тех случаях, когда из язвы выделяют устойчивые к пеницйллиназе стафилококки. Язвы отличаются от буллезного импетиго, обычно обусловленного золотистым стафилококком, но не стрептококками. Схема лечения антибиотиками та же, что при фарингите, при этом его эффективность превышает 95% при приеме внутрь бензатиновой соли пенициллина G, пенициллина V или эритромицина. Местное применение антисептиков или антибиотиков мало эффективно или неэффективно. Профилактика пиодермии зависит главным образом от строгого соблюдения правил личной гигиены, причем особое предпочтение необходимо отдавать частому мытью водой с мылом.
Стрептококковая пиодермия не осложняется острым ревматизмом. Причины этого феномена не изучены, однако, возможно, это связано с тем, что для развития острого ревматизма необходима локализация стрептококковой инфекции в богатой лимфоидными элементами слизистой оболочке глотки, и последующими соответствующими иммунопатологическими реакциями. С другой стороны, результаты обследований групп населения, среди которых одновременно встречаются больные острым ревматизмом и гломерулонефритом, свидетельствуют о том, что штаммы стрептококков, вызывающие эти осложнения, различны, а это дает основание предположить неревматогенность «пиодермальных штаммов» стрептококков группы А. Если пиодермия вызывается нефритогенным штаммом стрептококка группы А, она может осложниться острым гломерулонефритом. Действительно, в субтропических и тропических странах мира до настоящего времени пиодермия чаще всего предшествует постстрептококковому гломерулонефриту. Штаммы ряда М-типов (49, 55, 57 и др.) выделяли как при спорадических случаях заболевания, так и во время эпидемий в разных географических регионах «пиодермических» нефритов. Отсутствуют убедительные данные о том, что лечение каждого конкретного больного с пиодермией предупреждает развитие у него острого гломерулонефрита. Однако это лечение весьма важно в целях уничтожения нефритогенных стрептококков в окружающей среде в период эпидемических вспышек, когда эти штаммы преобладают над другими.
Целлюлит. Стрептококковые целлюлиты могут развиться в области травматических повреждений тканей, операционных ран или изъязвлений в результате застойных явлений. Несмотря на то что заболевание часто вызывается стрептококками группы А, возбудителями могут быть стрептококки группы G, В или С. Целлюлит — это острое воспаление кожи и подкожной клетчатки, характеризующееся болями, болезненностью, эритемой, лихорадочным состоянием и часто регионарным лимфаденитом. В отличие от рожистого воспаления края пораженного участка не приподняты, нечетко отграничены от окружающих здоровых тканей. В редких случаях заболевание может перейти в явную гангрену. У определенных больных через несколько месяцев или лет после операции коронарного шунтирования с помощью трансплантата подкожной вены ноги острый стрептококковый целлюлит рецидивирует. Он всегда развивается на ноге, из которой был получен трансплантат подкожной вены. Часто у больного отмечается грибковое заболевание кожи ног и, по данным неконтролируемых исследований, излечение от поверхностной грибковой инфекции, возможно, представляющей собой очаг для заражения стрептококками, может способствовать прекращению рецидивов целлюлита.
Целлюлит в пернанальной области может проявляться болезненностью при дефекации или зудом; бессимптомная колонизация анальной области была источником ряда внутригоспитальных вспышек стрептококковой инфекции. Обсеменение стрептококками группы А влагалища имеет ряд общих признаков при заражении ими перианальной области. В том и другом случае отмечена тесная эпидемиологическая связь со стрептококковой инфекцией верхних дыхательных путей. Стрептококковые инфекции анальной области и влагалища могут проявляться клинически или протекают бессимптомно. Известно по крайней мере об одной вспышке госпитальной стрептококковой инфекции, источником которой послужила одна носительница стрептококков во влагалище.
Лимфангиты и родовой сепсис. Местная травма, осложненная либо не осложненная явным целлюлитом, может сопровождаться острым лимфангитом. Он характеризуется появлением красных линейных полос, распространяющихся от входных ворот инфекции до дренирующих регионарных лимфатических узлов, которые увеличиваются и становятся болезненными. При этом бывают выражены общие симптомы, в том числе озноб, чувство недомогания и головная боль, возможна бактериемия.
Стрептококковая бактериемия любого происхождения может сопровождаться образованием отдаленных очагов инфекции, например гнойного артрита, остеомиелита, перитонита, эндокардита, менингита или абсцессов внутренних органов. Стрептококковая бактериемия может осложнять парентеральное введение наркотиков; эта форма инфекции часто сопутствует постинъекционным абсцессам и/или инфекционному эндокардиту (см. гл. 94). Стрептококковая бактериемия может протекать молниеносно и быстро приводить к прострации, шоку, молниеносной пурпуре, диссеминированному внутрисосудистому свертыванию и смерти.
Родовой сепсис бывает осложнением аборта или родов, когда стрептококки проникают в эндометрий и прилежащие ткани, а затем в лимфатические сосуды и кровоток. В дальнейшем заболевание может осложниться целлюлитом тазовых органов, септическим тазовым тромбофлебитом, перитонитом или абсцессом. Возбудитель болезни может передаваться беременной женщине непосредственно от медицинского или обслуживающего персонала, на что указал еще в середине XIX в. Semmelweiss. Стрептококки группы В чаще других микроорганизмов становятся причиной перинатальной стрептококковой инфекции матери и ребенка (см. далее). К числу возбудителей болезни относятся наряду с другими анаэробными микроорганизмами и анаэробные стрептококки.
Пневмония и эмпиема. Пневмония, вызванная стрептококками группы А, встречается редко и обычно после гриппа, кори, коклюша или ветряной оспы. В лагерях для военных новобранцев регистрируются эпидемические вспышки болезни, к ее характерным признакам относятся внезапное повышение температуры тела, озноб, миалгия, одышка, кашель, плевральные боли в грудной клетке и кровянистая мокрота. Состояние больных тяжелое, у них часто появляется цианоз. В патоморфологическом и рентгенологическом плане при этом заболевании обычно выявляют картину бронхопневмонии, вся доля в процесс вовлекается редко. Для стрептококковой пневмонии типично раннее и быстрое накоп ление большого количества водянистого серозно-геморрагического выпота в плевральную полость. В 10—15% случаев определяется бактериемия. Распространение воспалительного процесса с легкого на сердечную сумку может сопровождаться гнойным перикардитом. Возможны и другие осложнения, включая медиастинит, пневмоторакс, а также бронхоэктазы. Схема лечения предусматривает, по меньшей мере, внутримышечное введение через каждые 6—12 ч 4—6 млн ЕД/сут новокаиновой соли пенициллина G или внутривенное введение кристаллического водного раствора пенициллина G, а также адекватное удаление плеврального выпота, что обычно требует установки дренажной трубки через грудную стенку.
Дата добавления: 2016-03-05; просмотров: 976;
