Воспалительные заболевания околоносовых пазух 3 страница
а — вид при эндоскопии; б — удаление полипной петлей.
плазией слизистой оболочки, полипозной метаплазией слизистой оболочки в области среднего носового хода, что особенно хорошо видно при эндоскопическом исследовании. Причиной полипозной дегенерации слизистой оболочки считают длительное раздражение ее патологическим отделяемым, местные аллергические реакции. Полипы чаще множественные, различных размеров, иногда могут обтурировать всю полость носа и даже выходить наружу через преддверие полости носа (рис. 2.32). В некоторых случаях полипы длительно давят на стенки носа и вызывают даже их наружную деформацию.
Патоморфология.Полипы представляют собой отечные воспалительные образования слизистой оболочки. Происходит диффузная инфильтрация ткани нейтрофилами, встречаются и другие клетки (эозинофилы, лаброциты, плазматические клетки), очаговая метаплазия многорядного цилиндрического эпителия в многослойный плоский эпителий.
Клиника.Общие симптомы слабо выражены изависят от
активности процесса. Хронический этмоидит часто протекает латентно. В период рецидива больного беспокоят выделения из носа слизистого или гнойного характера, головная боль чаще в области корня носа, чувство тяжести в области переносицы, усиливающееся при наклонах головы. Обоняние, как правило, нарушено в различной степени. При осложненном течении хронического этмоидита процесс может перейти в глазницу, тогда будут наблюдаться припухлость верхнего века, сглаживание верхневнутреннего угла глаза; глазное яблоко смещается вперед. При пальпации возникает болезненность в области корня носа и у медиального угла глаза (периостит). Инфекция может проникать в ткань века и по венозным каналам (флебит). Эти и другие осложнения сопровождаются значительной общей реакцией и интоксикацией организма.
Диагностика.При риноскопии обнаруживают отечность слизистой оболочки средней носовой раковины и среднего носового хода, слизисто-гнойные или гнойные выделения из-под средней носовой раковины или из верхнего носового хода в обонятельной щели. С помощью эндоскопов можно дифференцировать источник гноя: под средней носовой раковиной — передний этмоидит, в верхнем носовом ходе или на задней стенке носоглотки — задний этмоидит. Длительное течение этмоидита характеризуется такой гиперплазией средней носовой раковины, что последняя соприкасается с перегородкой носа, блокируя остиомеатальный комплекс. Характерны единичные или множественные полипозные образования различных размеров вокруг выводных отверстий ячеек решетчатого лабиринта. На рентгенограммах околоносовых пазух или при КТ выявляется затемнение на соответствующей стороне ячеек решетчатого лабиринта. Значимость этих данных особенно велика, поскольку нет другого метода, например пункционного, чтобы исследовать содержимое внутри ячеек решетчатого лабиринта.
Лечение.При неосложненном течении хронического этмоидита вначале проводят консервативное лечение. Для уменьшения отека слизистой оболочки и свободного оттока содержимого из воспаленных пазух используют различные сосудосуживающие препараты в виде капель, аэрозолей (сано-рин, галазолин, ксимелин, тизин). Эффективны комбинированные препараты, содержащие антибиотик, сосудосуживающий препарат и анальгетик: ринофлуимуцил в виде аэрозоля, полидекса с фенилэфрином, изофра, биопарокс и др. Применяют физиотерапевтические процедуры: УВЧ на область пазух 5—7 раз (при отсутствии полипов), эндоназально электрофорез 2 % раствора хлорида кальция, 1 % раствора димедрола или фонофорез гидрокортизона 7—10 раз. Хороший эффект дает использование синус-катетера "ЯМИК". У детей широко используют метод диастолизации — сгущение и разрежение воз-ДУха в полости носа с отсасыванием содержимого из пазух.
 При отсутствии эффекта консервативную терапию сочетают с различными хирургическими методами: корригирующими внутриносовыми операциями; септопластикой, полипо-томией носа; парциальным или тотальным вскрытием ячеек решетчатого лабиринта; частичной резекцией гиперплазирован-ных участков средней носовой раковины; краевой (щадящей) резекцией или вазотомией нижней носовой раковины и др.
При отсутствии эффекта консервативную терапию сочетают с различными хирургическими методами: корригирующими внутриносовыми операциями; септопластикой, полипо-томией носа; парциальным или тотальным вскрытием ячеек решетчатого лабиринта; частичной резекцией гиперплазирован-ных участков средней носовой раковины; краевой (щадящей) резекцией или вазотомией нижней носовой раковины и др.
У многих больных после полипотомии наблюдаются неоднократные рецидивы полипов. Поэтому в послеоперационном периоде назначают местную кортикостероидную терапию в течение 3—5 мес (фликсоназе, альдецин, назонекс и др.), коррекцию иммунного статуса. Внутриносовые операции целесообразно проводить с применением оптических систем: жестких эндоскопов, микроскопов и микроинструментария, что значительно улучшает технику эндоназальной хирургии.
Эндоназальное вскрытие ячеек решетчатого лабиринта и полипотомию производят под местной аппликационной анестезией с использованием 5 % раствора кокаина, 2 % раствора дикаина или 10 % раствора лидокаина. Предварительно необходимы премедикация внутримышечной инъекцией 2 % раствора промедола, 0,1 % раствора атропина и тавегила, а также анемизация операционного поля с использованием адреналина. В хирургическом кресле больной находится в полусидячем положении. На первом этапе производят полипотомию петлей или окончатыми носовыми щипцами и создают доступ к решетчатому лабиринту. Для проникновения в зону решетчатых ячеек надо расширить средний носовой ход путем смещения (надлома) медиально средней носовой раковины или резекции ее гиперплазированного переднего конца. После достижения хорошей обозримости среднего носового хода носовыми щипцами, конхотомом или инструментом Гартмана последовательно спереди назад вскрывают частично передние и средние решетчатые ячейки. При поражении задних решетчатых ячеек проникают через базальную пластинку средней носовой раковины в задние ячейки, вскрывая таким образом весь решетчатый лабиринт до клиновидной пазухи, превращая ее в одну общую полость с хорошими условиями дренажа и аэрации.
Большую опасность представляет проникновение инструмента через решетчатую пластинку решетчатой кости в полость черепа. Это приводит к ликворее, менингиту и другим тяжелым внутричерепным осложнениям. Чтобы избежать ранения решетчатой пластинки, необходимо учитывать особенности ее топографии. Решетчатая пластинка, располагаясь по средней линии, часто находится ниже свода полости носа. Поэтому в течение всей операции при манипуляциях инструментами необходимо придерживаться латерального направления, приближение к средней линии может привести к ранению решетчатой пластинки. Нужно также иметь в виду, что расположение и
количество ячеек решетчатого лабиринта у каждого человека индивидуальны, поэтому при операции бывает трудно определить, осталась ли еще невскрытая ячейка или ее нет.
В большинстве случаев достаточно удалить часть пораженных решетчатых ячеек, что приводит к санации остальных под влиянием консервативного лечения.
2.5.7. Острое и хроническое воспаление клиновидной пазухи
Сфеноидит (sphenoiditis) — острое или хроническое воспаление слизистой оболочки клиновидной пазухи. Заболевание обычно сочетается с поражением задних решетчатых ячеек, реже с фронтитом или гайморитом.
Клиника.Клиническая картина воспаления клиновидной пазухи нередко бывает стерта имеющимся воспалением в ячейках решетчатого лабиринта и других пазухах. Однако несмотря на самые разнообразные клинические симптомы, есть и характерные "сфеноидальные" симптомы: головная боль различной выраженности и длительности (вплоть до мучительных) в области затылка или в глубине головы. Боли иногда могут быть в глазнице, теменно-височной области.
При острой гнойной и хронических формах характерно сте-кание гноя из носоглотки и по задней стенке глотки, что можно увидеть при фарингоскопии или задней риноскопии. Возможны жалобы на ощущение постоянного неприятного запаха.
При хроническом процессе характерна жалоба на образование вязкого отделяемого, корок и трудность их удаления из носоглотки. При фарингоскопии определяется скопление отделяемого в верхних и задних отделах полости носа, образование корок, атрофия слизистой оболочки.
При хроническом (реже при остром) сфеноидите воспалительный процесс может распространяться на область зрительного перекреста (хиазма), так как верхняя стенка клиновидной пазухи, на которой располагаются зрительные нервы, тонкая (0,5—3 мм). В таких случаях наступает ухудшение зрения. Поражения других черепных нервов, граничащих с боковыми стенками клиновидной пазухи (обонятельного, отводящего), тромбоз пещеристого синуса и вовлечение в процесс оболочек головного мозга являются возможными осложнениями как острого, так и хронического сфеноидита.
Общая реакция организма при неосложненном течении мало выражена, состояние больного относительно удовлетворительное, температура тела субфебрильная или нормальная,
отмечаются общая слабость, утомляемость, раздражительность.

|
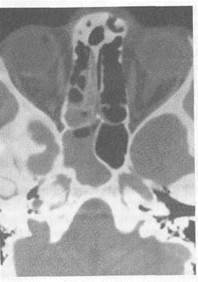
Рис. 2.33. Компьютерная томограмма. Воспаление клиновидной пазухи.
Диагностика. Диагностика воспаления клиновидных пазух наиболее сложная по сравнению с таковой при процессе в других пазухах; нередко заболевание остается невыяв-ленным. Расположение клиновидной пазухи в глубоких отделах основания черепа затрудняет диагностику, поэтому в литературе она известна как "забытый синус, немая пазуха". С одной стороны, заболевания клиновидной пазухи встречаются гораздо чаще, чем их выявляют. С другой стороны, нахождение клиновидной пазухи в непосредственной близости к зрительному, тройничному и блуждающему нервам, пещеристому синусу и другим диэнцефальным структурам обусловливает значимость сфеноидита в возникновении различных неврологических нарушений и развитии тяжелых осложнений. Диагноз основывается на характерных жалобах, данных объективного осмотра, эндоскопического и рентгенологического исследований. Наиболее информативными в диагностике воспаления клиновидной пазухи являются данные КТ- или МРТ-исследований (рис. 2.33).
С диагностической и лечебной целью может быть проведено зондирование или пункция клиновидной пазухи через ее переднюю стенку. Необходимо отметить, что эти манипуляции опасны и требуют от врача хорошей ориентации в полости носа, высокой техники исполнения. В настоящее время эти процедуры значительно облегчены благодаря применению эндоскопов, с помощью которых осматривают переднюю стенку и ее естественное соустье.
Лечение.Лечение острого сфеноидита чаще всего консервативное. Используют местную, а при повышении температуры тела и интоксикации организма — общую терапию.
Местное лечение направлено на устранение отека, восстановление дренирования и улучшение оттока воспалительного содержимого из клиновидной пазухи. Назначают сосудосуживающие препараты, анемизацию турундами с адреналином области обонятельной щели. Эффективен (особенно в детском
возрасте) метод "перемещения", позволяющий отсосать содержимое пазухи. Применение синус-катетера "ЯМИК" также позволяет проводить промывание и введение лекарственных препаратов в пораженную пазуху.
Повышение температуры тела свидетельствует об интоксикации организма, поэтому наряду с местными препаратами назначают антибиотики широкого спектра действия, антигис-таминные препараты, анальгетики.
Неэффективность консервативного лечения: а также появление признаков осложнений (орбитальных, внутричерепных) являются основанием для безотлагательного хирургического вмешательства на клиновидной пазухе.
При хроническом сфеноидите применяют хирургическую тактику. Существуют различные методы эндоназального иэкстраназального вскрытия клиновидной пазухи. В основном используют эндоназальные методы, транссептальное вскрытие по Гиршу, эндоназальное вскрытие клиновидной пазухи по Галле, модифицированные А.Ф. Ивановым, Ф.С. Бокштейном и В.И. Воячеком. В последние годы широкое признание получили эндоназальные операции по Мессерклингеру и Виганду сприменением эндоскопов и микрохирургического инструментария, которые наиболее эффективны. Они будут описаны отдельно.
Эндоназальная техника вскрытия клиновидной пазухи.Подместной аппликационной анестезией последовательно производят вскрытие передних, средних и задних решетчатых ячеек, как это было описано в разделе 2.5.6. После вскрытия задних решетчатых ячеек инструмент упирается в переднюю стенку клиновидной пазухи. Стенка клиновидной пазухи обычно тонкая, ее вскрывают инструментом Блексли, желобоватым долотом или инструментом Гартмана. Отверстие расширяют вплоть до полной резекции передней стенки пазухи, по возможности удаляют измененные участки слизистой оболочки пазухи.
В тех случаях, когда хронический сфеноидит сопровождается хроническим гайморитом, хирургический подход к клиновидной пазухе осуществляется через верхнечелюстную пазуху — трансмаксиллярно. После завершения радикальной операции на верхнечелюстной пазухе через ее медиальную стенку в зад-неверхнем отделе последовательно вскрывают задние решетчатые ячейки, которые примыкают к передней стенке клиновидной пазухи. Затем разрушают эту стенку и удаляют из нее патологическое содержимое. При поражении второй пазухи разрушают межпазушную перегородку и удаляют патологическое содержимое извторой клиновидной пазухи.
В пазуху на 1 сут вводят марлевую турунду, пропитанную
левомеколевой, левосиновой и другими мазями или йодоформом.


 2.6. Травмы носа и околоносовых пазух
2.6. Травмы носа и околоносовых пазух
Травмы носа и околоносовых пазух относятся к наиболее частым повреждениям не только ЛОР-органов, но и всего тела. Это обусловлено местоположением носа и тем, что он выступает над поверхностью лицевого скелета. Различают травмы военного и бытового характера (производственные, спортивные, транспортные и др.), а также возникшие во время припадка (например, эпилепсии).
В зависимости от силы действия и особенностей ранящего предмета, его направленности и глубины проникновения травмы носа могут быть открытыми — с повреждением кожного покрова или закрытыми — без повреждения кожного покрова.
Закрытые травмы чаще всего встречаются в виде ушиба, кровоподтека в мягкие ткани, ссадины, однако при достаточно большой силе возникают переломы костей носа со смещением или без смещения стенок околоносовых пазух, глазницы, скуловой кости, ячеек решетчатого лабиринта и др. Часто при травмах лица появляются кровоизлияние в камеры глаза (ги-фемы), смещение глазного яблока (энофтальм), сдавление глазодвигательных мышц (диплопия), сопровождающиеся понижением зрения, вплоть до его полной потери (амавроз).
Открытые переломы могут быть проникающими или не проникающими в полость носа, что определяют при ощупывании раны зондом. Наиболее частой причиной проникающих ранений является травма носа остроконечными предметами. При этом возникают повреждения слизистой оболочки с последующими носовыми кровотечениями, инфицированием полости носа и околоносовых пазух, образованием гематом перегородки носа с абсцедированием. Направление проникающего предмета к верхней стенке полости носа может вызвать повреждение решетчатой пластинки, сопровождающееся назальной ликвореей.
Наиболее часто наблюдаются боковые смещения наружного носа, сопровождающиеся разъединением шва между носовыми костями и лобными отростками верхней челюсти или переломом носовых костей (рис. 2.34).
В клинической практике используют классификацию наружных деформаций носа, которую предложили А.Е. Кицера и А.А. Борисов (1993).
▲ Риносколиоз — боковое смещение носа.
▲ Ринокифоз — деформация носа с образованием горба.
▲ Ринолордоз — западение спинки носа (седловидный
нос).
А Платириния — приплюснутый нос.
ж Брахириния — чрезмерно широкий нос.
а Лепториния — чрезмерно узкий (тонкий) нос.
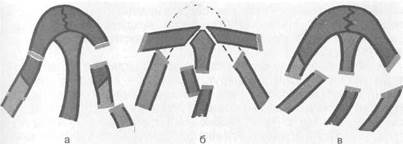
Рис. 2.34. Переломы костей носа, а, б, в — различные формы переломов.
а Моллериния — мягкий, податливый (лишенный опоры) наружный нос.
Травмы в области проекции лобных пазух приводят к перелому передней стенки, что обусловливает косметический дефект, западение в этой области и может сопровождаться нарушением проходимости канала лобной пазухи. Задняя стенка лобной пазухи повреждается редко.
Повреждения решетчатой кости, как правило, сопровождаются разрывом выстилающей слизистой оболочки и появлением подкожной эмфиземы на лице в виде припухлости и крепитации, которые могут распространяться на лоб и шею. При повреждении передней решетчатой артерии может быть опасное кровотечение в ткани глазницы.
Переломы в области передней стенки верхнечелюстной пазухи могут проявляться западением и деформацией в этой области и сочетаться с повреждением глазничной стенки, глазного яблока, скуловой кости и решетчатого лабиринта.
Перелом клиновидной кости — по существу это перелом основания черепа, встречается редко и может сопровождаться повреждением зрительного нерва и стенки внутренней сонной артерии со смертельным кровотечением или образованием посттравматической аневризмы, требующей вмешательства нейрохирурга.
Диагностика. Диагноз устанавливают на основании данных анамнеза, внешнего осмотра, жалоб больного, результатов пальпации, зондирования, эндоскопии, рентгенографического и КТ-исследований. При осмотре и пальпации выявляются болезненная припухлость тканей в области травмы. Внешняя деформация наружного носа со смещением в боковую сторону или сдавление определенно указывает на перелом носовых костей. В таких случаях при пальпации обнаруживают костные выступы на спинке и скатах носа (симптом ступеньки), пато-
 | |||
 | |||
 логическую подвижность костей; возможна крепитация костных отломков. Наличие подкожной воздушной крепитации свидетельствует о переломе решетчатой кости с разрывом слизистой оболочки.
логическую подвижность костей; возможна крепитация костных отломков. Наличие подкожной воздушной крепитации свидетельствует о переломе решетчатой кости с разрывом слизистой оболочки.
Травма лицевого скелета часто сопровождается кровоизлиянием в область век и вокруг глазницы — "симптом очков". Однако этот симптом может быть и признаком перелома основания черепа, травмы пещеристого синуса. Для уточнения диагноза в этом случае необходимо произвести поясничную пункцию. При переломе основания черепа характерно наличие крови в спинномозговой жидкости (субарахноидальное кровоизлияние). Подозрение на перелом основания черепа возникает при бессознательном состоянии больного, оглушенности, судорогах и др. Это обязывает врача фиксировать голову больного по отношению к туловищу (существуют специальные корсеты), транспортировать больного на жестких носилках. Даже рентгенологическое исследование нельзя делать сразу, поскольку при этом нужно поворачивать голову.
О переломе решетчатой пластинки с разрывом твердой мозговой оболочки свидетельствует назальная ликворея, заметная при наклонах головы вперед. Сопутствующая носовая геморрагия может затруднить диагностику истечения спинномозговой жидкости. В 1-е сутки характерен симптом "двойного пятна", выражающийся наличием наружного светлого кольца вокруг пятна крови. После прекращения носового кровотечения выделения из носа при назальной ликворее становятся светлыми. При лабораторном исследовании выявление глюкозы в выделениях из носа указывает на наличие цереброспинальной жидкости.
Инструментальные методы исследования (рентгенография лицевого скелета, КТ, МРТ) дают ценные сведения о характере и распространенности травматических повреждений лицевого скелета и околоносовых пазух.
Лечение. Тактика лечения зависит от характера и глубины травмы, тяжести общих и неврологических симптомов. При наличии ушибов и ранения мягких тканей, ссадин и др. без повреждения костных структур лицевого скелета делают первичную хирургическую обработку и останавливают кровотечение. При этом необходимо стремиться к максимальному сохранению тканей и удалять лишь нежизнеспособные. Благодаря обильному кровоснабжению лица заживление раны происходит хорошо. Первичный шов на лице можно накладывать в течение суток после травмы. При необходимости проводят переднюю петлевую, а иногда и заднюю тампонаду носа. Обязательно введение противостолбнячной сыворотки по схеме. Для уменьшения кровоизлияния и отека мягких тканей в первые 5—6 ч прикладывают лед на область травмы.
При наличии переломов со смещением костных отломков
Рис. 2.35. Репозиция костей носа.
а — пальцевая; б — пальцеинстру-ментальная.
и внешних косметических дефектов основным методом лечения является репозиция (вправление) костей носа и стенок околоносовых пазух с последующей внутренней и реже внешней фиксацией отломков костных структур. Наиболее оптимальным методом считается репозиция в 1-е сутки, но ее можно проводить и до 3 нед после травмы. Если по данным анамнеза и объективного обследования диагностируется сотрясение головного мозга И—III степени (головная боль, тошнота, рвота, слабость, неврологические симптомы), вправление костей носа откладывают на более поздний срок (через 5—6 сут).
Отломки костей носа вправляют в положении больного сидя или лежа с использованием аппликационной анестезии (смазывание слизистой оболочки 10 % раствором лидокаина, 2 % раствором дикаина, 5 % раствором кокаина и др.) или инфильтрационной анестезии инъекцией 1 % раствора новокаина (2 % раствора лидокаина) 2—3 мл в область перелома.
Репозицию при боковом смещении наружного носа производят давлением большого пальца правой руки при искривлении влево и соответственно левой руки — при искривлении вправо, это способ так называемой пальцевой репозиции (рис. 2.35, а). Сила давления пальцем может быть значительной. В момент смещения отломков в нормальное положение обычно слышен характерный хруст.
При вдавленных переломах костей носа для репозиции используют носовые элеваторы по Ю.Н. Волкову. После адекватного обезболивания в полость носа вводят соответственно пра-

|
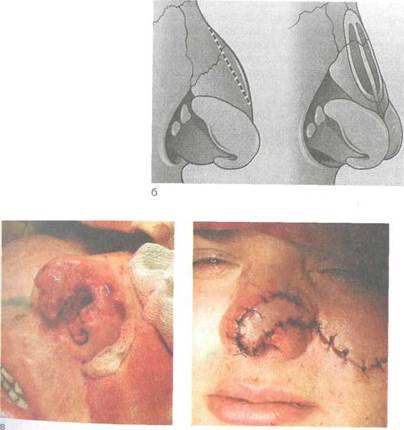
|
| Рис. 2.36. Пластические операции на наружном носе, а — до и после операции; б — схема удаления горбинки носа; в — пластика дефекта наружного носа кожным лоскутом на ножке. |
вый или левый носовой элеватор на заранее измеренную глубину и тракцией кпереди и кверху восстанавливают нормальное анатомическое положение спинки носа (рис. 2.35, б).
Когда диагностировано одновременное смещение костных отломков кзади и в сторону, делают палъцеинструментальное вправление тракцией кпереди соответствующим элеватором и одновременно большим пальцем руки вправляют боковое смещение. При отсутствии элеваторов вправление костей носа производят прямым пинцетом либо зажимом, концы которого обертывают марлей или надевают на них резиновую трубку.
После репозиции костей носа иногда необходима фиксация костных отломков посредством тампонады носа, показанием к которой является подвижность костных отломков, определяемая пальпаторно. При множественном переломе костей носа нужна более прочная и продолжительная фиксация, которая может быть обеспечена тампонадой турундой, пропитанной непосредственно перед введением в нос расплавленным парафином (температура плавления 50—54 °С). После аппликационной анестезии тампонируют верхние и средние отделы полости носа, парафин быстро застывает и хорошо фиксирует кости носа, при этом можно сохранить носовое дыхание через нижние отделы носа. Парафиновый тампон удаляют через 7 дней, однако он может находиться в носу до 12 сут, что важно для правильного срастания отломков.
Травмы носа, сопровождающиеся стойкими дефектами и деформациями, требуют хирургической (косметической, пластической, эстетической) коррекции, которую все чаще выполняют во многих оториноларингологических клиниках. Деформации наружного носа сочетаются с искривлениями перегородки носа, нарушающими носовое дыхание, поэтому применяют тактику одномоментной коррекции внутриносовых структур и устранения косметического дефекта наружного носа — рино-септопластику. Операции выполняют, как правило, под инту-бационным наркозом. На первом этапе производят эндона-зальные операции для восстановления носового дыхания (различные варианты септопластики). На втором этапе устраняют косметические дефекты наружного носа. Доступ для пластических операций на наружном носе может быть открытым или закрытым, для. устранения дефектов широко используют имплантацию различных материалов (аутохрящей, консервированных хрящей, полимерных материалов, силикона и др.). Естественно, что косметические операции требуют от хирурга весьма тщательной и деликатной оперативной техники и индивидуального творческого подхода (рис. 2.36).
Переломы стенок верхнечелюстной пазухи (чаще передней) сопровождаются вдавлением костных отломков, кровоизлиянием в пазуху, переломом глазничной стенки и скуловой кости. Оперативное вмешательство направлено на устранение косме-
 тического дефекта, при этом может потребоваться наложение соустья с полостью носа под нижней носовой раковиной. Изолированное кровоизлияние в верхнечелюстную пазуху частично резорбируется, часть крови выводится благодаря функции мерцательного эпителия. Однако если через 3—4 дня после травмы у больного появляются признаки воспаления, отек и инфильтрация в области проекции пазухи, боли, повышается температура тела, необходима пункция пазухи с промыванием антисептиками и введением антибиотиков.
тического дефекта, при этом может потребоваться наложение соустья с полостью носа под нижней носовой раковиной. Изолированное кровоизлияние в верхнечелюстную пазуху частично резорбируется, часть крови выводится благодаря функции мерцательного эпителия. Однако если через 3—4 дня после травмы у больного появляются признаки воспаления, отек и инфильтрация в области проекции пазухи, боли, повышается температура тела, необходима пункция пазухи с промыванием антисептиками и введением антибиотиков.
При переломах стенок лобной пазухи, сопровождающихся вдавлением отломка в пазуху и нарушением функции канала лобной пазухи, проводят оперативное лечение, направленное на репозицию передней стенки и формирование лобно-носо-вого соустья с фиксацией дренажа по Б.С. Преображенскому на 3 нед (резиновая трубка диаметром 0,6—0,8 см соединяет лобную пазуху и полость носа и фиксируется валиком на коже рядом с разрезом). При тщательном осмотре и зондировании задней стенки лобной пазухи можно выявить ее перелом, требующий обнажения твердой мозговой оболочки. Такие больные, как правило, нуждаются в консультации нейрохирурга.
Для борьбы с назальной ликвореей используют консервативную или хирургическую тактику. Показаны постельный режим при возвышенном полусидячем положении, антибиотикотерапия с целью профилактики вторичных осложнений, дегидра-тационные средства (внутривенное введение 40 % раствора глюкозы, гипертонических растворов хлорида кальция и хлорида натрия, лазикс, диакарб), седативные средства и диета с ограниченным приемом жидкости. При отсутствии эффекта осуществляют хирургическое вмешательство — пластику дефекта с использованием окружающей слизистой оболочки верхней или средней носовой раковины и др. Оперативные вмешательства проводят с применением эндоскопических систем и микроинструментария. В некоторых случаях используют нейрохирургический подход через переднюю черепную ямку.
Как правило, при сочетанных травмах назначают ненаркотические анальгетики (баралгин, максиган, трамал и др.), седативные средства (тазепам, фенобарбитал и др.). Для борьбы с раневой инфекцией и профилактики вторичных осложнений применяют общую и местную антибактериальную терапию, гемостатическую терапию и симптоматические средства.
2.7. Риногенные орбитальные и внутричерепные осложнения
Воспалительные заболевания носа и околоносовых пазух могут приводить к различным осложнениям. Возникновение внутриглазных и внутричерепных осложнений обусловлено несколькими причинами.
А Анатомической близостью: глазница окружена с трех сторон стенками околоносовых пазух; снизу — верхнечелюстной, изнутри — решетчатыми и клиновидной, сверху — лобной.
А Сосудисто-нервными связями: вены полости носа через угловую и верхнюю глазную вены анастомозируют с пещеристым синусом и венозными сплетениями твердой мозговой оболочки.
▲ Лимфатическая сеть полости носа сообщается с подпау-тинным пространством головного мозга.
Проникновение инфекции в полость глазницы и черепа может происходить различными путями — контактным, гематогенным, периневральным и лимфогенным. Наиболее частым из них является контактный путь. В отношении частоты источника инфекции внутричерепных осложнений большинство исследователей на первое место ставят ячейки решетчатого лабиринта, лобную пазуху, верхнечелюстную и, наконец, клиновидную пазухи. Следует отметить, что симптомы орбитальных осложнений часто совпадают, иногда одна форма переходит в другую, что создает трудности в дифференциальной диагностике.
Дата добавления: 2015-01-24; просмотров: 2194;
